Traitement de l'inflammation des appendices chez la femme. Inflammation des appendices de l'utérus et des ovaires (Ovarite, salpingite, annexite)
L'inflammation des appendices ou annexite est une maladie inflammatoire des ovaires et des trompes de Fallope (appendices utérins).
Un autre nom, la salpingoophorite, vient de l'ovarite - inflammation des ovaires et de la salpingite - inflammation des trompes de Fallope.
L'annexite est l'une des maladies les plus insidieuses de l'appareil reproducteur féminin, conduisant à l'infertilité dans 20% des cas.
Le problème des complications réside dans le fait que dans la plupart des cas, la maladie est presque asymptomatique et passe rapidement du stade aigu au stade chronique, qui se heurte à une violation irrévocable de la fonction de reproduction d'une femme.
Causes qui enflamment le foyer de l'inflammation
À l'état normal, les ovaires et les trompes de Fallope sont stériles, c'est-à-dire qu'ils ne contiennent pas de micro-organismes. Cependant, dans certaines conditions, des agents pathogènes peuvent pénétrer dans les appendices et provoquer une inflammation. Le rôle des agents pathogènes peut être à la fois des bactéries ordinaires qui habitent la microflore vaginale et cherchent à étendre leur habitat, et des bactéries du monde extérieur.
Un corps sain est capable de résister à la pénétration et à la reproduction des microbes dans les appendices, cependant, avec une diminution de l'immunité ou une violation de la composition de la microflore, le corps peut ne pas être en mesure de faire face à la défense.
Beaucoup plus souvent, l'inflammation est causée par des agents pathogènes infectieux, transmis sexuellement. Leur rôle est joué par les "infections cachées" - gonocoques, chlamydia, Trichomonas, myco- et uréoplasmes. Lorsque ces bactéries pénètrent dans le tractus génital féminin, elles ont tendance à pénétrer à l'intérieur du corps le plus rapidement possible - dans l'utérus et les appendices, car l'environnement acide du vagin ne convient pas à leur vie normale.
Les micro-organismes pathogènes de cette liste résistent parfaitement aux réactions immunitaires humaines, de sorte que notre corps ne peut pas s'en débarrasser tout seul. Si l'une de ces infections a été détectée par des tests, un traitement est nécessaire, et pour les deux partenaires sexuels.
Le risque d'inflammation des appendices augmente plusieurs fois lors de rapports sexuels non traditionnels. Cela est dû au fait que des organismes complètement étrangers à son environnement peuvent pénétrer dans le vagin. Ainsi, l'annexite peut parfois être causée par des helminthes et des protozoaires.
Mais même les micro-organismes qui sont entrés dans l'utérus ne provoquent pas toujours d'inflammation. Normalement, leur propagation est toujours supprimée par le système immunitaire. Par conséquent, l'inflammation des appendices chez la femme est toujours précédée d'un affaiblissement général des fonctions protectrices de l'organisme.
Conditions provoquant le réapprovisionnement :
- processus inflammatoires extragénitaux;
- non-respect des règles d'hygiène personnelle;
- stress chronique;
- manipulations intra-utérines, par exemple, installation d'une spirale, curetage, opérations;
- sexe sans préservatif, pendant les menstruations;
- rapports sexuels occasionnels ;
- transféré dans le passé inflammation de la région génitale;
- hypothermie.
Quels symptômes et signes accompagnent l'annexite
La symptomatologie de l'inflammation des appendices dépend directement de sa forme, qui peut être aiguë ou chronique. Pour l'inflammation des appendices, une forme lente ou latente est également caractéristique.
Inflammation aiguë
En règle générale, il s'accompagne de douleurs dans le bas-ventre, qui peuvent irradier vers les jambes ou le bas du dos. Souvent, la température monte à 39 degrés.
Violations possibles du cycle menstruel, se manifestant sous forme de retard ou de saignement, qui sont associées à des violations des fonctions des ovaires - les principaux organes qui régulent le cycle menstruel.
Un symptôme intégral de la forme aiguë de la maladie sont des pertes vaginales inhabituelles - leucorrhée abondante, purulente verdâtre, mousseuse jaunâtre. Les allocations peuvent être différentes, mais elles sont définitivement différentes des allocations normales.
inflammation chronique
La forme chronique de l'annexite n'a pas de symptômes et de signes clairs. Souvent, il se développe dans le contexte d'une inflammation aiguë sous-traitée ou transférée "sur les jambes" des appendices. Habituellement, il se caractérise par une augmentation légère mais prolongée de la température à 37-37,5 degrés, ainsi que par une irritabilité. Dans certains cas, il existe des symptômes caractéristiques de la forme aiguë, mais moins prononcés.
Forme latente d'annexite
La forme la plus dangereuse d'inflammation des appendices utérins est asymptomatique. Malgré l'absence de symptômes prononcés, l'inflammation dans le corps continue, lentement, sans être prononcée, et affecte les appendices.
Dans ce cas, une femme peut ressentir un malaise, une faiblesse, mais en raison de l'absence de douleur et de fièvre, elle ne va pas chez le médecin. À cet égard, la maladie progresse: les fonctions des appendices utérins sont perturbées et des processus adhésifs commencent, ce qui conduit à l'infertilité.
Méthodes classiques et folkloriques de traitement de l'inflammation des appendices
Après avoir posé un diagnostic et déterminé la forme de la maladie, le médecin prescrit une thérapie complexe, qui dépend également de la forme de l'inflammation et de son stade. La thérapie antibactérienne et anti-inflammatoire est applicable à toutes les formes et à tous les stades de la maladie. De plus, dans les annexites aiguës, des médicaments désensibilisants et analgésiques sont prescrits. Le traitement est toujours effectué en milieu hospitalier.
Avec la suppuration dans les appendices, la laparoscopie est d'abord effectuée et le pus est retiré. Ce n'est qu'après cela qu'un traitement médicamenteux est utilisé et la plupart des médicaments sont administrés à proximité immédiate du foyer d'inflammation.
Le traitement de la forme chronique est le plus difficile. En plus des médicaments ci-dessus, les patients se voient prescrire des agents anti-adhésifs, ainsi que des immunostimulants. Dans ce cas, les actes de kinésithérapie sont obligatoires : applications de boue et d'ozocérite, balnéothérapie et cure de bains vaginaux.
Traitement antibiotique
La thérapie antibactérienne est l'élément principal et obligatoire dans le traitement de l'annexite. L'antibiotique est prescrit en fonction du type d'agent pathogène qui a causé l'inflammation. Des antibiotiques à longue demi-vie sont souvent utilisés - amoxicilline, bacampicilline et ampicilline.
Dans les cas graves de la maladie et la suspicion d'une infection anaérobie, il est d'usage d'associer des médicaments antibactériens : gentamicine avec lincomycine, chloramphénicol ou clindomycine, chloramphénicol avec clindomycine. Lors de la confirmation de la présence d'anaérobies et de microbes, la pénicilline est utilisée avec la gentamicine ou la kanamycine. Les infections anaérobies sont traitées avec du métronidazole.
Les antihistaminiques sont souvent prescrits avec des antibiotiques. Pour éliminer le risque de réinfection du patient, il est également recommandé à son partenaire sexuel de suivre un traitement antibiotique.
Traitement aux bougies
 Assez souvent, dans le traitement de l'annexite, des suppositoires vaginaux et rectaux sont utilisés, dans la plupart des cas pour soulager la douleur, soulager l'inflammation et restaurer la microflore vaginale.
Assez souvent, dans le traitement de l'annexite, des suppositoires vaginaux et rectaux sont utilisés, dans la plupart des cas pour soulager la douleur, soulager l'inflammation et restaurer la microflore vaginale.
C'est très pratique et méthode efficace apport de substances actives au foyer de la maladie. Parmi les anti-inflammatoires, les suppositoires contenant de la nystatine, de l'indométhacine et du métronidazole, ainsi que des extraits d'écorce de chêne, sont le plus souvent utilisés.
Une maladie intra-utérine très dangereuse, à partir de laquelle un cancer peut se développer, découvrez dans le corps féminin de l'article visité par cette maladie.
Dans la suite de cet article, vous pourrez lire des informations sur l'ovarite unilatérale, vous trouverez des informations complètes sur la maladie.
Apprenez la méthode de prévention de l'endocervicite et adoptez-la.
Recettes de traitement issues de la médecine traditionnelle
Les traitements alternatifs ne sont pas toujours tenus en haute estime. Cependant, en cas d'annexite, les décoctions, les teintures et les douches selon les "recettes de grand-mère" aident vraiment à accélérer la guérison et à se débarrasser de la maladie pour toujours.
Camomille
Une cuillère à soupe et demie de fleurs séchées sont brassées avec un verre d'eau bouillante et insistées. En attendant, un lavement nettoyant est fait avec de l'eau tiède propre. Ensuite, à l'aide du lavement n ° 3, une décoction chaude est injectée dans l'intestin, prenez une position horizontale et attendez l'absorption complète. La procédure est répétée tous les soirs. L'outil aide à se débarrasser des hémorroïdes.
(salpingoophorite) - un processus inflammatoire avec implication simultanée des ovaires et des trompes de Fallope (appendices utérins). En période aiguë, elle se caractérise par des douleurs dans le bas-ventre, plus intenses du fait de l'inflammation, de la fièvre, des signes d'intoxication. Il peut y avoir une violation de la fonction menstruelle. Au stade chronique, la clinique est moins prononcée, il y a des rechutes périodiques de la maladie. Conduit à la formation d'adhérences et d'adhérences dans les trompes de Fallope, augmente la probabilité grossesse extra-utérine et l'infertilité.
Après avoir éliminé les symptômes aigus de l'annexite, une physiothérapie (échographie, électrophorèse avec magnésium, potassium, zinc sur le bas-ventre, massage par vibration) et des biostimulants sont prescrits dans la phase subaiguë. En l'absence de mesures thérapeutiques opportunes, l'annexite aiguë se transforme en inflammation chronique des appendices, se produisant avec des exacerbations périodiques.
Annexite chronique
Symptômes de l'annexite chronique
L'annexite chronique est le plus souvent la conséquence d'un processus aigu sous-traité et survient avec des rechutes résultant de l'influence de facteurs non spécifiques (situations stressantes, hypothermie, surmenage, etc.). Des périodes d'exacerbation de l'inflammation chronique des appendices se produisent avec une détérioration du bien-être général d'une femme, une faiblesse, l'apparition ou l'intensification de douleurs dans le bas-ventre, une augmentation de la température corporelle à 37-38 °, l'apparition de écoulement mucopurulent du tractus génital. Après 5 à 7 jours, les symptômes de l'annexite disparaissent progressivement, seules des douleurs modérées ou sourdes dans l'abdomen persistent.
Chez 50 % des patientes présentant une annexite chronique, des irrégularités menstruelles de courte durée ou persistantes sont observées, telles que ménorragie, métrorragie, algoménorrhée, rarement oligoménorrhée. Chez 35 à 40 % des femmes atteintes d'annexite chronique, il existe un trouble de la fonction sexuelle (douleurs lors des rapports sexuels, diminution ou manque de désir sexuel, etc.). Avec l'inflammation chronique des appendices, la fonction des organes digestifs (colite, etc.) et de l'excrétion urinaire (cystite, bactériurie, pyélonéphrite) est perturbée. Les récidives fréquentes d'annexite entraînent le développement d'une névrose, une diminution de la capacité de travail de la femme et l'émergence de situations conflictuelles dans la famille.
Variantes de l'évolution de l'annexite chronique
L'exacerbation de l'annexite chronique peut se produire de deux manières :
- infectieux-toxique - avec une augmentation de la sécrétion pathologique, des processus exsudatifs dans les appendices utérins, une augmentation de leur douleur, des modifications de la formule sanguine;
- neuro-végétatif - avec une détérioration du bien-être, une diminution de la capacité de travail, une instabilité de l'humeur, des troubles vasculaires et endocriniens.
Complications de l'annexite chronique
L'inflammation chronique récurrente des appendices conduit souvent au développement d'issues pathologiques de la grossesse (grossesse extra-utérine, fausse couche spontanée), infertilité secondaire. L'infertilité dans l'annexite chronique peut être non seulement une conséquence de modifications anatomiques et fonctionnelles des trompes de Fallope, mais également un dysfonctionnement ovarien (troubles menstruels, anovulation, etc.). Ces formes mixtes d'infertilité résultant d'une inflammation des appendices sont extrêmement difficiles à traiter.
Dans l'annexite chronique, on note la formation d'infiltrats, le développement de processus sclérotiques dans les trompes de Fallope et leur obstruction, la formation de processus adhésifs autour des ovaires. D'un foyer chronique avec annexite, l'infection peut se propager à d'autres organes et provoquer une colite chronique, une cholécystite, une pyélonéphrite.
Traitement de l'annexite chronique
Au stade de l'exacerbation de l'annexite chronique, des mesures thérapeutiques sont prises correspondant au processus aigu (hospitalisation, antibactérien, perfusion, traitement désensibilisant, vitamines). Après la disparition de l'exacerbation de l'inflammation des appendices, l'autohémothérapie, les injections d'aloès, la physiothérapie (irradiation UV, électrophorèse avec des médicaments (lidase, potassium, iode, magnésium, zinc), thérapie UHF, ultrasons, massage par vibration) sont recommandées sous le contrôle du laboratoire et les paramètres cliniques.
Les procédures physiothérapeutiques utilisées pour l'inflammation des appendices réduisent l'exsudation tissulaire, ont un effet résolutif et analgésique et aident à réduire la formation d'adhérences. Efficaces dans l'inflammation chronique des appendices sont la boue thérapeutique (ozocérite), la thérapie à la paraffine, les bains thérapeutiques et l'irrigation vaginale avec du chlorure de sodium, des eaux minérales sulfurées. Au stade de la rémission persistante de l'annexite, une cure thermale est indiquée.
Régime alimentaire pour l'annexite
Le respect du régime alimentaire pour l'inflammation des appendices renforce la résistance de l'organisme aux agents infectieux, améliore les processus métaboliques au foyer de l'inflammation. Au cours des stades aigu et subaigu de l'annexite, un régime hypoallergique est prescrit qui exclut les blancs d'œufs, les champignons, le chocolat, les sucreries, etc. et limite la quantité de sel et de glucides. La teneur totale en calories de l'alimentation quotidienne comprend 100 g de protéines, 70 g de matières grasses, 270-300 g de glucides (2300 kcal par jour). Le traitement thermique des aliments recommandé pour l'annexite est l'ébullition ou le ragoût.
En dehors d'une exacerbation de l'annexite, le strict respect d'un régime alimentaire n'est pas nécessaire, cependant, l'alimentation doit être équilibrée et rationnelle avec un apport suffisant en protéines et en vitamines.
Prévention de l'annexite
Le groupe à risque pour le développement de l'annexite comprend les femmes souffrant d'infections sexuellement transmissibles, utilisant des contraceptifs intra-utérins, qui ont subi une intervention chirurgicale sur organes reproducteurs, ainsi qu'après des grossesses qui se sont terminées par des avortements artificiels ou spontanés. La menace de développer les conséquences de l'annexite indique la nécessité de prendre soin de votre santé et de prendre des mesures préventives en temps opportun:
- exclusion des facteurs provoquant le développement d'annexites aiguës et les rechutes d'inflammation chronique des appendices (hypothermie, stress, infections génitales, abus d'alcool, nourriture épicée, etc.);
- utilisation de la contraception rationnelle, prévention de l'avortement;
- si nécessaire - avortement médicamenteux ou mini-avortements;
- mener une thérapie complexe opportune, rationnelle et complète maladies inflammatoires organes pelviens, y compris inflammation des appendices, en tenant compte de l'agent pathogène;
- consultations systématiques chez un gynécologue tous les 6 à 12 mois.
Inflammation des ovaires ovarite) est un processus pathologique aigu ou chronique qui affecte le tissu des gonades femelles, provoquant une panne de leur fonction. Dans la grande majorité des cas, cette maladie ne se développe pas de manière indépendante, mais en combinaison avec un processus inflammatoire au sein des trompes de Fallope ( la soi-disant annexite). Dans la littérature étrangère, l'inflammation aiguë des ovaires est généralement associée à une inflammation des trompes de Fallope ( salpingite) dans un syndrome clinique commun - inflammation du bassin.
Dans la plupart des cas, l'inflammation des ovaires et des appendices utérins est due à la pénétration de divers agents infectieux, plus souvent - des agents responsables de maladies sexuellement transmissibles. Pour cette raison, l'ovarite et la salpingite se développent généralement chez les jeunes femmes de moins de 25 ans qui sont sexuellement actives et n'utilisent pas de méthodes contraceptives barrières ( préservatifs).
L'inflammation des ovaires, provoquée par des bactéries ou des virus pathogènes, est une maladie dangereuse et grave qui provoque des troubles de la reproduction ( infertilité), ainsi que des perturbations hormonales dues aux modifications de l'activité endocrinienne ovaires. Avec une évolution agressive de la maladie, des complications purulentes locales ou généralisées peuvent survenir, ce qui constitue une menace immédiate pour la vie d'une femme.
Faits intéressants
- l'inflammation des ovaires et des trompes de Fallope est l'une des causes les plus courantes d'infertilité féminine;
- l'inflammation des ovaires survient assez souvent dans le contexte de l'évolution asymptomatique de certaines maladies sexuellement transmissibles ( chlamydia);
- le processus inflammatoire dans la région pelvienne est plus fréquent chez les jeunes femmes;
- les dommages isolés aux ovaires par un processus infectieux ou inflammatoire ne se produisent pratiquement pas;
- une inflammation des ovaires peut survenir en réponse à un processus inflammatoire dans d'autres organes ;
- les perturbations hormonales augmentent la probabilité de pénétration d'agents infectieux dans les parties supérieures du système reproducteur féminin;
- le stress est un facteur qui affaiblit considérablement le potentiel protecteur du corps féminin et augmente le risque de lésions des trompes de Fallope et des ovaires.
Anatomie de l'utérus
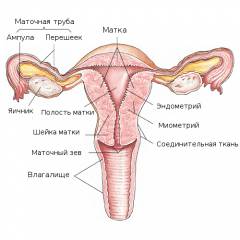 Les organes génitaux féminins sont classiquement divisés en sections supérieure et inférieure. Cette division simplifie la systématisation des manifestations cliniques de certaines infections sexuelles, et permet également une meilleure compréhension des mécanismes de pénétration des agents pathogènes.
Les organes génitaux féminins sont classiquement divisés en sections supérieure et inférieure. Cette division simplifie la systématisation des manifestations cliniques de certaines infections sexuelles, et permet également une meilleure compréhension des mécanismes de pénétration des agents pathogènes. Les parties inférieures des organes génitaux féminins sont représentées par :
- Vulve. La vulve est appelée les petites et grandes lèvres, agissant comme l'entrée du vagin, le clitoris, ainsi que la bouche de l'urètre.
- Vagin. Le vagin est un organe musculo-élastique tubulaire qui remplit des fonctions sexuelles, reproductives, protectrices et excrétrices. Normalement, l'environnement vaginal n'est pas stérile et est formé de bacilles de Doderlein et d'un certain nombre d'autres saprophytes ( non pathogène) micro-organismes. Grâce à cela, le vagin possède sa propre microflore, ce qui contribue à sa protection en cas d'ingestion et de développement d'éventuelles infections.
- Col de l'utérus. Le col de l'utérus est la partie de l'utérus située entre le vagin et la cavité utérine. Un canal traverse le cou, qui est normalement fermé et contient de la glaire cervicale, qui protège les structures sus-jacentes de l'infection.
- Ovaires. Les ovaires sont des gonades femelles appariées qui sont situées dans la cavité pelvienne et remplissent des fonctions reproductives et hormonales. Produire des hormones sexuelles stéroïdiennes oestrogène et progestérone). Dans les ovaires, le processus de maturation de l'ovule a lieu.
- Utérus. L'utérus est un organe musculaire situé dans la cavité pelvienne. Assure une fonction reproductrice porter une grossesse) et menstruel ( exfoliation de la muqueuse interne). À travers les trompes de Fallope, l'utérus est relié à la cavité abdominale et, à travers le canal cervical, au vagin et à l'environnement extérieur.
- Royal ( Fallope) tuyaux. Les trompes de Fallope sont un organe apparié situé dans la cavité pelvienne et reliant l'utérus à la cavité abdominale. Dans la lumière des trompes de Fallope, l'œuf est fécondé et leur fonction principale est de transporter l'embryon ou l'œuf dans la cavité utérine.
Les ovaires sont alimentés en sang par l'artère ovarienne, issue de l'aorte abdominale, ainsi que par des branches de l'artère utérine. Le sang veineux circule dans la veine ovarienne, qui forme le plexus ovarien, dans lequel le sang s'écoule également des trompes de Fallope. Connaître les caractéristiques de la vascularisation permet de mieux comprendre les mécanismes possibles de pénétration d'agents infectieux dans les ovaires.
Les ovaires sont innervés par des ramifications nerveuses du plexus hypogastrique inférieur. Les ovaires ne sont pas recouverts par le péritoine, mais ils sont en contact étroit avec lui. Ces faits sont d'une grande importance pour comprendre les mécanismes de la douleur dans le développement du processus inflammatoire.
À côté des ovaires se trouvent la vessie, les anses intestinales, l'appendice, le rectum. Ces formations peuvent ne pas adhérer directement aux ovaires, mais dans certaines conditions, elles peuvent servir de source initiale d'infection ou d'inflammation.
Causes de l'inflammation des ovaires
 La cause la plus fréquente d'un processus inflammatoire dans les ovaires est la pénétration de l'infection. Cependant, c'est loin d'être la seule raison qui peut provoquer cette maladie. Le processus inflammatoire est un mécanisme de protection qui se produit en réponse à l'action de tout facteur dommageable et vise à réduire les dommages. Sur cette base, on peut supposer que la réaction inflammatoire peut se produire en réponse à une variété de situations pathologiques.
La cause la plus fréquente d'un processus inflammatoire dans les ovaires est la pénétration de l'infection. Cependant, c'est loin d'être la seule raison qui peut provoquer cette maladie. Le processus inflammatoire est un mécanisme de protection qui se produit en réponse à l'action de tout facteur dommageable et vise à réduire les dommages. Sur cette base, on peut supposer que la réaction inflammatoire peut se produire en réponse à une variété de situations pathologiques. L'inflammation des ovaires peut survenir dans les situations suivantes :
- Infections. Dans la grande majorité des cas, le processus inflammatoire dans les ovaires se produit en raison de la pénétration d'une infection, qui peut être de nature bactérienne, virale ou fongique. Le plus souvent, l'ovarite est associée à des maladies sexuellement transmissibles, mais elle peut également survenir avec la tuberculose et avec certains processus infectieux non spécifiques. Il faut comprendre que l'infection ne couvre que rarement les ovaires et affecte généralement soit l'utérus, soit les trompes de Fallope, soit les deux organes en même temps, et ne couvre alors que les ovaires. Cependant, dans certains cas, l'infection peut pénétrer dans les ovaires et à partir d'autres organes par contact direct avec le foyer infectieux et inflammatoire ou par l'introduction d'agents pathogènes avec la circulation sanguine.
- Dommages mécaniques. Une blessure aux ovaires, aux trompes de Fallope ou à l'utérus peut provoquer un processus inflammatoire qui peut engloutir les ovaires, ainsi qu'affaiblir considérablement l'immunité locale et devenir un facteur prédisposant à l'infection.
- Inflammation des organes voisins. L'entrée de substances pro-inflammatoires biologiquement actives dans les ovaires peut provoquer une réaction inflammatoire.
- Nécrose et inflammation des néoplasmes ( tumeurs). Avec le développement de certaines tumeurs, un processus nécrotique peut se produire, ce qui peut déclencher une réaction inflammatoire.
Les infections sexuellement transmissibles
Dans la plupart des cas, le processus inflammatoire dans la cavité pelvienne, recouvrant les trompes de Fallope et les ovaires, est associé à des infections sexuellement transmissibles. Le plus souvent, la maladie est associée à une lésion bactérienne causée par des agents pathogènes de la gonorrhée ou de la chlamydia, mais d'autres agents pathogènes peuvent également survenir.L'ovarite peut être causée par les agents pathogènes suivants :
- Gonocoque. Les gonocoques sont les agents responsables de la gonorrhée, l'une des maladies sexuellement transmissibles les plus courantes. Ces micro-organismes pénètrent dans le système reproducteur lors d'un contact sexuel non protégé avec un partenaire infecté. Initialement, ils affectent les parties inférieures du tractus génital, cependant, avec un affaiblissement de l'immunité locale ou générale, ainsi qu'avec le développement d'un certain nombre de facteurs prédisposants, ils peuvent pénétrer dans la cavité utérine, aller dans les trompes de Fallope et provoquer infection des ovaires.
- Chlamydia. La chlamydia est l'agent causal de la chlamydia, une maladie sexuellement transmissible courante qui se caractérise par une évolution latente. Comme la gonorrhée, cette maladie se transmet lors de contacts sexuels non protégés, mais contrairement à elle, la chlamydia provoque rarement des symptômes très gênants. Pour cette raison, cette infection est souvent diagnostiquée déjà au stade de développement de diverses complications, y compris l'ovarite.
- Trichomonas. Trichomonas vaginalis est l'agent causal de la trichomonase - une infection sexuelle qui, selon l'Organisation mondiale de la santé, est la plus courante chez l'homme. Comme la chlamydia, la trichomonase du tractus génital inférieur est souvent asymptomatique ou avec des manifestations cliniques mineures. Cela crée les conditions préalables à la propagation du processus infectieux dans la cavité utérine et ses appendices. La trichomonase affecte rarement les ovaires, mais les dommages causés aux trompes de Fallope peuvent, d'une manière ou d'une autre, provoquer une réaction inflammatoire dans les gonades féminines avec une violation de leur fonction.
- Mycoplasmes. Les mycoplasmes sont de petites bactéries capables de provoquer une mycoplasmose. Ces micro-organismes sont des agents pathogènes opportunistes, c'est-à-dire qu'ils ne peuvent provoquer une maladie qu'avec une violation significative de l'état général d'une femme et avec une diminution de son immunité locale ou générale. Ils sont transmis lors de contacts sexuels, ainsi qu'avec certains types de contacts familiaux. La mycoplasmose se caractérise par une évolution chronique peu symptomatique. La pénétration dans les parties supérieures du système reproducteur s'accompagne de l'apparition de signes de lésions graves des organes génitaux.
Initialement, le processus infectieux affecte les organes génitaux externes ( petites lèvres et grandes lèvres et glandes adjacentes), ainsi que l'urètre et le vagin. Il convient de noter que le vagin est normalement habité par des bacilles de Doderlein, qui forment son environnement normal et remplissent une fonction protectrice, car ils ne permettent pas aux micro-organismes pathogènes de peupler cet organe. Cependant, dans certaines situations, la microflore vaginale et son potentiel protecteur peuvent être altérés, ce qui crée des conditions préalables au développement de l'infection.
Les facteurs de risque d'infection des organes génitaux inférieurs sont :
- mauvaise utilisation des antibiotiques;
- douches vaginales;
- non-respect de l'hygiène personnelle;
- stresser;
- maladies du système immunitaire;
- changement fréquent de partenaires sexuels;
- rapport sexuel non protégé.
Les facteurs de risque de propagation de l'infection dans les parties supérieures de l'appareil reproducteur féminin sont :
- Avortement;
- curetage thérapeutique ou diagnostique de l'utérus;
- installation de contraceptifs intra-utérins ( spirales);
- avortement spontané;
À l'avenir, le processus infectieux recouvre la membrane muqueuse de l'utérus, puis les trompes de Fallope et les ovaires. Dans certaines conditions, les agents pathogènes peuvent provoquer la formation de foyers infectieux et inflammatoires purulents dans les appendices utérins, ce qui entraîne une violation grave de l'état général et est associé à un risque élevé de développer des complications systémiques.
De plus, la voie hématogène de pénétration des agents infectieux dans les ovaires est prise en compte. Cela est dû aux particularités de l'apport sanguin aux ovaires, qui reçoivent une partie du sang artériel des branches de l'artère utérine. Pour cette raison, des agents pathogènes capables de présence à court ou à long terme dans le sang humain peuvent être introduits dans les ovaires avec la circulation sanguine des parties inférieures du système reproducteur.
Défaite virale
On suppose que le processus inflammatoire dans les ovaires peut être déclenché non seulement par des bactéries, mais également par des virus. Il existe un certain nombre d'études qui indiquent qu'au moins deux infections virales sexuellement transmissibles peuvent provoquer une inflammation des appendices utérins.L'inflammation des ovaires peut être causée par les agents pathogènes suivants :
- Virus de l'herpès simplex type 2. Le virus de l'herpès simplex de type 2, également connu sous le nom d'herpès génital, peut pénétrer dans l'organisme par des défauts de la peau, ainsi que par les muqueuses des organes génitaux lors d'un contact sexuel non protégé avec une personne infectée. Il a la capacité de s'intégrer dans les cellules humaines, grâce à quoi une guérison complète devient impossible. En raison de la rareté des symptômes, l'herpès génital est une infection assez courante. Pendant la période d'activation, le virus provoque des foyers locaux de nécrose muqueuse, ce qui provoque une réaction inflammatoire aiguë.
- Cytomégalovirus. Le cytomégalovirus appartient à la même famille que le virus de l'herpès simplex. Elle peut affecter de nombreux organes, y compris le système génito-urinaire. Dans la plupart des cas, il ne présente pas de danger particulier, cependant, dans le contexte d'une immunité réduite, il peut entraîner de graves complications. Peut causer une maladie inflammatoire pelvienne, seule ou en combinaison avec un certain nombre d'autres agents pathogènes ( généralement bactérienne).
Séparément, il faut mentionner le virus de l'immunodéficience humaine (VIH). VIH), qui à lui seul n'affecte pas les parties supérieures du système reproducteur féminin, mais en raison de sa capacité à affaiblir le système immunitaire, il crée les conditions préalables à l'infection par d'autres agents pathogènes. De plus, dans le contexte de l'infection par le VIH, en particulier au stade du syndrome d'immunodéficience acquise ( sida), des conditions optimales sont créées pour l'infection des organes génitaux, y compris les ovaires, non seulement par des micro-organismes pathogènes agressifs, mais également par des agents pathogènes opportunistes, qui sont normalement inoffensifs pour l'homme.
Lésion tuberculeuse
La tuberculose est une maladie infectieuse courante causée par Mycobacterium tuberculosis. Dans la plupart des cas, cette maladie affecte les poumons, mais dans certains cas, la formation de foyers dans d'autres organes est également possible.La tuberculose est généralement transmise par inhalation de particules d'expectoration contenant le bacille de la tuberculose ( voie de transmission aérienne), cependant, la pénétration de l'agent pathogène est possible lors de la consommation d'aliments contaminés ( lait et produits laitiers), ainsi qu'à travers la peau ( rarement). Dans des conditions d'immunité réduite ou de résistance corporelle altérée, le bacille de la tuberculose commence à se multiplier et à se développer dans les tissus des poumons, provoquant une réaction inflammatoire spécifique. En conséquence, un complexe primaire se forme, à partir duquel les agents pathogènes, ainsi que le flux sanguin, peuvent pénétrer dans les os, les reins, les yeux, la peau et les organes génitaux.
La pénétration de Mycobacterium tuberculosis dans les organes génitaux est due aux particularités de leur apport sanguin. Puisque les trompes de Fallope et les ovaires reçoivent le sang des branches des artères utérines et ovariennes, à leur intersection ( soi-disant anastomoses) le flux sanguin ralentit, ce qui crée des conditions idéales pour la pénétration des bactéries dans ces organes. La voie de propagation hématogène est associée à une lésion principalement bilatérale des appendices utérins.
L'infection par la tuberculose sexuellement est considérée comme impossible, car l'environnement du vagin est extrêmement défavorable à Mycobacterium tuberculosis. Cependant, si l'agent pathogène pénètre dans les muqueuses blessées ou enflammées des parties inférieures du système reproducteur, une infection primaire des organes génitaux peut survenir.
Le principal problème des lésions tuberculeuses des trompes de Fallope et des ovaires est que cette maladie dans la grande majorité des cas est asymptomatique. Les femmes consultent rarement un médecin à cause de cette infection. Cela conduit au fait que dans le contexte d'une longue évolution de la maladie, diverses complications et dommages structurels et fonctionnels irréparables se développent.
Dommages mécaniques à la muqueuse utérine et aux trompes de Fallope
Le processus inflammatoire, comme mentionné ci-dessus, est une sorte de réaction protectrice du corps, qui vise à réduire les effets néfastes de tout facteur traumatique. Ainsi, une réaction inflammatoire dans les appendices utérins peut être déclenchée non seulement par une infection bactérienne ou virale, mais également par des dommages mécaniques.Des dommages mécaniques aux ovaires et aux trompes de Fallope sont possibles dans les situations suivantes :
- Frappe à l'abdomen. L'exposition à une impulsion courte mais forte peut provoquer une commotion cérébrale de nombreux organes internes, notamment l'utérus, les trompes de Fallope et les ovaires. Sous l'influence d'un facteur dommageable, des dommages structurels locaux peuvent survenir, éventuellement une destruction partielle ou complète des vaisseaux sanguins avec une circulation sanguine locale altérée. Pour minimiser les conséquences, le corps déclenche une réaction inflammatoire qui, dans certains cas, peut causer des dommages encore plus graves.
- Plaies pénétrantes dans l'abdomen. Les plaies pénétrantes dans l'abdomen peuvent endommager les parties supérieures des organes génitaux féminins, ce qui peut provoquer un processus inflammatoire. De plus, la plupart des plaies pénétrantes sont potentiellement infectieuses.
- Interventions chirurgicales sur les organes cavité abdominale et petit bassin. Toute intervention chirurgicale, aussi peu invasive soit-elle, blesse les organes internes à un degré ou à un autre. Une forte pression sur les organes génitaux par des instruments chirurgicaux, leur dissection ou leur cautérisation peuvent provoquer une réaction inflammatoire. De plus, n'oubliez pas les matériaux étrangers qui peuvent se trouver dans la zone de fonctionnement ( matériel de suture, prothèses diverses, stents, gaz et solutions) et provoquent également une inflammation.
- Procédures gynécologiques invasives. Procédures gynécologiques impliquant des effets instrumentaux sur les organes génitaux internes ( avortements, grattages) sont associés à certaines lésions qui provoquent directement une réponse inflammatoire. De plus, ils réduisent l'immunité locale et créent des conditions préalables à la pénétration d'agents infectieux.
Inflammation des organes voisins
La défaite des ovaires peut être associée à un processus inflammatoire qui a englouti les organes voisins. Le plus souvent, cela est causé par la transition des bactéries du foyer infectieux primaire à travers la paroi de l'organe, mais cela peut également se produire pour un certain nombre d'autres raisons.Les ovaires peuvent être impliqués dans le processus inflammatoire lorsque les organes suivants sont touchés :
- Côlon. L'inflammation du gros intestin, connue sous le nom de colite, se produit généralement en raison d'un déséquilibre entre la microflore intestinale normale et pathogène ( les bactéries pathogènes commencent à prédominer). Dans certains cas, la paroi intestinale peut être épuisée, des ulcères et même des trous traversants peuvent s'y former ( qui conduit au développement d'une péritonite et est extrêmement dangereux). De plus, le processus inflammatoire dans les intestins s'accompagne d'un œdème, d'un ralentissement du flux sanguin et d'une altération de la fonction. Sous l'influence de ces facteurs, il existe un risque que des agents pathogènes traversent la paroi intestinale vers les organes voisins - le péritoine, les ovaires et les trompes de Fallope et d'autres sections de l'intestin.
- Annexe. Inflammation de l'appendice appendicite) est l'une des pathologies chirurgicales les plus courantes. Il existe plusieurs théories expliquant le mécanisme de développement de cette maladie, mais quelle que soit la cause initiale, la réaction inflammatoire en développement affecte toute l'épaisseur de la paroi musculaire de l'organe et recouvre une partie de la membrane séreuse qui la recouvre. La réaction pathologique qui en résulte est assez massive et, au contact d'autres organes, elle peut également les recouvrir.
- Vessie. Infection de la vessie ( cystite) peut dans certains cas provoquer une inflammation des ovaires. Cependant, dans la grande majorité des cas, les ovaires sont impliqués dans le processus inflammatoire non pas à cause du contact avec la vessie, mais à cause des dommages parallèles aux organes génitaux internes et à la vessie par les infections sexuellement transmissibles.
- Péritoine. Le péritoine est une membrane séreuse qui recouvre la plupart des organes abdominaux et tapisse les parois de la cavité abdominale elle-même. Bien que les ovaires ne soient pas recouverts par le péritoine, un processus infectieux et inflammatoire à la surface du péritoine peut également endommager les ovaires. Cependant, beaucoup plus souvent, le contraire se produit et l'inflammation des ovaires provoque une inflammation locale du péritoine - la pelviopéritonite. Il faut comprendre que la péritonite ( inflammation du péritoine) est une affection extrêmement grave qui nécessite un traitement médical immédiat.
Symptômes d'inflammation des ovaires
 Les manifestations cliniques de l'inflammation ovarienne sont assez diverses, mais elles ne sont pas spécifiques, car elles ressemblent aux symptômes de maladies d'autres organes pelviens.
Les manifestations cliniques de l'inflammation ovarienne sont assez diverses, mais elles ne sont pas spécifiques, car elles ressemblent aux symptômes de maladies d'autres organes pelviens. Les symptômes de l'inflammation des ovaires sont formés par la réaction inflammatoire elle-même, qui, d'une manière ou d'une autre, modifie la fonction et la structure de l'organe, ainsi que les agents infectieux, qui sont dans la plupart des cas à l'origine de l'ovarite.
L'inflammation des ovaires s'accompagne des symptômes suivants :
- douleur dans le bas-ventre;
- augmentation de la température corporelle;
- perturbation du tractus gastro-intestinal;
- violation du cycle menstruel;
- contact sexuel douloureux;
- troubles hormonaux;
- infertilité;
- douleur dans le haut de l'abdomen;
- tension dans les muscles de la paroi abdominale antérieure.
Douleur dans le bas-ventre
La douleur dans le bas-ventre est le principal symptôme de l'inflammation aiguë des ovaires et des trompes de Fallope. La douleur survient en raison d'une certaine augmentation de la taille de l'organe due à un œdème, ainsi qu'en raison de l'effet de substances biologiquement actives pro-inflammatoires sur les terminaisons nerveuses sensibles. Étant donné que les ovaires sont innervés par les branches du plexus nerveux hypogastrique, la sensation de douleur qui en résulte a généralement un caractère tirant et douloureux. Lorsqu'il est impliqué dans le processus inflammatoire des viscères ( couvrant les organes) du péritoine, l'intensité de la douleur augmente légèrement et des vomissements réflexes peuvent survenir. Si le foyer infectieux-inflammatoire recouvre le pariétal ( pariétal) péritoine, la douleur augmente considérablement, devient aiguë, une tension musculaire réflexe se produit.La durée de la douleur varie en fonction de l'activité de l'inflammation et du traitement suivi. Habituellement, la douleur est présente pendant au moins 2-3 jours, mais pas plus de 3-4 semaines.
Augmentation de la température corporelle
Une augmentation de la température corporelle est une réaction non spécifique du corps qui se produit en réponse à la pénétration de toute protéine étrangère. La fièvre vise à créer des conditions défavorables à l'agent pathogène, mais optimales pour le fonctionnement du système immunitaire. La température corporelle augmente en raison de l'impact d'un certain nombre de substances biologiquement actives formées au foyer de l'inflammation sur les structures du système central système nerveux. Le rôle de ces substances peut être des fragments d'agents pathogènes, des particules de protéines étrangères, ainsi que des pyrogènes ( substances qui augmentent la température corporelle) produit par les réponses immunitaires.Il y a trois étapes dans le développement de la fièvre :
- Montée en température. Le taux d'augmentation de la température dépend de la nature et des propriétés de l'agent pathogène. Avec une forte augmentation, il y a une sensation de frissons, ce qui indique l'activation des mécanismes d'économie de chaleur ( diminution de la transpiration, chair de poule, contraction vasculaire périphérique). Augmente la température corporelle en raison de l'augmentation de la thermogenèse ( tremblements musculaires, métabolisme accéléré des nutriments).
- stade de plateau. Au stade du plateau maintien de la température corporelle) la sensation de frissons disparaît et la température corporelle se stabilise. Selon l'agent pathogène, la température corporelle pendant l'inflammation des ovaires peut atteindre 37,5 à 38 ou même jusqu'à 39 degrés. Avec le développement de complications, la température corporelle peut dépasser 39 degrés.
- Baisse de température. La diminution de la température corporelle peut se produire à la fois progressivement et brusquement. La température corporelle diminue après l'élimination de l'action des substances pyrogènes, lors de la prise de certains médicaments, ainsi qu'en cas d'épuisement sévère du corps.
Violation du tractus gastro-intestinal
L'inflammation des ovaires ou d'autres parties du tractus génital supérieur peut provoquer divers troubles gastro-intestinaux.Les troubles suivants du tractus gastro-intestinal peuvent survenir :
- Nausée et vomissements. Les nausées et les vomissements surviennent par réflexe, en réponse à une stimulation douloureuse intense du plexus nerveux hypogastrique. De plus, la nausée est l'une des conséquences possibles de la fièvre et de l'intoxication générale du corps. Les vomissements ne sont généralement pas abondants et ne sont pas associés à la prise de nourriture. Des vomissements abondants qui ne soulagent pas indiquent le développement possible de complications ( péritonite).
- Diarrhée. La diarrhée survient en raison d'une intoxication du corps, ainsi que d'une irritation de l'intestin par un foyer inflammatoire.
- Envie de déféquer. L'envie fréquente de déféquer se produit en raison d'une irritation de la partie ampullaire du rectum par un foyer inflammatoire dans les organes génitaux et dans la région du péritoine située dans le petit bassin.
Écoulement pathologique du tractus génital
Normalement, l'écoulement du tractus génital est une petite quantité de mucus inodore, clair ou blanchâtre, dont l'écoulement ne s'accompagne d'aucune sensation désagréable.En présence de foyers infectieux et inflammatoires dans les organes génitaux supérieurs ou inférieurs, divers écoulements vaginaux pathologiques se produisent souvent, indiquant une maladie. La nature des sécrétions dépend de la nature et des propriétés de l'agent pathogène, ainsi que de la localisation de la lésion et de la résistance de l'organisme.
Il faut comprendre que des écoulements peuvent se former dans le vagin, le col de l'utérus et dans la cavité utérine. Un processus infectieux-inflammatoire limité aux trompes de Fallope ou aux ovaires s'accompagne extrêmement rarement de sécrétions du tractus génital, car beaucoup plus souvent dans ce cas, les fluides pathologiques s'écoulent dans la cavité pelvienne.
Les options suivantes pour la décharge pathologique du tractus génital sont possibles:
- Écoulement purulent. L'écoulement purulent est un signe spécifique indiquant la nature bactérienne des agents pathogènes. Il s'agit d'un liquide visqueux vert jaunâtre dont la quantité peut varier en fonction de la gravité du processus et de l'agressivité de l'agent pathogène. Pour les sécrétions purulentes, une odeur désagréable de poisson pourri est caractéristique. Lorsque la microflore anaérobie est attachée, l'écoulement purulent devient mousseux, car ces micro-organismes produisent du gaz qui fait mousser le pus.
- Écoulement séreux. L'écoulement séreux est caractéristique d'une infection virale du col de l'utérus et de l'utérus. Ils surviennent en raison de la vasodilatation et de la libération d'une partie du plasma de la circulation sanguine lors d'une réaction inflammatoire. Habituellement, ces sécrétions sont transparentes ou légèrement jaunâtres, inodores.
- Problèmes sanglants. Un écoulement sanglant se produit lorsque les vaisseaux sont fondus par des agents pathogènes ou lorsque leur intégrité est détruite lors d'une réaction inflammatoire. Les pertes sanglantes sont généralement rares, peu abondantes, représentées par du sang noir et se produisent quelle que soit la période menstruelle. La décharge peut être accompagnée de douleurs dans le bas-ventre.
Irrégularité menstruelle
Le cycle menstruel est un changement périodique des organes génitaux d'une femme, visant à maintenir la préparation à la conception. Ce processus est régulé par les hormones des ovaires, de l'hypothalamus et de l'hypophyse.Le cycle menstruel est basé sur le renouvellement périodique de la muqueuse utérine et la maturation de l'ovule. Cela se produit en plusieurs phases, dont chacune est régulée par certaines hormones. Premièrement, il y a un décollement de la muqueuse utérine ( endomètre), qui s'accompagne de saignements. Par la suite, sous l'action des hormones sexuelles, la régénération de la couche muqueuse commence dans la cavité utérine et un follicule dominant se forme dans les ovaires. Par la suite, au moment de l'ovulation, lorsque le follicule se rompt et que le niveau d'œstrogène et de progestérone augmente, la muqueuse utérine s'épaissit considérablement et l'ovule qui sort du follicule ( qui à ce stade est plus correctement appelé un ovocyte de premier ordre) migre par les trompes de Fallope dans la cavité utérine. Si la fécondation ne se produit pas pendant cette période, ce cycle se répète à nouveau.
Avec une inflammation des ovaires, le cycle menstruel peut être perturbé pour les raisons suivantes :
- dommages à la membrane muqueuse de l'utérus;
- diminution du niveau d'hormones sexuelles due à une altération de la fonction ovarienne;
- troubles de l'ovulation;
- perturbation de la régénération de l'endomètre.
- manque de décharge pendant la menstruation;
- décharge peu abondante pendant la menstruation;
- décharge abondante pendant la menstruation;
- cycle menstruel long;
- douleurs pendant les menstruations.
Contact sexuel douloureux
Le processus inflammatoire dans la cavité pelvienne s'accompagne souvent de douleurs pendant les rapports sexuels. Ceci est généralement associé à des dommages au vagin, mais il peut également survenir à des dommages aux parties supérieures du système reproducteur.La douleur pendant les rapports sexuels est associée à une sécheresse excessive du vagin, qui se produit soit en raison d'une inflammation du vagin lui-même, soit en raison d'une diminution du niveau de l'hormone sexuelle œstrogène. En conséquence, en raison d'une hydratation insuffisante, la friction augmente et une sensation douloureuse se produit pendant les rapports sexuels. Cela conduit à une diminution du désir sexuel de la femme ( diminution de la libido), l'humeur est perturbée, une dépression peut se développer.
Troubles hormonaux
Les troubles hormonaux dans l'inflammation des ovaires ne sont pas toujours trouvés, mais dans certaines situations, ils sont tout à fait possibles. Ils surviennent en raison de changements structurels et fonctionnels dans le corps, ce qui entraîne une diminution de la synthèse des hormones sexuelles ( oestrogène et progestérone).Puisqu'un ovaire fonctionnant normalement est capable de maintenir le niveau d'hormones sexuelles dans la norme physiologique, les troubles hormonaux ne surviennent qu'avec des lésions bilatérales de l'organe ou avec des lésions du seul ovaire fonctionnel.
Les hormones sont connues pour réguler de nombreux processus physiologiques dans le corps humain. Avec une diminution du niveau d'hormones sexuelles, un trouble de la fonction sexuelle et reproductive se produit, ainsi que des troubles du système nerveux central ( changements d'humeur, dépression, états maniaco-dépressifs), du système cardio-vasculaire ( arythmies cardiaques, hypertension artérielle) et du côté du métabolisme ( obésité, taux de cholestérol élevé). Bien entendu, certaines de ces manifestations ne peuvent se développer qu'en cas d'évolution prolongée du processus inflammatoire, accompagnée d'une défaillance hormonale.
Infertilité
L'infertilité est l'une des conséquences les plus fréquentes du processus inflammatoire dans les appendices utérins et constitue souvent la principale raison pour laquelle une femme consulte un médecin.L'infertilité dans les lésions ovariennes est associée à une altération de la production d'œufs, ainsi qu'au développement de troubles hormonaux. Cependant, beaucoup plus souvent, l'infertilité est due à des lésions des trompes de Fallope, qui accompagnent dans la grande majorité des cas une ovarite. En raison de la réaction inflammatoire, les trompes de Fallope se rétrécissent, des changements fonctionnels et structurels s'y produisent, ce qui entraîne une obstruction partielle ou complète de l'ovule et du sperme.
Tension des muscles de la paroi abdominale antérieure
La tension des muscles de la paroi abdominale antérieure se produit lorsque la paroi pariétale est impliquée dans le processus inflammatoire ( pariétal) péritoine. La contraction musculaire se produit par réflexe, en réponse à une forte stimulation de la douleur émanant du foyer inflammatoire. En raison de la tension musculaire, la tension et l'irritation du péritoine diminuent, ce qui permet d'atténuer quelque peu la sensation de douleur.Outre les symptômes énumérés ci-dessus, le processus inflammatoire localisé dans les ovaires et les trompes de Fallope peut s'accompagner d'un certain nombre d'autres signes qui, dans la plupart des cas, surviennent déjà au stade des complications.
L'inflammation des appendices utérins peut s'accompagner des signes suivants d'évolution compliquée:
- Douleur dans le haut de l'abdomen et dans l'hypochondre droit. La douleur dans l'hypochondre droit, qui est apparue dans le contexte d'une douleur dans le bas-ventre, de la température et d'autres signes de dommages au système reproducteur féminin, indique la survenue d'une périhépatite - inflammation de la capsule hépatique ( Syndrome de Fitz-Hugh-Curtis). Il se caractérise par une certaine violation de la fonction hépatique, une augmentation du niveau des enzymes hépatiques, parfois - un jaunissement de la peau et des muqueuses.
- Gonflement de l'abdomen du côté de la lésion. L'apparition d'un gonflement de l'abdomen de l'ovaire affecté, qui peut être déterminé visuellement ou lors de la palpation, indique le développement d'un abcès tubo-ovarien - une cavité remplie de contenu purulent. C'est une condition potentiellement dangereuse qui nécessite un traitement chirurgical.
Diagnostic de l'inflammation des ovaires
 Le diagnostic de l'inflammation des ovaires est une tâche difficile en raison du fait que cette maladie présente des symptômes similaires à certaines autres affections, et aussi en raison du fait que la réaction inflammatoire est rarement limitée aux seuls ovaires, impliquant les trompes de Fallope, l'utérus et autres parties de l'appareil génital. Cela crée des difficultés supplémentaires pour diagnostiquer la maladie.
Le diagnostic de l'inflammation des ovaires est une tâche difficile en raison du fait que cette maladie présente des symptômes similaires à certaines autres affections, et aussi en raison du fait que la réaction inflammatoire est rarement limitée aux seuls ovaires, impliquant les trompes de Fallope, l'utérus et autres parties de l'appareil génital. Cela crée des difficultés supplémentaires pour diagnostiquer la maladie. Avant de commencer toute procédure de diagnostic, une conversation a lieu avec le médecin, au cours de laquelle les principaux symptômes, le moment de leur apparition, leur intensité et leurs principales caractéristiques sont clarifiés. Des données sont recueillies sur les interventions chirurgicales passées, sur les maladies aiguës et chroniques connues. Le médecin découvre si le cycle menstruel est régulier, quand a eu lieu la dernière menstruation, quelle est la quantité de décharge pendant la menstruation, si la menstruation est accompagnée de douleur ou d'inconfort.
Un processus inflammatoire dans la région des appendices utérins est suspecté si les signes suivants sont présents :
- douleur dans le bas-ventre;
- décharge pathologique du tractus génital;
- augmentation de la température corporelle;
- troubles hormonaux;
- violation du cycle menstruel;
- maladies sexuellement transmissibles récentes;
- changement fréquent de partenaires sexuels;
- âge jusqu'à 25 ans;
- non-utilisation de méthodes barrières de contraception ( préservatifs);
- Disponibilité dispositif intra-utérin;
- manipulations intra-utérines récentes ( avortement, curetage, insertion de stérilet).
Le diagnostic de l'ovarite est basé sur les procédures suivantes :
- examen gynécologique;
- Échographie des organes pelviens;
- recherche microbiologique.
Examen gynécologique
Un examen gynécologique consiste en un examen visuel des organes génitaux externes, du vagin et de la partie vaginale du col de l'utérus. Cette procédure est effectuée lorsqu'une femme est dans une chaise gynécologique avec les jambes écartées. Le médecin insère un instrument spécial dans le vagin, appelé miroir vaginal, qui vous permet d'écarter les parois de l'organe, de procéder à un examen visuel et de prendre le matériel nécessaire pour une analyse plus approfondie.Avec une inflammation isolée des ovaires, un examen gynécologique ne révèle aucune anomalie. Cependant, comme dans la grande majorité des cas, avec cette maladie, d'autres parties du système reproducteur sont impliquées dans le processus infectieux-inflammatoire, un certain nombre de signes non spécifiques sont déterminés lors de l'examen.
L'examen gynécologique révèle les signes suivants :
- rougeur de la membrane muqueuse du vagin;
- gonflement de la muqueuse vaginale et de la partie vaginale du col de l'utérus;
- la présence de plaies à la surface de la muqueuse vaginale;
- la présence de pertes purulentes ou mousseuses dans la cavité vaginale ou dans le cul-de-sac vaginal postérieur ;
- traces d'écoulement pathologique à l'embouchure du canal cervical.
Par palpation bimanuelle chez les femmes ayant une paroi abdominale antérieure suffisamment fine, on peut palper les ovaires qui, en cas d'inflammation, sont hypertrophiés et douloureux.
Échographie des organes pelviens
L'examen échographique des organes pelviens est une méthode extrêmement informative qui vous permet de déterminer le degré d'endommagement des organes internes sans intervention chirurgicale.Un examen échographique des organes pelviens révèle les changements suivants :
- Agrandissement de la taille des ovaires. Au cours de la réaction inflammatoire, un œdème se produit, ce qui entraîne une augmentation de la taille de l'organe. Les dimensions normales des ovaires sont en moyenne de 25 mm de large, 30 mm de long et 15 mm d'épaisseur.
- Épaississement des trompes de Fallope.Étant donné que le processus inflammatoire qui a englouti les ovaires dans la plupart des cas implique également les trompes de Fallope, l'échographie révèle des signes de salpingite ( inflammation des trompes de Fallope). Normalement, les trompes de Fallope sont presque invisibles à l'échographie, mais en raison de l'épaississement de la paroi lors de l'inflammation, elles deviennent perceptibles.
- Lisse de la surface des ovaires. Normalement, la surface des ovaires est légèrement bosselée en raison des follicules émergents. En cas de violation de la fonction des ovaires, ainsi qu'en raison d'un œdème, la surface de l'organe est lissée.
- Amélioration de l'échostructure. Le renforcement de l'échostructure des ovaires est dû à la formation de zones de fibrose dans l'épaisseur des ovaires.
- Signes d'inflammation dans la cavité utérine. Le processus inflammatoire dans la cavité utérine est un symptôme courant qui accompagne l'ovarite. Cela se révèle à l'échographie par un épaississement de l'endomètre, par des zones de fibrose dans la cavité utérine, ainsi que par des formations hypoéchogènes dans la paroi de l'organe.
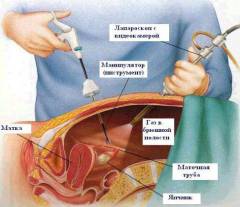
Laparoscopie
La laparoscopie est une méthode de diagnostic mini-invasive qui permet une visualisation directe de la surface des ovaires et qui permet de réaliser immédiatement certaines opérations thérapeutiques.La laparoscopie est réalisée en introduisant une caméra et quelques manipulateurs dans la cavité abdominale à travers de petites perforations dans la paroi abdominale antérieure. Grâce à l'injection de gaz ( pour opérations de diagnostic - d'oxygène, pour interventions chirurgicales - de dioxyde de carbone) et la présence d'un système optique avec éclairage, le médecin peut examiner directement les organes qui l'intéressent. Cette procédure est réalisée dans une salle d'opération stérile sous anesthésie générale.
Lors du diagnostic de l'inflammation des appendices utérins, la laparoscopie est «l'étalon-or», car elle vous permet d'établir rapidement un diagnostic, de déterminer le degré de modifications structurelles des organes et également d'effectuer l'intervention chirurgicale nécessaire. De plus, après cette étude, les patients reprennent rapidement leurs activités normales.
La laparoscopie vous permet d'identifier les signes suivants de dommages aux appendices utérins :
- pus dans l'une des trompes de Fallope;
- Frais ( facilement séparable) adhérences au niveau des appendices utérins;
- collant ( exsudat fibreux) à la surface des ovaires et des trompes de Fallope ;
- une augmentation de la taille des ovaires;
- saignement des ovaires à la pression.
Malgré tous les avantages de la laparoscopie comme méthode de diagnostic de l'ovarite et d'autres maladies inflammatoires du tractus génital supérieur, son utilisation comme méthode d'examen de routine est irrationnelle. Cela est dû, d'une part, au coût assez élevé de la procédure, et d'autre part, à un certain nombre de risques et d'effets secondaires possibles.
Recherche microbiologique
L'examen microbiologique du contenu du canal cervical, de la cavité vaginale ou de la cavité utérine est une méthode extrêmement informative de diagnostic en laboratoire. Cette procédure vous permet d'établir la nature de l'agent pathogène et, sur la base de ces données, de planifier le traitement.Il existe les méthodes suivantes pour détecter et identifier les agents pathogènes :
- méthode bactérioscopique. La bactérioscopie est basée sur l'étude de frottis colorés obtenus en plaçant le matériel à tester sur une lame de verre sous un microscope optique. Cette méthode vous permet d'identifier les gonocoques, les chlamydia, les trichomonas et certains autres agents pathogènes. De plus, la microscopie de frottis peut évaluer le degré de réaction inflammatoire.
- méthode bactériologique. La méthode bactériologique permet une identification extrêmement précise des agents pathogènes et la détection de leur sensibilité aux antimicrobiens, mais elle demande beaucoup de temps. Un examen bactériologique est effectué en ensemençant le matériel pathologique obtenu du patient sur des supports spéciaux, qui sont placés dans un thermostat pendant plusieurs jours. Dans le même temps, les bactéries pathogènes commencent à se multiplier activement, ce qui permet de les identifier davantage par un certain nombre de signes.
Traitement de l'inflammation des ovaires
 Le traitement de l'inflammation ovarienne est un ensemble de mesures thérapeutiques visant à éliminer les agents pathogènes, à réduire la réponse inflammatoire et à rétablir le fonctionnement normal des organes du système reproducteur.
Le traitement de l'inflammation ovarienne est un ensemble de mesures thérapeutiques visant à éliminer les agents pathogènes, à réduire la réponse inflammatoire et à rétablir le fonctionnement normal des organes du système reproducteur. Traitement médical
La base du traitement médicamenteux est l'utilisation de médicaments pharmacologiques capables de détruire les agents pathogènes, ainsi que de médicaments ayant des effets anti-inflammatoires et immunomodulateurs.Médicaments utilisés pour traiter l'inflammation ovarienne
| Groupe pharmacologique | Principaux représentants | Mécanisme d'action | Mode d'application |
| Antibiotiques | Amoxicilline avec acide clavulanique | Viole la synthèse de la paroi cellulaire des bactéries, provoquant ainsi leur mort. L'acide clavulanique inhibe les enzymes bactériennes ( bêta-lactamases) capable de cliver cet antibiotique. | Le médicament est administré par voie orale, intramusculaire ou intraveineuse, selon la gravité de l'état du patient. Le dosage est choisi individuellement. Habituellement prescrit 500 mg 3 fois par jour pendant 14 jours. |
| Ceftriaxone | Viole la synthèse des composants de la paroi cellulaire bactérienne. Résistant à l'action des bêta-lactamases. | Il est administré par voie intramusculaire ou intraveineuse. Utilisé à une dose quotidienne de 1 à 2 grammes pendant 14 jours. | |
| Ciprofloxacine | C'est un antibiotique à large spectre. Il inhibe les enzymes responsables de la synthèse du matériel génétique des bactéries, ce qui provoque la mort cellulaire. | Peut être administré par voie orale et intraveineuse. Il est utilisé à une dose de 250 à 500 mg 2 à 3 fois par jour pendant deux semaines. | |
| Gentamicine | Il bloque la sous-unité 30S des ribosomes, perturbant ainsi la synthèse des protéines. | Il est administré par voie intramusculaire ou intraveineuse à une dose de 3 mg par kilogramme de poids corporel par jour en 2-3 doses pendant 10-14 jours | |
| Azithromycine | Il bloque la sous-unité 50S des ribosomes, ralentissant la reproduction des bactéries et perturbant la synthèse des protéines. | Il est prescrit par voie intraveineuse sous forme de compte-gouttes à une dose de 250-1000 mg. | |
| Doxycycline | Viole la synthèse des protéines en raison d'une fonction ribosomique altérée. | Il est pris par voie orale ou intraveineuse à une dose de 100-200 mg. | |
| Médicaments anti-inflammatoires | ibuprofène | Il inhibe l'enzyme cyclooxygénase, qui est impliquée dans la dégradation de l'acide arachidonique en prostaglandines, des substances biologiquement actives qui stimulent la réponse inflammatoire. Réduit la température corporelle. Il a un effet analgésique prononcé. | À l'intérieur ou par voie rectale à une dose de 1200 - 2400 mg par jour en 3 - 4 prises après les repas. |
| Diclofénac | Il est utilisé par voie orale à une dose de 75-150 mg ou par voie rectale à une dose de 50 mg 2 fois par jour. | ||
| Méloxicam | Il est utilisé par voie orale à une dose de 7,5 à 15 mg une fois par jour après ou pendant les repas. | ||
| Antihistaminiques | clémastine | Bloque les récepteurs de l'histamine ( substance pro-inflammatoire), réduisant ainsi la vasodilatation au foyer de l'inflammation, réduisant l'œdème et normalisant la perméabilité capillaire. | À l'intérieur, 1 mg 2 fois par jour. |
| Immunomodulateurs | Interleukine-1 bêta | Stimule la synthèse des cellules immunitaires, améliore le potentiel protecteur des lymphocytes et des neutrophiles. | Goutte-à-goutte intraveineux à une dose de 15 à 20 ng / kg. |
| Interféron alfa-2 | Empêche la pénétration de particules virales dans les cellules, active la synthèse d'anticorps, améliore l'activité phagocytaire des cellules immunitaires. Viole la synthèse du matériel génétique viral dans les cellules. | Administré par voie rectale à une dose 500 000 UI 2 fois par jour pendant 7 à 10 jours. |
|
| Contraceptifs oraux combinés | Diana-35 | Avoir un effet contraceptif en raison de la suppression de l'ovulation et des modifications de la muqueuse de l'endomètre), et contribuent également à la normalisation de l'activité sécrétoire des ovaires. | Le médicament est pris par voie orale, un comprimé par jour, à partir du premier jour du cycle menstruel. Un paquet est conçu pour un cycle menstruel et contient 21 pilules. |
| Agents de désintoxication | Solution de glucose | En augmentant le volume de sang circulant, il accélère la filtration rénale et stimule l'élimination des substances toxiques de l'organisme. | Il est administré par voie intraveineuse sous forme de compte-gouttes. |
Ces médicaments ne doivent être pris que selon les directives d'un médecin, car leur prise incorrecte peut non seulement être inefficace, mais peut également provoquer un certain nombre de complications graves et d'effets secondaires.
Opération
Le traitement chirurgical de l'inflammation ovarienne n'est indiqué que dans les cas où le traitement médicamenteux est inefficace ou ne permet pas d'atteindre le bon niveau de réhabilitation du foyer infectieux et inflammatoire.La chirurgie est nécessaire dans les situations suivantes :
- Abcès tubo-ovarien. La présence d'une accumulation de pus dans la zone des appendices utérins est une indication directe d'une intervention chirurgicale, car le traitement médicamenteux n'est pas suffisamment efficace tant que ce pus n'est pas complètement drainé. Pour le traitement de cette complication, l'accès laparoscopique est préférable, car il est moins traumatisant et permet une récupération plus rapide après la chirurgie. Cependant, en cas d'accumulation massive de pus ou en présence d'adhérences dans la cavité abdominale, une laparotomie classique peut être nécessaire ( incision de la paroi abdominale antérieure).
- Péritonite. Un processus infectieux-inflammatoire recouvrant le péritoine nécessite une intervention chirurgicale immédiate, car il s'agit d'une affection potentiellement mortelle. Pour le traitement de la péritonite, recourir à l'accès par laparotomie, car il permet de mieux et de mieux assainir la cavité abdominale.
Méthodes folkloriques de traitement
Les méthodes de traitement alternatif de l'ovarite, basées sur l'utilisation de diverses plantes médicinales, peuvent augmenter le potentiel protecteur du corps et accélérer le processus de récupération. Cependant, il faut comprendre que la médecine traditionnelle ne peut pas éradiquer les agents pathogènes et, par conséquent, est inefficace au stade de l'infection aiguë.Comme thérapie supplémentaire, vous pouvez utiliser les recettes de médecine traditionnelle suivantes :
- Infusion de cassis. Pour préparer l'infusion, mélangez 4 cuillères à soupe de feuilles de cassis avec 2 cuillères à soupe d'achillée millefeuille, de prêle et d'épine-vinette, puis versez 2 tasses d'eau bouillante et laissez reposer pendant une heure et demie à deux heures. Vous devez en consommer un demi-verre toutes les 2 à 3 heures.
- Infusion d'avoine. Pour préparer l'infusion, mélangez 4 cuillères à café d'avoine de semis avec 3 cuillères à soupe de feuilles de bouleau, 2 cuillères à soupe de feuilles de menthe poivrée, du miel et du citron. Le mélange résultant doit être mélangé et versé avec 2 tasses d'eau bouillante, puis insister pendant 60 minutes. Il est nécessaire d'utiliser la solution obtenue dans 100 ml toutes les 2 à 3 heures.
Prévention de l'inflammation ovarienne
- Diagnostic opportun. Un diagnostic rapide des maladies infectieuses et inflammatoires des parties supérieures et inférieures du système reproducteur peut réduire le risque de complications.
- Examens en temps opportun. Des examens opportuns et périodiques par un gynécologue permettent de diagnostiquer les maladies à un stade précoce, ce qui facilite et accélère grandement le traitement.
- Protection contre les infections sexuelles.Étant donné que les infections sexuelles sont la principale cause d'inflammation ovarienne, il est extrêmement important d'utiliser des méthodes de contraception barrières ( préservatifs), qui réduisent le risque de transmission des maladies sexuellement transmissibles.
- Traitement des infections des organes voisins. Le traitement rapide des foyers infectieux dans les organes situés à proximité des ovaires peut réduire le risque de leur implication dans le processus inflammatoire.
- Mode de vie sain. Pour prévenir l'ovarite, il faut éviter l'exposition à des substances toxiques ( alcool, nicotine), froid, épuisement. Vous devez bien manger, faire de l'exercice exercices physique, car il vous permet de renforcer le système immunitaire et contribue à la normalisation de la fonction de tout l'organisme.
L'inflammation des appendices utérins - les trompes de Fallope et les ovaires - est plus fréquente chez les femmes qui ont consulté un gynécologue. Une inflammation distincte des trompes de Fallope (salpingite) ou une inflammation des seuls ovaires (oophorite) est très rare, le plus souvent le processus inflammatoire se propage à la fois aux trompes et aux ovaires (salpingoophorite) et peut être associé à une inflammation de l'utérus ( endométrite). En effet, les organes génitaux du bassin sont très étroitement liés et l'inflammation de l'un entraîne l'inflammation d'un autre organe.
Causes de l'inflammation des appendices utérins - trompes et ovaires (salpingoophorite)
La salpingo-oophorite est causée par des micro-organismes pathogènes (chlamydia, spirochètes, virus) et conditionnellement pathogènes, c'est-à-dire qu'ils sont normalement présents sur les muqueuses des organes génitaux et sont activés, par exemple, avec une diminution de l'immunité (staphylocoques, streptocoques , E. coli, champignons, mycoplasmes, gardnerella, etc.). Dans de telles conditions, l'inflammation des appendices commence - les trompes de Fallope et les ovaires. La salpingo-oophorite gonorrhéique provoque un gonocoque. Parfois, l'infection est mixte.
L'hypothermie ne peut provoquer une inflammation des appendices et des ovaires qu'indirectement, provoquant une diminution de l'immunité, dans laquelle les microbes qui ont déjà pénétré dans le tractus génital commencent à se multiplier intensément. Il en va de même pour la prise de médicaments qui provoquent la mort de certains micro-organismes et provoquent la croissance d'autres. De plus, l'inflammation des appendices et des ovaires peut provoquer un accouchement compliqué, un avortement, un curetage, une HSG, une hystéroscopie, un DIU (contraceptifs intra-utérins - spirale).
Des maladies inflammatoires des organes génitaux féminins peuvent également survenir avec une allergie à l'un des composants du sperme après un rapport sexuel non protégé, ainsi qu'une allergie au latex du préservatif ou aux crèmes et lubrifiants utilisés lors des rapports sexuels.
Avec un trouble hormonal, le nombre de médiateurs inflammatoires augmente, ce qui conduit à une salpingo-ovarite chronique, tandis que les micro-organismes pathogènes peuvent ne pas être au centre de l'inflammation.
Symptômes et signes d'inflammation des appendices utérins - trompes et ovaires (salpingoophorite)
Si l'inflammation des appendices survient pour la première fois ou lors d'une exacerbation d'une inflammation chronique, le premier symptôme de la salpingo-oophorite est une douleur intense dans le bas-ventre. La douleur avec inflammation des appendices et des ovaires est souvent accompagnée de fièvre, d'une mauvaise santé, de troubles de la miction et des selles, et une formation accrue de gaz dans les intestins peut survenir. Les symptômes d'inflammation s'accompagnent parfois de symptômes d'intoxication - faiblesse, maux de tête, vertiges. Vus sur une chaise gynécologique, les trompes et les ovaires enflammés sont très douloureux.
Les symptômes d'inflammation aiguë des appendices et des ovaires peuvent être confondus avec une appendicite aiguë, une péritonite, des tumeurs intestinales, des coliques intestinales ou néphrétiques.
Les symptômes de l'inflammation apparaissent quelques jours après l'infection ou immédiatement après l'hypothermie.
Une inflammation aiguë des appendices ne peut entraîner une guérison complète sans complications que dans le cas d'un traitement adéquat immédiat !
Avec un traitement intempestif de l'inflammation des appendices ou s'il n'a pas été possible d'identifier l'agent causal de la maladie, la salpingo-oophorite aiguë devient subaiguë ou chronique. Les symptômes de l'inflammation chronique sont plus flous. L'inflammation des appendices peut être indirectement indiquée par le fait que la douleur dans l'abdomen irradie vers le bas du dos (sous la région des reins), en appuyant sur le bas-ventre à droite ou à gauche (du côté de l'appendice enflammé, plus souvent sur les deux), la douleur la plus intense est observée lorsque vous relâchez votre main. Cette condition peut durer des années et conduit généralement à l'infertilité. Symptômes concomitants - la température est normale ou subfibrile (37 -37,4), la douleur n'est pas forte, elle augmente pendant la menstruation. L'examen sur une chaise n'est pas aussi douloureux que dans la salpingo-ovarite aiguë, mais des adhérences peuvent être présentes - conséquences de l'inflammation des tissus.
Diagnostic d'inflammation des appendices utérins - trompes et ovaires (salpingoophorite)
Le gynécologue peut suspecter une inflammation des appendices dès le premier examen gynécologique, mais des tests supplémentaires sont prescrits pour identifier la cause de l'inflammation et des pathologies associées. Il est impossible de diagnostiquer une salpingo-ovarite uniquement par une analyse de sang. L'analyse principale est un examen bactérioscopique ou bactériologique du matériel canal cervical, vagin et urètre pour trouver l'agent causal de l'inflammation et déterminer sa sensibilité aux antibiotiques. L'échographie est utilisée pour clarifier le diagnostic. Dans les cas difficiles, il est nécessaire de consulter un chirurgien et un urologue.
Traitement de l'inflammation des appendices utérins - trompes et ovaires (salpingoophorite)
En cas d'inflammation aiguë des appendices ou d'exacerbation d'une inflammation chronique avec symptômes sévères, traitement en milieu hospitalier. Pour les formes légères d'inflammation, le traitement est effectué à domicile. La durée du traitement hospitalier pour la salpingo-oophorite aiguë est de 7 à 10 jours.
Souvent, dès les premiers signes d'inflammation, lorsque l'estomac commence à faire mal, les femmes attrapent un coussin chauffant et l'appliquent sur la région ovarienne. C'est absolument impossible de faire ça !
La chaleur augmente l'inflammation et crée un environnement favorable à la reproduction des agents pathogènes. Il est possible de réchauffer les appendices uniquement en cas d'inflammation chronique, en rémission, lorsqu'il n'y a pas de douleur aiguë et que l'infection a déjà été traitée.
Traitement médicamenteux de l'inflammation des appendices utérins - trompes et ovaires
Un traitement antibiotique est prescrit en fonction des agents pathogènes identifiés, mais le plus souvent, un traitement antibiotique dans la période aiguë de l'inflammation est effectué en tenant compte de tous les agents pathogènes possibles. Le traitement de la salpingo-oophorite à l'hôpital commence par l'administration intraveineuse de médicaments, puis passe aux antibiotiques pris par voie orale. Si le traitement est prescrit en ambulatoire (à domicile), les pilules ou « piqûres » sont plus souvent prescrites.
Si, avec une inflammation des appendices et des ovaires, l'estomac fait très mal, des analgésiques sont prescrits, selon les indications - anti-inflammatoires locaux sous forme de suppositoires et de pommades, de la glace sur l'estomac.
Le traitement avec des antibiotiques et des anti-inflammatoires doit être complété en entier et exactement autant de jours que le médecin l'a prescrit. Avec un traitement incomplet ou une diminution des doses recommandées de médicaments dans un contexte d'absence de symptômes, l'inflammation va bientôt recommencer.
De plus, dans certains cas, il est nécessaire de suivre un traitement anti-rechute utilisant une cure thermale et une physiothérapie.
Si une infection est détectée, le partenaire doit être examiné et, si nécessaire, traité. Au moment du traitement de la salpingo-oophorite, dans tous les cas, il est recommandé de s'abstenir de toute vie intime. Certains antibiotiques ne doivent pas être pris avec de l'alcool. S'abstenir de boire de l'alcool pendant le traitement.
Si la cause de l'inflammation est des troubles hormonaux, des anti-inflammatoires pour administration orale (nimésulide) sont prescrits, et après la disparition de la douleur, des médicaments pour corriger le fond hormonal, en particulier des contraceptifs oraux combinés. Procéder à un examen plus approfondi pour identifier les causes des troubles hormonaux.
Traitement non médicamenteux de l'inflammation des appendices utérins - trompes et ovaires
Le traitement non médicamenteux de l'inflammation des appendices et des ovaires (salpingoophorite) est effectué uniquement dans l'évolution chronique de l'inflammation ou après le traitement d'une salpingoophorite aiguë. Les méthodes de physiothérapie suivantes sont utilisées pour le traitement: magnétothérapie, électrophorèse, courants diadynamiques, bains de radon, thalassothérapie. Lorsque l'état se stabilise après un traitement conservateur de l'inflammation des appendices, une phonophorèse est réalisée avec du calcium, du cuivre ou du magnésium
Traitement chirurgical de l'inflammation des appendices utérins - trompes et ovaires
Le traitement chirurgical de la salpingo-oophorite est réalisé en l'absence de l'effet du traitement conservateur de l'inflammation des appendices et dans la détection des formations purulentes des trompes et des ovaires. Au stade initial, la laparoscopie est utilisée.
Complications de l'inflammation des appendices utérins - trompes et ovaires (salpingoophorite)
- Après avoir subi une salpingo-oophorite, le risque de grossesse extra-utérine est 5 à 10 fois plus élevé en raison de la formation d'adhérences et du rétrécissement des trompes de Fallope;
- Après une salpingo-oophorite, en particulier chronique, le risque d'infertilité est plus élevé. Le processus inflammatoire conduit non seulement à la formation d'adhérences, mais également à une violation de la sécrétion (production) d'hormones sexuelles par les ovaires;
- Des complications purulentes peuvent survenir, nécessitant une intervention chirurgicale, jusqu'à l'ablation des trompes de Fallope !
Prévention de l'inflammation des appendices utérins - trompes et ovaires (salpingoophorite)
La cause la plus fréquente d'inflammation des organes pelviens, y compris l'inflammation des trompes de Fallope et des ovaires, sont les agents responsables des infections sexuellement transmissibles (champignons, virus, microflore pyogénique, micro-organismes pathogènes et opportunistes). Par conséquent, la prévention de l'inflammation consiste en des rapports sexuels protégés à l'aide d'un préservatif, de la fidélité du partenaire sexuel, de l'hygiène personnelle et d'une visite chez le gynécologue pour des examens préventifs afin d'identifier rapidement les agents responsables de l'inflammation.
Soyez prudent dans le sauna - de nombreux micro-organismes restent viables longtemps dans un environnement chaud et humide. N'utilisez pas les produits d'hygiène personnelle d'autres personnes - serviettes, brosses à dents. Certains micro-organismes, tels que les champignons Candida, les gonocoques, sont souvent transmis lors de relations sexuelles orales.
Un grand nombre de femmes, quel que soit leur âge, s'inquiètent d'une maladie telle qu'une inflammation des appendices (annexite). Si vous en avez des signes, commencez le traitement dès que possible. Le médecin vous prescrira des médicaments efficaces spéciaux. En cas de négligence, la maladie peut entraîner de graves complications sur le corps, nuire à la santé des femmes, surtout si la maladie passe sur les jambes. Pour déterminer le stade de la maladie, un professionnel de la santé prescrira une échographie au patient.
Symptômes et signes d'inflammation des appendices chez la femme
Cette maladie est une lésion des principaux appendices utérins - les trompes de Fallope, les ligaments et les ovaires. Parmi toutes les maladies gynécologiques des femmes, cette pathologie occupe une position de leader, elle se développe très rapidement. C'est dangereux dans ses conséquences.
Les maladies infectieuses surviennent en raison de l'activation de micro-organismes pathogènes sous l'influence de facteurs externes ou facteurs internes. La pathologie peut être aiguë ou chronique. En plus de la lésion générale des appendices, des maladies d'organes individuels se produisent également: l'ovaire et ses appendices deviennent enflammés - ovarite; les trompes de Fallope deviennent enflammées - salpingite. Étant donné que les appendices utérins ont une structure appariée, l'inflammation peut être bilatérale ou unilatérale.
L'annexite est de nature clinique, provoque des douleurs intenses, un malaise général, des irrégularités menstruelles, de la fièvre. Les rapports sexuels deviennent également douloureux. La douleur avec inflammation des ovaires et des trompes de Fallope peut être transmise au bas du dos et au sacrum. Il y a des ballonnements, un changement dans sa forme, que l'on peut voir sur la photo.
Divers facteurs provoquent le développement de l'inflammation, parmi lesquels les principaux sont les infections génito-urinaires et l'hypothermie. Un danger particulier de la maladie réside dans le fait que le processus inflammatoire se propage à d'autres organes, principalement aux organes pelviens.
Si l'inflammation des appendices n'est pas traitée en temps opportun, des conséquences graves pour la santé des femmes peuvent survenir :
- dysfonctionnement ovarien;
- adhérences formées dans les tuyaux ;
- développement de l'hydrosalpinx ;
- maladie des organes abdominaux - péritonite;
- risque de grossesse extra-utérine;
- l'infertilité de la femme.
Il est nécessaire dans les premiers stades de la maladie de déterminer ses causes et comment traiter l'inflammation. Sinon, de puissants processus pathologiques apparaîtront dans le corps, entraînant la propagation de l'infection dans tout le corps. D'autres organes internes peuvent également être touchés, ce qui entraînera des processus irréversibles.
Cette pathologie se développe en deux temps : des micro-organismes pathogènes, pénétrant dans le vagin et le col utérin, s'y installent ; les micro-organismes propagés dans l'utérus, dans les zones du péritoine et des appendices, provoquent une réaction inflammatoire de la muqueuse.
Souvent, il y a exposition à plusieurs agents pathogènes différents à la fois. L'infection se produit de plusieurs manières:
- du vagin - le chemin ascendant;
- du foyer interne de l'infection - un chemin descendant;
- par le sang - par voie hématogène;
- avec la lymphe - la voie lymphatique.
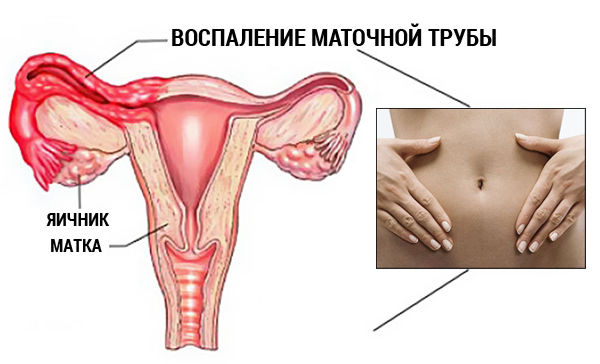
Inflammation des appendices chez la femme qu'à traiter
Les méthodes de traitement sont complètement différentes. Elle peut être réalisée avec des remèdes populaires ou en utilisant des antibiotiques, des pilules et des injections prescrites par un médecin. La liste de ce qu'il faut prendre pour les patients comprend des herbes et des anti-inflammatoires faits maison. Le gynécologue traitant vous aidera à choisir le médicament. Vous devez d'abord subir un diagnostic, déterminer les causes de la maladie. La méthode de traitement sera différente pour une mère qui allaite, pendant la grossesse, pour les femmes plus âgées, pendant la ménopause.
Pour soulager la douleur, une femme doit consulter un médecin, il lui prescrira des anti-inflammatoires - intométhacine, ibuprofène, azithromycine. Pour renforcer le système immunitaire, il est conseillé de prendre des vitamines des groupes C, B et E. Les médecins prescrivent des antibiotiques et des antifongiques pour le traitement, par exemple Trichopolum.
Souvent, des suppositoires sont prescrits pour lutter contre les maladies virales et bactériennes, la durée du traitement ne dépasse pas 10 jours. Ils sont administrés principalement au coucher. En plus des suppositoires vaginaux, rectaux ont été largement utilisés pour le traitement des maladies féminines.
Avec des symptômes graves de la maladie, le médecin prescrit des injections pour traiter l'inflammation des appendices utérins. Si une femme est traitée à l'hôpital, on lui prescrit des injections intraveineuses, ce qui aidera à éliminer rapidement l'infection et la douleur dans le bas-ventre.
Traitement de l'inflammation des appendices avec des remèdes populaires
Outre la principale méthode de traitement, il existe de nombreux remèdes populaires. Ils sont de nature indolore, éliminent rapidement l'inflammation, sont sans danger pendant la grossesse et pour les femmes plus âgées. Utilisez le traitement à domicile avec des remèdes populaires comme alternative supplémentaire.
- infusion de baies de genévrier pour l'inflammation des ovaires droit et gauche. Pour préparer une infusion, il faut verser 15 baies avec un verre d'eau, insister pendant 4 heures. Prendre une infusion 3 fois par jour pour 1 table. cuillère.
- faire une infusion de cassis et d'églantier en les mélangeant à parts égales. Verser le mélange avec un verre d'eau bouillante, laisser reposer 1 heure. Buvez l'infusion résultante 3 à 4 fois par jour pendant une demi-tasse;
- faire un mélange de 20 g de centaurée, de mélilot médicinal, de fleurs de tussilage. Prendre 1 cuillère à soupe. collection, versez un verre d'eau bouillante, laissez infuser environ une heure. Boire une décoction d'un tiers de verre 6 fois par jour pendant un mois ;
- prendre des feuilles de noix séchées, verser 200 g d'eau bouillante, laisser reposer 3-4 heures. Divisé en cinq portions, buvez une décoction pendant la journée;
- un bon médicament pour les femmes est la citrouille. Le matin à jeun, vous devriez boire du jus fraîchement pressé de ce légume;
- vous pouvez infuser du thé à partir de feuilles de gaulthérie. Le millepertuis y est ajouté, infusé avec du thé noir ordinaire. Buvez-en 3 à 4 fois par jour pendant plusieurs mois d'affilée. Une décoction convient également à l'inflammation chronique des ovaires;
- le fémur à feuilles de pierre a un bon effet sur les organes génitaux féminins. Vous devez prendre 1 table. l. herbe sèche et versez un litre d'eau, faites bouillir pendant 10 minutes. Ajoutez du miel au bouillon, buvez tout au long de la journée.
Les douches vaginales se font aussi à la maison. Utilisé à cet effet :
- décoction utérine du rhizome de bergenia - 10 g de racine broyée de la plante, verser 1 pile. eau bouillante, faire bouillir pendant une demi-heure dans un bain-marie, filtrer le bouillon pendant qu'il est chaud. Refroidissez-le. Douches quotidiennes pendant une semaine ;
- faire une décoction curative d'ortie (30 g), de camomille (20 g), de potentille, d'écorce de chêne - 10 g chacun, d'oiseau montagnard (5 g). Prenez 2 cuillères à soupe. l. collection, versez-le avec 1 litre d'eau, faites bouillir pendant 15 minutes;
- utiliser une décoction de fleurs de calendula - 3 g, les verser avec 1 tasse d'eau bouillante, laisser reposer 1 heure. Appliquez une décoction pour les douches quotidiennes;
- une décoction d'écorce de chêne - 40 g, sauge, achillée millefeuille et romarin - 20 g chacun.Versez le mélange d'herbes obtenu avec 3 litres d'eau, faites-le bouillir pendant une demi-heure au bain-marie, puis filtrez. Douche le matin et le soir.
Pour le traitement du processus inflammatoire des appendices, de l'utérus et d'autres maladies gynécologiques, des tampons imbibés de jus d'aloès sont utilisés. Le médecin doit déterminer individuellement pour chaque femme combien de temps et à quelle fréquence il est nécessaire d'appliquer cette méthode de traitement.
Antibiotiques pour l'inflammation des appendices chez les femmes
Immédiatement après le diagnostic, sans attendre les résultats de l'analyse du type de bactérie, le médecin prescrit des antibiotiques au patient. Le traitement antibiotique est souvent utilisé pour l'inflammation aiguë de l'ovaire, surtout si le patient a une température corporelle. Ces médicaments peuvent également être prescrits pour l'inflammation chronique des appendices.
Attribuez des médicaments qui ont un large spectre d'action sur l'infection. Ils sont actifs contre de nombreuses bactéries qui peuvent causer des maladies. Ces médicaments affectent les agents pathogènes de la chlamydia, du mycoplasme, de l'uréplasme et soulagent la douleur. Le traitement devient efficace si vous combinez des méthodes traditionnelles et non traditionnelles en médecine. Ceci est clairement démontré par les critiques de femmes qui ont expérimenté cette méthode de traitement.
