Endométrite chronique sur le fond du stérilet. Vidéo: traitement alternatif de l'endométrite. Insertion d'un dispositif intra-utérin
Qu'est-ce que l'endométrite et quels sont ses symptômes ? Cette question, dans le cabinet d'un gynécologue, sonne assez souvent. Voyons ce que c'est, et c'est une maladie inflammatoire de l'endomètre. Au cours de chaque cycle, il se reforme, plus précisément, un grand nombre de cellules nouvellement formées sont synthétisées à partir de la couche germinale, son épaisseur augmente et il va accepter un ovule fécondé. Mais si cela ne fonctionne pas, il est séparé et pendant la menstruation, il quitte l'utérus par les organes génitaux - ce sont les signes de l'endométrite. Si un agent infectieux pénètre dans l'utérus par la voie naturelle ou d'une autre manière, une inflammation se développe. Dans cet article, nous apprendrons les causes de l'endométrite, comment elle se manifeste et comment la détecter à l'aide d'ultrasons.
Les raisons
Des signes indirects d'endométrite peuvent être observés lors d'un examen échographique.Idéalement, la cavité utérine est absolument stérile, les agents pathogènes sont des micro-organismes pathogènes qui pénètrent dans la cavité utérine et il existe un très grand nombre de vaisseaux sanguins et de nutriments. Par conséquent, les micro-organismes s'y sentent très bien et commencent à se multiplier rapidement.
Les facteurs concomitants contribuent également au développement de la maladie, ce sont:
- carence en vitamine D ;
- L'utilisation de dispositifs intra-utérins.
- Traumatisme utérin.
- Vie intime pendant les menstruations.
- Diminution de l'immunité générale.
- infections chroniques.
- Négligence des règles d'hygiène intime.
Il est beaucoup plus facile de guérir l'inflammation à son stade initial, il est donc important de connaître et de pouvoir distinguer les signes de l'endométrite.
Formes de la maladie et ses symptômes
Il existe une forme aiguë et chronique. Selon le type d'agent pathogène, on distingue les infections bactériennes et les infections fongiques.
Signes d'endométrite - pouls rapide, faiblesse générale, malaise grave, température pouvant atteindre 40 degrés, douleurs abdominales à la palpation, écoulement purulent nuageux sévère, saignements abondants - tous ces symptômes sont de l'endométrite. Dans les cas particulièrement graves, du pus peut même s'accumuler dans l'utérus lui-même , c'est une forme aiguë de la maladie.
En l'absence de tout traitement, un tel problème disparaît au mieux, c'est-à-dire que l'auto-sonation se produit. De plus, la maladie devient chronique, capable de vivre inaperçue dans le corps sans aucun symptôme. Dans ce cas, le diagnostic est posé après échographie. L'endométrite se manifeste dans les cas suivants :
- douleur dans le bas du dos;
- cycle menstruel perturbé;
- écoulement stable de couleur grise avant et après les menstruations.
vue chronique
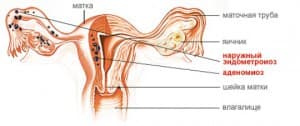
Ce problème peut provoquer des modifications structurelles de l'endomètre lui-même, qui s'accompagnent d'une malnutrition des tissus et de la formation de kystes.
En conséquence, les patients qui souffrent de cette forme de la maladie souffrent souvent d'infertilité. Cela est dû au fait que l'œuf fécondé ne peut pas se fixer à l'endomètre car il a été modifié en raison d'une maladie.
Les symptômes endométrite chronique peut pratiquement être absent, la seule chose dont une femme peut se plaindre est le mal de dos.
Les symptômes de l'endométrite chronique étant difficiles à identifier, nous vous recommandons de contacter le plus souvent possible un spécialiste pour vérifier la présence de cette affection.
Une maladie aiguë est définie comme un syndrome morphologique entraînant des lésions persistantes de l'endomètre. Mais force est de constater qu'une telle définition de signes sort un peu du cadre de nos définitions habituelles des maladies inflammatoires, celles qui en médecine se terminent par « ça » et la maladie est-elle vraiment chronique ou est-ce autre chose ? Quelque chose d'autre qui ne caractérise pas son propre processus inflammatoire.
Existe-t-il ? Et pourquoi la question de son existence se pose-t-elle régulièrement ? Parce que l'endomètre, contrairement aux autres tissus, n'existe pas en permanence. Il est rejeté à chaque cycle menstruel et en fait la zone enflammée qui s'est établie dans le cycle en cours est rejetée et quelque chose de nouveau se développe à sa place. Et si cette situation incendiaire se répète est une question de questions.
Épidémiologie et échocardiographie
Selon les experts dans le domaine de la gynécologie et de l'obstétrique, sa fréquence chez les patientes gynécologiques varie de 3 % à 20 %.
Les signes histologiques sont détectés chez 8% des patients par échographie. Dans 80% des cas, cette maladie est détectée chez les femmes en période de procréation.
La fréquence des patients souffrant d'infertilité varie de 7 à 15 %. Toutes ces données se réfèrent aux recherches de nos spécialistes et de spécialistes étrangers. Et il convient de noter une circonstance intéressante: bien sûr, ce problème est davantage discuté dans notre pays, dans une moindre mesure à l'étranger, car on pense à l'étranger que les signes indiqués lors de l'examen histologique peuvent être éliminés et disparaissent d'eux-mêmes... Et la pureté de ce problème est déterminée par nos médecins.
Les facteurs de risque pour le développement ne sont pas seulement les infections sexuellement transmissibles, mais aussi les manipulations intra-utérines, les avortements, le curetage, l'hystéroscopie.
Et notre médecine domestique, malheureusement, diffère des pays développés en ce qu'elle aime beaucoup diverses manipulations intra-utérines. Et la fréquence des avortements dans notre pays est augmentée et la fréquence des curetages diagnostiques séparés est plus élevée que dans d'autres pays. L'utilisation à long terme des dispositifs intra-utérins caractérise également notre pays dans une plus large mesure que d'autres pays avec une médecine plus développée. Et en conséquence, nous avons plus de complications inflammatoires lors de l'accouchement.
Facteurs de risque
- IST (infections sexuellement transmissibles).
- Utilisation à long terme du stérilet (dispositif intra-utérin).
- HS, WFD, avortements.
- divers foyers d'infection.
- Processus inflammatoire.
- infection par le VIH.
Traitement

Il est important de se rappeler que le traitement de ce problème doit être effectué uniquement sous la supervision d'un gynécologue professionnel. Le médecin effectuera les recherches nécessaires.
Il est très important de déterminer la composition de la microflore à l'origine de la maladie et de déterminer la sensibilité de la flore aux antibiotiques. C'est une telle règle, car prescrire aveuglément des antibiotiques est une terrible stupidité et vous ne pouvez pas le faire, car la flore peut être résistante.
Si la cause de la maladie est le reste de l'œuf fœtal ou du placenta qui reste après un avortement, il est nécessaire de procéder à un curetage diagnostique. L'administration intraveineuse de médicaments au goutte-à-goutte est prescrite dans le cadre d'une thérapie complexe, qui peut inclure des médicaments hémostatiques, des vitamines, des anti-inflammatoires et des procédures de physiothérapie telles que :
- traitement au laser.
- Thérapie à l'ozone.
- Application de paraffine.
- Cure de boue.
Le choix de la tactique dans le traitement de cette maladie dépendra de nombreux facteurs, notamment de l'âge de la femme, qu'elle soit enceinte ou qu'elle envisage simplement d'avoir un enfant.
Le patient subit alors une échographie. Le choix du traitement dépendra des manifestations cliniques, de l'étendue et de la gravité de la maladie. Attribuer une méthode conservatrice de traitement ou médicale et chirurgicale. Une méthode de traitement conservatrice est la plus appropriée pour les patients plus jeunes présentant des maladies cliniques moins prononcées. Une femme qui envisage de devenir enceinte à l'avenir doit être traitée avec des médicaments tels qu'une combinaison de préparations d'œstrogènes avec des progestatifs ou des progestatifs purs. La méthode chirurgicale a également sa place. La préférence est donnée à l'ablation laparoscopique ou laparotomique des lésions et à l'administration ultérieure, ou, si nécessaire, à des médicaments après lesquels une grossesse est possible.
Mesdames, veuillez noter que l'apparence pointue peut ensuite conduire à l'infertilité. Si vous avez déjà reçu un diagnostic d'endométrite aiguë et que vous ne vous êtes pas rétabli, il est certain qu'il est passé à un stade plus avancé. Par conséquent, il est impératif de subir un diagnostic complet, si vous allez avoir des enfants, excluez cette infection. Et si on vous propose de réaliser son traitement complet, ne refusez pas. Ainsi, vous vous protégerez des problèmes à l'avenir.
L'endométrite aiguë est une affection assez grave et fréquente, qui se présente comme suit: l'endomètre pénètre à travers l'utérus dans la cavité abdominale, puis les cellules se fixent sur divers organes et tissus, tout en distinguant la forme externe de la maladie lorsque les cellules se développent directement dans les trompes, les ovaires. Et il y a une vue interne lorsque les cellules commencent à se développer dans les parois utérines.
Découvrir pourquoi une fille en particulier avait cette plaie est très difficile. Fondamentalement, ce sont des facteurs prédisposants, des processus inflammatoires, un dysfonctionnement hormonal, le stress, l'avortement.
Le symptôme le plus fondamental qu'une femme éprouve est la douleur pelvienne chronique, l'inconfort pendant les menstruations, la douleur pendant les rapports sexuels, les saignotements avant et après les menstruations.
Il y a quatre stades du stade de la maladie. Les deux premiers degrés ne présentent pratiquement aucun symptôme et vous ne pouvez penser à la maladie que lorsqu'une femme ne peut pas tomber enceinte et qu'elle a des problèmes utérins. Selon les données médicales, 22 facteurs d'infertilité féminine ont été identifiés, c'est-à-dire 22 raisons pour lesquelles une femme ne peut pas tomber enceinte.
Étapes du traitement

Le plus souvent, le traitement des troubles utérins consiste en deux étapes, au tout premier stade, une opération appelée laparoscopie est prescrite. C'est-à-dire que pendant l'opération, les médecins cautérisent et éliminent tous les foyers de la maladie.
Sous anesthésie, trois ponctions sont pratiquées sur l'abdomen, et sous le contrôle d'une image agrandie quarante fois, les médecins enlèvent les foyers. Le patient reste à l'hôpital pendant environ une journée. La deuxième étape est l'hormonothérapie, des médicaments sont prescrits afin de réduire les problèmes utérins.
Théoriquement, cette maladie peut même être traitée sans laparoscopie, mais dans ce cas, il est nécessaire de prescrire de très fortes doses d'agents hormonaux. Bien sûr, de fortes doses de médicaments hormonaux ne sont pas tout à fait préférables et une femme ne le tolère pas très confortablement.
Diagnostique
Habituellement, la maladie peut être suspectée sur la base des plaintes des patients:
- règles douloureuses;
- douleur pendant les rapports sexuels;
- spotting avant et après le cycle menstruel.
Cette maladie a 4 degrés de gravité.
Il est très difficile de détecter le premier stade de la maladie même à l'échographie. Par conséquent, dans ce cas, un diagnostic laparoscopique peut aider, au cours duquel le médecin identifiera et déterminera clairement le stade, le degré de localisation. En plus du diagnostic, la cautérisation et l'élimination des foyers de la maladie sont également effectuées. Les formes plus avancées du stade 3.4 de la maladie sont détectées par échographie.
La maladie endométrite est plus fréquente après l'accouchement, l'avortement, les interventions intra-utérines. Symptômes de l'endométrite: augmentation de la température corporelle jusqu'à 38-39 ° C avec endométrite; l'apparition d'écoulements séreux, séreux-purulents et sanglants-purulents du tractus génital - un symptôme particulièrement important de l'endométrite, associé à des antécédents et à un malaise général, qui permet de différencier l'endométrite des lésions inflammatoires du tractus génital inférieur (vaginose bactérienne , colpite, etc.); l'apparition de douleurs dans le bas-ventre avec endométrite, irradiant vers le sacrum et un malaise général.
endométrite est une maladie inflammatoire de la muqueuse de l'utérus. Lorsque la couche musculaire de l'utérus est capturée au cours du processus, un diagnostic de métroendométrite est posé.
L'utérus est disposé comme suit : le col de l'utérus, le corps de l'utérus et deux trompes de Fallope. Le corps de l'utérus est constitué de l'endomètre (la membrane muqueuse de l'utérus - c'est le rejet de l'endomètre et s'accompagne de saignements pendant la menstruation, il y est aussi attaché oeuf fécondé), le myomètre (la membrane musculaire de l'utérus, qui s'étire pendant la grossesse) et la périmétrie (la membrane séreuse externe est le prolongement du péritoine de la vessie). L'endomètre et le myomètre sont histologiquement liés et les processus pathologiques circulent de l'une à l'autre couche.
L'endomètre est constitué de deux couches fondamentalement différentes : la couche fonctionnelle, qui s'exfolie à la fin de chaque menstruation, et la couche basale, qui provoque la formation d'une nouvelle couche fonctionnelle et, par conséquent, provoque l'apparition de la menstruation suivante. La couche fonctionnelle est représentée par une seule couche de cellules, en forme de cylindres (épithélium cylindrique), entre lesquelles se trouvent des cellules glandulaires (produisant le mucus nécessaire) et les branches terminales de petites artères en spirale, qui se trouvent ici dans de nombreuses. Une telle structure, des cellules monocouches et la présence d'un grand nombre de petits vaisseaux, est assez fragile et susceptible d'effets indésirables.
Ce sont les dommages aux structures ci-dessus qui entraînent la possibilité d'une infection et l'apparition d'un processus inflammatoire - l'endométrite. La connexion étroite de toutes les couches de l'utérus et l'absence de barrières protectrices entre elles conduisent à la transition de l'endométrite à la métroendométrite.
Causes de l'endométrite
La principale cause de l'endométrite est une lésion de la membrane muqueuse de l'utérus, entraînant le développement du processus inflammatoire. Il faut aussi comprendre qu'une simple blessure ne peut entraîner de complications graves. Seule la présence d'une immunité réduite, une inflammation lente existante et le non-respect des normes sanitaires lors de la manipulation peuvent entraîner des changements inflammatoires. Les dommages peuvent principalement être causés par :
1. Curetage de la cavité utérine (avortement médicamenteux, curetage pour saignement et suspicion d'oncologie)
2. Sonder la cavité utérine
3. Hystérosalpingographie (examen de l'utérus et des trompes de Fallope, le plus souvent dans le but de "souffler" dans le traitement de l'infertilité)
4. Hystéroscopie (examen endoscopique de la cavité utérine)
5. Réglage des contraceptifs intra-utérins
6. Les douches bâclées
Une place particulière est occupée par l'endométrite post-partum, elles sont principalement dues à une diminution et à une restructuration importantes du système immunitaire de la femme. En règle générale, l'endométrite se propage rapidement à la couche musculaire et constitue une formidable complication de la période post-partum.
L'endométrite est une maladie polyétiologique - elle est causée par un groupe d'agents pathogènes, avec la prédominance possible d'un seul. Les agents responsables les plus courants de l'endométrite sont :
1. Streptocoques du groupe B
2. E. coli
3. Klebsiella
4 Enterobacter
5. Protée
6. Chlamydia
7. Mycoplasmes
8. Bacille diphtérique
9. Mycobactérie tuberculeuse
De plus, les virus et les protozoaires peuvent également servir d'agents pathogènes.
Causes de l'endométrite chronique
Le développement de l'endométrite chronique est associé à un traitement inadéquat d'un processus aigu ou non diagnostiqué, auquel cas l'infection existe dans les tissus depuis longtemps. L'agent causal peut être tout ce qui précède.
Symptômes de l'endométrite
Les symptômes de l'endométrite ne sont parfois pas clairement exprimés et une femme, malheureusement, n'y prête pas attention, ce qui entraîne par la suite une inflammation plus grave non seulement des muqueuses, mais également de la couche musculaire de l'utérus, nécessitant une hospitalisation et un traitement hospitalier. Par conséquent, une connaissance minimale des signes de l'endométrite et des causes de son apparition, un accès rapide à un médecin présentant ces symptômes peuvent empêcher sa transition vers la métroendométrite et permettre aux médecins d'améliorer considérablement la qualité de vie de leurs patients.
L'endométrite peut être aiguë et chronique. Si le traitement et le diagnostic endométrite aiguë, en règle générale, ne présente pas une grande difficulté, alors la chronisation du processus entraîne de nombreuses difficultés, à la fois dans le diagnostic et dans le traitement. C'est une autre raison pour laquelle vous devriez consulter immédiatement un médecin dès les premiers symptômes de l'endométrite.
Symptômes de l'endométrite aiguë
Le plus souvent, l'endométrite survient après une interruption artificielle de grossesse. Il va sans dire que l'avortement criminel entraîne pour la plupart une telle complication en raison du non-respect presque total des normes sanitaires. La maladie débute par :
1. augmentation de la température corporelle jusqu'à 38-39 ° C;
2. l'apparition d'écoulements séreux, séreux-purulents et sanglants-purulents du tractus génital - un symptôme particulièrement important, associé à des antécédents et à un malaise général, qui permet de différencier l'endométrite des lésions inflammatoires du tractus génital inférieur (vaginose bactérienne , colpite, etc.);
3. l'apparition de douleurs dans le bas-ventre, irradiant vers le sacrum
4. malaise général.
Dans une telle situation, vous ne devez pas attendre que tout disparaisse de lui-même et vous soigner vous-même - l'endométrite est une maladie inflammatoire et toute maladie inflammatoire a tendance à se propager loin de l'emplacement du foyer principal. Tout auto-traitement dans cette situation, le report d'une visite chez un obstétricien-gynécologue entraîne une augmentation inévitable du risque de complications purulentes-septiques sévères nécessitant un traitement hospitalier à long terme, pouvant entraîner l'amputation de l'utérus et la propagation de infection - septicémie, avec une autre issue fatale. Par conséquent, lorsque les premiers symptômes apparaissent, une femme qui vient d'accoucher et qui a subi un avortement ou toute procédure diagnostique invasive doit immédiatement consulter un médecin et subir un examen approfondi.
Il est nécessaire de préciser que l'on ne peut parler d'endométrite que s'il existe des conditions préalables à cela - dans le passé, il y avait des processus qui affectaient l'intégrité de la muqueuse utérine. En l'absence de cela, parler d'endométrite avec apparition d'un écoulement inhabituel, de douleur ou de tout autre symptôme n'est pas autorisé.
Symptômes de l'endométrite chronique
Pour l'endométrite chronique, il est difficile d'isoler des symptômes qui seraient différents de la forme aiguë. La symptomatologie, dans ce cas, est « floue ». Les symptômes typiques de l'endométrite chronique comprennent :
1. Température constante de longue durée.
2. Saignements utérins irréguliers. Les saignotements intermenstruels sont associés à une augmentation de la perméabilité vasculaire de l'endomètre pendant l'ovulation. Un tel changement dans les vaisseaux sanguins est également observé chez les femmes en bonne santé, mais les cellules sanguines ne sont pas visibles dans les sécrétions. Les raisons des saignements utérins comprennent une diminution de l'activité contractile de l'utérus et une violation des propriétés d'agrégation des plaquettes.
3. La présence d'un écoulement constant du tractus génital externe, souvent de nature putréfiante.
4. Douleur pendant les selles.
L'endométrite chronique n'empêche pas la conception, qui survient en présence d'ovulation. En combinaison avec un dysfonctionnement ovarien concomitant ou d'autres maladies génitales, l'endométrite chronique provoque un dysfonctionnement de la reproduction - infertilité et fausses couches spontanées, y compris habituelles.
Diagnostic de l'endométrite
Lorsque vous contactez un médecin, vous devez lui raconter en détail tout votre historique et tous les symptômes qui vous y ont conduit, car déjà à ce stade, il devient possible de supposer que le patient souffre d'endométrite. En plus de vos antécédents médicaux, votre médecin :
1. vous soumettra à un examen gynécologique dans les miroirs et à la palpation de l'utérus - en règle générale, l'organe est agrandi, réagit douloureusement au toucher; lors de l'examen, le médecin évaluera la nature des écoulements : leur couleur, leur odeur, leur consistance, leur quantité ;
2. faire des frottis - c'est grâce à la simple prise de frottis que la plupart des agents pathogènes de l'endométrite sont détectés; prendre le matériel à semer - de cette manière, il est possible d'étudier plus en détail la nature de l'agent pathogène, en le cultivant sur un milieu nutritif spécial, ainsi que de déterminer le degré de sa réponse à un médicament particulier;
3. vous prélever du sang pour une analyse clinique et biochimique (en règle générale, déjà dans le test sanguin clinique, il y aura un nombre suffisant d'indicateurs pour confirmer le diagnostic - leucocytose, un déplacement de la formule leucocytaire vers la gauche et une accélération d'ESR sont détectés dans le sang.);
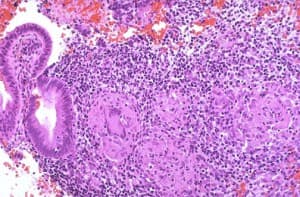
4. Faites une échographie de l'utérus si possible (si vous postulez avec une métroendométrite déjà «développée», dans certains hôpitaux, l'étude peut être reportée). Les principaux signes échographiques d'endométrite seront: épaississement de la muqueuse utérine, éventuellement caillots sanguins et pus (dans les cas compliqués d'hémato- et de pyomètre), restes de tissu placentaire, modifications de l'échogénicité du tissu myométrial avec métroendométrite. Il n'est pas rare que le processus inflammatoire affecte les trompes de Fallope et les ovaires, ce qui est également clairement visible à l'échographie. Dans l'endométrite chronique, en plus de l'endomètre épaissi de manière inégale, du myomètre à échogénicité altérée, des adhérences dans la cavité utérine peuvent également être détectées, ce qui, à son tour, peut devenir une véritable cause d'infertilité.
Le diagnostic d'endométrite chronique peut être difficile, car les symptômes seront similaires à de nombreuses maladies de la région génitale féminine. Dans ce cas, l'ensemencement constant de la même flore, ainsi que l'inflammation lente constante, seront indicatifs.
Traitement de l'endométrite
En cas de diagnostic précoce de l'endométrite, un traitement ambulatoire est cependant possible sous la surveillance constante d'un obstétricien-gynécologue. Typiquement, le traitement consistera à prendre un antipyrétique et une combinaison d'antibiotiques.
Traitement de l'endométrite aiguë
Malheureusement, la grande majorité des femmes se rendent chez le médecin assez tard, ce qui entraîne une hospitalisation et un traitement de longue durée. Dans ce cas, il est nécessaire d'étudier en détail l'état du patient et le niveau de prévalence du processus, les raisons qui l'ont provoqué. Le plus souvent, le traitement commence par :
1. antibiothérapie intraveineuse : céphalosporines en association avec métrogil et gentamicine intramusculaire. Le traitement peut durer de 5 à 10 jours, selon les besoins (souvent les céphalosporines sont remplacées par des aminoglycosides) ;
2. en présence de "restes" dans la cavité utérine - parties du fœtus avec avortement incomplet, les restes du placenta après l'accouchement et la césarienne, le curetage de la cavité utérine après perfusion (goutte-à-goutte intraveineux) une antibiothérapie est indiquée;
3. l'utilisation de vitamines et d'immunomodulateurs;
4. application d'un traitement de physiothérapie.
Traitement de l'endométrite chronique
Le traitement de l'endométrite chronique est basé sur l'impact sur un agent pathogène spécifique. Pour cela, encore une fois, il faut absolument faire des frottis pour culture et sensibilité aux antibiotiques. Appliquer comme schéma de traitement antibactérien (comme dans l'endométrite aiguë) et les médicaments antiviraux.
Un effet thérapeutique élevé a été obtenu avec l'introduction de médicaments, y compris des antibiotiques, directement dans la muqueuse utérine. La méthode assure la création d'une concentration élevée de substances médicinales au foyer de l'inflammation chronique.
En plus de cela, assurez-vous de :
1. séparation chirurgicale des adhérences (de préférence hystéroscopie)
2. l'hormonothérapie, le plus souvent des contraceptifs oraux, chez les femmes qui souhaitent devenir enceintes à l'avenir.
La physiothérapie est largement utilisée dans le traitement de l'endométrite aiguë et chronique dans la phase où la première période la plus difficile est passée et où la femme est indemnisée. Certainement en milieu hospitalier. Les méthodes physiothérapeutiques comprennent: la thérapie UHF de faible intensité (exposition à un champ électromagnétique à ultra haute fréquence) avec une longueur d'onde de 1 à 10 m; thérapie laser infrarouge, etc. Tout d'abord, cela permet d'obtenir : une amélioration de l'écoulement du liquide et du pus accumulés dans la cavité utérine et améliore les fonctions réparatrices locales.
Endométrite post-partum
Une place particulière est occupée par l'endométrite post-partum, en tant que complication fréquente et redoutable du processus post-partum. En règle générale, elle est indissociable de la métroendométrite, elle est aiguë et se fait sentir assez tôt.
Les principales raisons sont les restes de tissu placentaire et l'infection due au non-respect des normes sanitaires.
Le traitement est hospitalier. Il consiste en une antibiothérapie massive et, lorsque le processus se calme, l'élimination de tous les résidus de la cavité utérine. Malheureusement, il existe souvent des complications entraînant des complications septiques et, dans ce cas, le pronostic peut être défavorable - chirurgie (une amputation de l'utérus peut être nécessaire).
En cas d'allaitement, exclure l'allaitement pendant la durée de l'antibiothérapie et pendant une semaine ou deux après celle-ci.
Le strict respect obligatoire d'un régime alimentaire en dehors de l'hôpital n'est pas requis. Assez : limiter les aliments gras, prendre beaucoup de liquides, manger des fruits. En cas de traitement hospitalier, le repos au lit est obligatoire, un régime à l'exception des aliments gras et indigestes.
En règle générale, l'endométrite aiguë avec un traitement rapide ne nécessite aucune rééducation particulière. Après le traitement, vous devez être sous la surveillance d'un médecin pendant un certain temps. Il est possible d'utiliser des procédés de kinésithérapie : radon, sulfure d'hydrogène et bains d'air, sous la supervision d'un kinésithérapeute.
Complications de l'endométrite
Les complications les plus redoutables de l'endométrite comprennent la propagation de l'infection: hématogène - par le sang; lymphogène - lymphe; ascendant - à travers les trompes de Fallope et descendant - le col de l'utérus, le vagin. Cela conduit à un "empoisonnement du sang" - une septicémie. D'autres complications comprennent:
Chronisation et issue de l'endométrite chronique ;
la formation de pyomètre - l'accumulation de pus dans la cavité utérine, due à l'occlusion (obstruction du col de l'utérus et incapacité du pus à sortir);
adhésion au processus des trompes de Fallope et des appendices - salpingite et ovarite;
pelviopéritonite - à la suite de la pénétration de pus dans la cavité pelvienne.
Les complications tardives résultant d'un traitement inadéquat comprennent :
Violation du cycle menstruel;
infertilité;
douleur constante dans le bas-ventre.
Cette liste de complications n'est pas exhaustive, car le processus inflammatoire peut être à l'origine de toute pathologie pouvant survenir ultérieurement. Par conséquent, un traitement précoce et un traitement adéquat jouent un rôle important dans la prévention du développement de complications graves.
Remèdes populaires pour le traitement de l'endométrite
Il est impératif de toucher à l'engouement de la population pour l'automédication avec des remèdes populaires. L'endométrite est une maladie inflammatoire qui peut entraîner des conséquences extrêmement graves. Son traitement est le lot d'obstétriciens-gynécologues diplômés. Le traitement doit être effectué en utilisant tous les derniers moyens disponibles pour obtenir le maximum d'effet dans les plus brefs délais. Il a été dit plus haut que l'endométrite et la métroendométrite sont très fréquentes dans la période post-partum. Comme preuve de la gravité de la pathologie, on peut citer les chiffres suivants - du XVIIe siècle au début du XXe siècle, le fléau de toutes les maternités du monde était la fièvre puerpérale (ou post-partum) - l'endométrite, se transformant successivement en métroendométrite et septicémie, tuant parfois jusqu'à 50 % ! toutes les puerpérales. Toute expérience avec des remèdes populaires pour l'auto-traitement peut mal se terminer pour le patient.
Prévention de l'endométrite
Les mesures de prévention de l'endométrite comprennent l'exclusion des facteurs prédisposant à l'apparition maladie inflammatoire. Traitement rapide des infections sexuellement transmissibles et de toutes les complications survenant lors de l'accouchement, le refus de l'avortement est le moyen le plus sûr de prévenir l'endométrite.
En outre, l'attachement précoce d'un enfant au sein, la nomination d'agents réducteurs et immunomodulateurs peuvent également servir de moyen de prophylaxie non spécifique.
Examen obligatoire d'une femme après l'accouchement, échographie et examens gynécologiques.
Cependant, la plus grande mesure préventive ne peut être que l'attitude attentive d'une femme envers elle-même et un appel opportun à un obstétricien-gynécologue qualifié.
Souvent, les femmes après des avortements, des accouchements et des fausses couches développent une endométrite. Il convient de noter que l'endométrite est traitée avec beaucoup de succès. L'endométrite est une inflammation de la muqueuse utérine causée par des virus et divers microorganismes pathogènes : streptocoques, E. coli, gonocoques, staphylocoques, chlamydia et Trichomonas.
Causes de la maladie
L'endomètre de l'utérus se compose de deux couches: basale et fonctionnelle. La structure de la couche fonctionnelle est assez fragile et sensible. Les dommages à cette structure peuvent entraîner le développement de l'endomètre. Il convient de noter que les dommages eux-mêmes n'entraînent pas de complications graves, l'endométrite de l'utérus est causée par des virus pénétrant à travers ces dommages.
Ainsi, l'endométrite peut survenir pour les raisons suivantes:
- Douches inexactes ;
- Sondage de la cavité utérine;
- Étude des trompes de Fallope;
- Curetage de la cavité utérine
En outre, l'endométrite est causée par les agents pathogènes suivants :
- Microbactérie tuberculeuse;
- chlamydia;
- Protée ;
- coli;
- bacille diphtérique;
- Klebsiella;
- Streptocoque groupe B;
- mycoplasmes ;
- Enterobacter
Symptômes et manifestation de l'endométrite
Aux premiers stades de la maladie, les symptômes de l'endométrite n'apparaissent pas trop clairement, de sorte qu'une femme ne peut pas détecter l'endométrite à temps et se faire soigner.
Il convient de noter que l'endométrite de l'utérus peut être chronique et aiguë. Fondamentalement, l'endométrite aiguë est due à des dommages mécaniques. L'endométrite chronique se développe à la suite d'une infection par des infections sexuellement transmissibles.
Symptômes de l'endométrite aiguë
Dans les premiers jours après l'accouchement, l'avortement et les manipulations diagnostiques, une endométrite aiguë peut se former, dont les symptômes se manifestent comme suit:
- détérioration générale de l'état : maux de tête, manque d'appétit, etc.
- douleurs faibles, douloureuses ou tiraillantes dans le bas-ventre;
- douleur irradiant vers le sacrum ou le bas du dos ;
- une augmentation de la température corporelle jusqu'à 39 degrés;
- saignement utérin;
- pertes vaginales nauséabondes qui ressemblent à des caillots de sang et de pus.
Si vous présentez des signes d'endométrite, vous devez immédiatement consulter un médecin, car l'endométrite se développe assez rapidement et affecte de vastes zones. Plus longtemps vous ne consulterez pas un médecin, plus il sera difficile de guérir l'endométrite aiguë.
Symptômes de l'endométrite chronique
En règle générale, l'endométrite chronique n'est pas associée à une intervention gynécologique, mais à l'apparition de maladies sexuellement transmissibles. Par conséquent, dans ce cas, les symptômes de l'endométrite correspondront aux symptômes de maladies infectieuses. Ainsi, les signes d'endométrite chronique:
- douleur faible et douloureuse dans le bas-ventre;
- des pertes vaginales correspondant à des pertes lors d'infections, par exemple avec la gonorrhée, des maladies purulentes vert jaunâtre apparaissent, avec des pertes mousseuses abondantes;
- augmentation de la température corporelle à 37-38,5 degrés;
- menstruations abondantes durant plus de 7 jours;
Si vous trouvez des signes d'endométrite, vous devez immédiatement rechercher un traitement qualifié, car l'endométrite chronique peut provoquer une fausse couche et l'infertilité.
Traitement de l'endométrite

Si l'endométrite de l'utérus est détectée à temps, le traitement peut être effectué en ambulatoire. Mais même si un traitement ambulatoire de l'endométrite est effectué, il doit être effectué sous la supervision d'un gynécologue. Si la maladie est en cours d'exécution, le traitement de l'endométrite est effectué à l'hôpital. En règle générale, l'endométrite est traitée selon le schéma suivant:
- thérapie antibactérienne;
- antibiothérapie;
- nettoyer la cavité utérine;
- nettoyer le sang des toxines produites par les bactéries.
Traitement de l'endométrite aiguë
Si l'endométrite aiguë est diagnostiquée en temps opportun et que le traitement est commencé à temps, le pronostic est favorable et il n'y aura pas de problèmes de grossesse ultérieure. Le traitement de l'endométrite aiguë est effectué comme suit:
- prendre des vitamines et des immunomodulateurs;
- antibiotiques intraveineux : céphalosporine avec métagil ;
- administration intramusculaire d'antibiotiques : gentamicine ;
- si l'endométrite est causée par le fait qu'après un avortement, les restes du fœtus restent dans l'utérus ou après l'accouchement - les restes du placenta, il est nécessaire d'effectuer un curetage de la cavité utérine;
- physiothérapie.
Traitement de l'endométrite chronique
Comme indiqué ci-dessus, les symptômes de l'endométrite chronique sont différents des symptômes de l'endométrite aiguë, respectivement, les méthodes de traitement seront également différentes. Si une endométrite chronique est détectée, des écouvillons sont prélevés sur le patient pour identifier la sensibilité des infections à divers types d'antibiotiques. Cela vous permettra de choisir la meilleure option de traitement. Ensuite, l'endométrite est traitée selon un schéma antibactérien avec l'ajout de médicaments antiviraux.
Le traitement de l'endométrite chronique est considéré comme plus efficace si les médicaments sont injectés directement dans la muqueuse utérine, car cette méthode permet de concentrer davantage de médicaments directement sur le site de l'inflammation.
De plus, l'endométrite chronique peut être traitée avec :
- hormonothérapie (les contraceptifs oraux sont le plus souvent prescrits aux femmes qui sont traitées pour une endométrite et qui envisagent de devenir enceintes à l'avenir);
- séparation des adhérences à l'aide d'opérations chirurgicales;
Lorsque l'endométrite de l'utérus est guérie, une physiothérapie est prescrite, ce qui contribue à augmenter l'écoulement de mucus et de pus de la cavité utérine.
Traitement de l'endométrite purulente
L'endométrite purulente est le plus souvent traitée par un nettoyage mécanique des tissus morts et l'élimination du pus de la cavité utérine. Le nettoyage mécanique de la cavité utérine est effectué sous anesthésie générale. Vient ensuite l'hormonothérapie.
Traitement avec des remèdes populaires

Récemment, le traitement avec des remèdes populaires est devenu de plus en plus populaire dans la lutte contre de nombreuses maladies. Il convient de noter que l'endométrite est une maladie grave qui nécessite un traitement qualifié. Vous devez donc consulter un médecin capable de poser un diagnostic précis et de prescrire un traitement qualifié. Mais, si vous décidez toujours d'essayer un traitement avec des remèdes populaires, nous décrirons plusieurs recettes qui devraient aider à éliminer l'endométrite.
- Une infusion d'herbes aidera à guérir l'endométrite : racine de guimauve, cudweed, leuzea, lavande, absinthe, feuilles de mélilot, feuilles d'ortie, feuilles de myrtille, bourgeons de pin. Les herbes sont mélangées à parts égales et finement hachées. Versez 2 cuillères à soupe d'herbes dans un thermos et versez 3 tasses d'eau bouillante. L'infusion est insistée pendant 12 heures, puis filtrée. La réception est effectuée 3 fois par jour pour 1/3 tasse. Traiter l'endométrite avec cette infusion pendant 2 mois.
- De plus, l'endométrite est traitée avec une infusion des herbes suivantes : busserole, thym, herbe de rein, tussilage, fleurs de calendula, pissenlit, chicorée, racine de bergenia et angélique. Les herbes sont broyées et mélangées à parts égales, puis 2 cuillères à soupe du mélange sont versées dans 3 tasses d'eau bouillante. L'infusion est conservée pendant 12 heures, puis filtrée et prise 1/3 de tasse 3 fois par jour. L'endométrite est traitée avec cette composition pendant 2 mois.
- Laurel noble peut aider à guérir l'endométrite. Pour l'infusion, vous aurez besoin de 20 grammes de laurier et d'un seau d'eau. Traiter l'endométrite dans ce cas à l'aide de bains de siège.
- Même si le traitement avec des remèdes populaires a aidé et que cela est devenu beaucoup plus facile pour vous et que les symptômes ont disparu, après le traitement, il est recommandé de consulter un médecin afin qu'il puisse faire des tests et évaluer l'efficacité du traitement. Comme il existe un risque que vous soulagez simplement les symptômes et que l'endométrite elle-même ne soit pas guérie, cela peut entraîner des conséquences aussi graves que l'infertilité.
Consultations de MÉDECIN en ligne
Un patient: dans quelle mesure le traitement de l'endométrite est-il justifié - antibiotiques 3 semaines + agréable et physiothérapie, après 3 mois de pilules hormonales
Docteur: Fondamentalement, tout à fait justifié.
****************
Un patient: Bonjour, on m'a diagnostiqué une métroendométrite, traité avec des antibiotiques, la douleur persiste, vaut-il la peine d'être traité avec des herbes?
Docteur: Bonjour Si le cours de l'antibiothérapie et des anti-inflammatoires est terminé, vous pouvez
***************
Un patient: Est-il possible de mourir d'une endométrite purulente?
Docteur: Cette condition peut provoquer le développement d'une septicémie, ce qui met vraiment la vie en danger.
La pathologie infectieuse et inflammatoire de la muqueuse utérine peut devenir la base de maladies et d'affections gynécologiques qui perturbent les fonctions menstruelles et reproductives d'une femme. L'endométrite est la pénétration de microbes pathogènes dans l'utérus avec le développement d'une inflammation aiguë ou chronique, dont le résultat peut être des complications menaçant la santé. Le diagnostic et le traitement de l'endométrite chez la femme impliquent un examen complet avec une thérapie de cours d'antibiotiques à large spectre. La conséquence la plus désagréable de la maladie est la formation d'une cause utérine d'infertilité.
Endométrite - qu'est-ce que c'est
La surface interne de l'utérus est constituée de 2 couches principales de la membrane muqueuse - la base externe fonctionnelle et profonde. Pendant la menstruation, la partie externe de l'endomètre est arrachée et une nouvelle couche fonctionnelle commence à se développer à partir de la section basale. L'entrée d'une infection microbienne dans l'utérus entraîne une endométrite, dont la gravité dépend du degré de propagation du processus inflammatoire. La combinaison d'infection et de lésions traumatiques de la paroi utérine est particulièrement dangereuse. Les signes d'endométrite peuvent être complètement absents, mais le plus souvent, une femme remarquera des manifestations désagréables de la maladie et consultera un médecin.
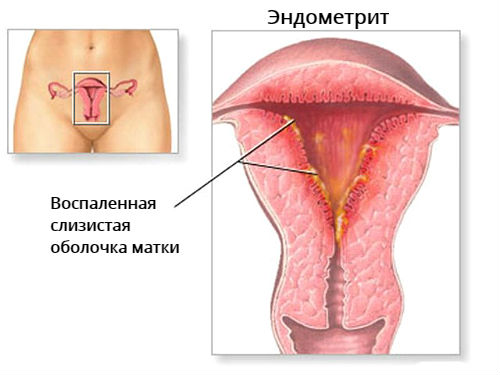
Causes de la pathologie
Une condition préalable à l'inflammation est la présence de micro-organismes. L'infection est le principal facteur d'apparition de l'endométrite, les causes de la maladie comprennent les variantes microbiennes suivantes :
- exogène, sexuellement transmissible - gonocoque, Trichomonas, chlamydia, mycoplasme;
- endogènes, qui sont une microflore conditionnellement pathogène - gardnerella, bactéroïdes, streptocoque, ureaplasma, staphylocoque, E. coli.
Le plus souvent, avec l'endométrite, plusieurs types d'infection sont détectés. Une variante mixte est caractéristique des formes aiguës de la maladie. Les microbes pénètrent dans l'utérus des manières suivantes :
- ascendant (du vagin et canal cervical);
- lymphogène (de tout foyer d'inflammation dans les organes internes - hépatite, cholécystite, appendicite, pancréatite, pleurésie);
- hématogène (provenant de foyers d'infection éloignés - caries, furonculose, arthrite).
Le risque d'inflammation utérine augmente considérablement dans le contexte de facteurs contributifs :
- activité sexuelle élevée avec changement fréquent de partenaires sexuels;
- interventions médicales et diagnostiques invasives (avortements, curetage, insertion et retrait du dispositif intra-utérin, biopsie cervicale, aspiration endométriale, hystéroscopie);
- complications et caractéristiques de la gestation, de l'accouchement et de la période post-partum;
- forme récurrente de vaginose bactérienne en l'absence d'effet du traitement;
- manque d'hygiène personnelle et sexuelle;
- les maladies chroniques entraînant une altération de la circulation sanguine et une diminution des défenses immunitaires ;
- maladies endocriniennes.
Une variété de causes d'endométrite (principales et contributives) conduisent au développement d'un processus infectieux et inflammatoire dans la muqueuse utérine, qui est à la base d'un grand nombre de problèmes gynécologiques.
Variétés de la maladie
L'endométrite, selon les manifestations, est multiple et diverse, mais sous sa forme chronique, elle est le plus souvent asymptomatique. La classification principale divise la maladie en options suivantes:
- endométrite aiguë;
- subaigu;
- chronique;
- exacerbation de l'inflammation chronique récurrente.
Un processus inflammatoire aigu dans l'utérus peut être focal ou diffus, et dans la forme chronique, il existe une endométrite atrophique, des variantes hypertrophiques et kystiques. Les symptômes et le traitement de l'endométrite dépendent de la détermination du type exact de pathologie, de sorte que le médecin traitant doit effectuer une gamme complète de diagnostics pour chaque femme.
Symptômes de pathologie inflammatoire de l'utérus
L'absence de manifestations externes de la maladie est extrêmement rare, en particulier en cas d'infection primaire. Les symptômes de l'endométrite chez les femmes peuvent être déterminés par les signes suivants:
- douleur abdominale;
- pertes vaginales purulentes abondantes;
- troubles menstruels.
La température corporelle augmente avec toute variante aiguë de la maladie. Maux de tête, faiblesse, frissons et accélération du rythme cardiaque sont des symptômes courants. Les manifestations minimes sont caractéristiques de l'endométrite chronique. Avec presque toutes les formes d'inflammation, des changements menstruels se produisent, se manifestant par les symptômes suivants :
- augmentation du nombre repérage et durée des jours critiques ;
- menstruations rares et courtes;
- spotting 2-3 jours avant le début et 3-5 jours après la fin des menstruations;
- retards fréquents ou arrivée non systématique des menstruations.
Toutes les plaintes et problèmes liés à la santé des femmes sont une raison de contacter un spécialiste. Il est conseillé de ne pas retarder la visite chez le médecin, afin de ne pas créer de conditions d'inflammation chronique.
Méthodes diagnostiques
Les principales méthodes de recherche qui vous permettent de poser un diagnostic précis comprennent:
- culture bactérienne du canal cervical pour identifier les facteurs microbiens endogènes;
- Le diagnostic PCR, qui permet de déterminer la présence d'agents infectieux exogènes ;
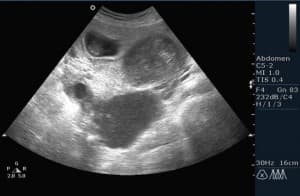
- échographie avec une sonde transvaginale;
- hystéroscopie;
- évaluation morphologique de l'endomètre.
Des tests cliniques généraux aideront à déterminer la présence d'inflammation dans le corps d'une femme (augmentation des leucocytes et accélération de la RSE dans le sang, détection d'une infection banale lors de la microscopie de frottis vaginaux). Avec une échographie, le médecin évaluera les critères diagnostiques suivants:
- épaisseur de l'endomètre ;
- échogénicité et structure tissulaire;
- la présence de changements pathologiques dans la cavité utérine;
- troubles vasculaires.
L'échographie aidera à identifier l'endométrite, la pathologie des ovaires et de l'utérus. La technique échographique est sûre et efficace, de sorte que le diagnostic par ultrasons peut être utilisé à n'importe quelle étape du traitement - du diagnostic au contrôle de la guérison.
Principes de base de la thérapie
Il est plus facile de guérir l'endométrite lors d'une primo-infection : plus le traitement antibactérien est commencé tôt, plus il est susceptible de prévenir les complications. Se débarrasser de la forme chronique de l'inflammation, surtout s'il s'agit d'une endométrite auto-immune, est beaucoup plus difficile. Le traitement de l'endométrite doit inclure les types de thérapie suivants :
- effet antibactérien avec l'utilisation de 2-3 médicaments antimicrobiens;
- thérapie anti-inflammatoire et analgésique;
- médicaments pour améliorer le flux sanguin dans l'utérus et restaurer les processus métaboliques;
- correction du déséquilibre hormonal et régulation du cycle menstruel;
- physiothérapie;
- méthodes d'influence non traditionnelles (hirudothérapie, traitement à base de plantes);
- traitement thermal avec l'utilisation de boues thérapeutiques et de bains.
Le médecin sait traiter l'endométrite utérine en présence de symptômes aigus : le début le plus précoce possible de la prise d'un antibiotique à large spectre sera le meilleur facteur de traitement et une prévention optimale de la propagation de l'infection. Avec une évolution asymptomatique de la maladie et un risque élevé d'infertilité, toute la gamme des procédures thérapeutiques doit être utilisée pour aider à prévenir les conséquences dangereuses pour une femme.
Pour chaque femme, le schéma thérapeutique est sélectionné individuellement, en tenant compte du désir de tomber enceinte, d'endurer et de donner naissance à un bébé.
Complications et conséquences
L'absence de traitement ou une thérapie inefficace peut être la cause principale des problèmes et états pathologiques suivants :
- propagation de l'infection aux parties supérieures du système reproducteur (salpingite, ovarite, annexite, paramétrite, péritonite pelvienne);
- la formation de tumeurs kystiques dans les ovaires;
- maladies féminines (léiomyome, polype utérin, adénomyose);
- fausse couche (mort de l'embryon dans les premières semaines de développement, fausse couche spontanée, naissance prématurée);
- détérioration de la fertilité jusqu'à l'infertilité irréversible.
Il est optimal de prévenir les complications en suivant exactement et intégralement les recommandations médicales du médecin.
Actions préventives
Le meilleur moyen de prévenir la pathologie inflammatoire est de minimiser le risque d'infection par des micro-organismes exogènes, ce qui peut être assuré par le facteur du mariage monogame et l'utilisation d'une contraception barrière. La prévention de l'endométrite est un strict respect des conseils du médecin:
- traitement rapide et complet des infections vaginales et cervicales;
- effectuer une cure de suppositoires antimicrobiens avant toute opération de diagnostic médical;
- maintien de la protection immunitaire générale et locale ;
- traitement efficace des infections générales et focales dans le corps féminin;
- traitement approprié de la pathologie endocrinienne;
- normalisation du mode de vie (alimentation saine, rejet des mauvaises habitudes, hygiène, activité physique modérée).
L'endométrite est dangereuse avec l'infertilité et les maladies féminines désagréables. La détection précoce et le traitement approprié de la pathologie inflammatoire est le meilleur facteur de prévention des troubles de la fertilité et des troubles hormonaux.