आईयूडी की पृष्ठभूमि पर क्रोनिक एंडोमेट्रैटिस। वीडियो: एंडोमेट्रैटिस का वैकल्पिक उपचार। अंतर्गर्भाशयी डिवाइस का सम्मिलन
एंडोमेट्रैटिस क्या है और इसके लक्षण क्या हैं? स्त्री रोग विशेषज्ञ के कार्यालय में यह प्रश्न काफी बार लगता है। आइए जानें कि यह क्या है, और यह एंडोमेट्रियम की एक भड़काऊ बीमारी है। प्रत्येक चक्र के दौरान, यह फिर से बनता है, अधिक सटीक रूप से, बड़ी संख्या में नवगठित कोशिकाओं को रोगाणु परत से संश्लेषित किया जाता है, इसकी मोटाई बढ़ जाती है, और यह एक निषेचित अंडे को स्वीकार करने वाला है। लेकिन अगर यह काम नहीं करता है, तो इसे अलग कर दिया जाता है और मासिक धर्म के दौरान यह जननांगों के माध्यम से गर्भाशय को छोड़ देता है - ये एंडोमेट्रैटिस के लक्षण हैं। यदि कोई संक्रामक कारक प्राकृतिक मार्ग से या किसी अन्य तरीके से गर्भाशय में प्रवेश करता है, तो सूजन विकसित होती है। इस लेख में, हम एंडोमेट्रैटिस के कारणों के बारे में जानेंगे कि यह कैसे प्रकट होता है और अल्ट्रासाउंड का उपयोग करके इसका पता कैसे लगाया जाता है।
कारण
अल्ट्रासाउंड परीक्षा में एंडोमेट्रैटिस के अप्रत्यक्ष लक्षण देखे जा सकते हैं।आदर्श रूप से, गर्भाशय गुहा बिल्कुल बाँझ है, रोगजनक रोगजनक सूक्ष्मजीव हैं जो गर्भाशय गुहा में प्रवेश करते हैं, और रक्त वाहिकाओं और पोषक तत्वों की एक बहुत बड़ी संख्या होती है। इसलिए, सूक्ष्मजीव वहां बहुत अच्छा महसूस करते हैं और तेजी से गुणा करना शुरू करते हैं।
सहवर्ती कारक भी रोग के विकास में योगदान करते हैं, ये हैं:
- विटामिन डी की कमी;
- अंतर्गर्भाशयी उपकरणों का उपयोग।
- गर्भाशय आघात।
- मासिक धर्म के दौरान अंतरंग जीवन।
- सामान्य प्रतिरक्षा में कमी।
- जीर्ण संक्रमण।
- अंतरंग स्वच्छता के नियमों की उपेक्षा।
अपने प्रारंभिक चरण में सूजन को ठीक करना बहुत आसान है, इसलिए एंडोमेट्रैटिस के लक्षणों को जानना और उन्हें अलग करने में सक्षम होना महत्वपूर्ण है।
रोग के रूप और उसके लक्षण
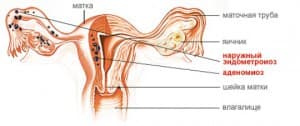
एक तीव्र रूप और जीर्ण है। रोगज़नक़ के प्रकार के अनुसार, जीवाणु संक्रमण और फंगल संक्रमण प्रतिष्ठित हैं।
एंडोमेट्रैटिस के लक्षण - तेजी से नाड़ी, सामान्य कमजोरी, गंभीर अस्वस्थता, तापमान जो 40 डिग्री तक पहुंच सकता है, पेट में दर्द, गंभीर बादल छाए हुए निर्वहन, भारी रक्तस्राव - ये सभी एंडोमेट्रैटिस के लक्षण हैं। विशेष रूप से गंभीर मामलों में, मवाद भी जमा हो सकता है गर्भाशय ही, यह रोग का एक तीव्र रूप है।
किसी भी उपचार के अभाव में, ऐसी समस्या सबसे अच्छी तरह से कम हो जाती है, अर्थात आत्म-संयम होता है। इसके अलावा, रोग पुराना हो जाता है, बिना किसी लक्षण के शरीर में किसी का ध्यान नहीं जाता है। इस मामले में, अल्ट्रासाउंड के बाद निदान किया जाता है। एंडोमेट्रैटिस निम्नलिखित में प्रकट होता है:
- निचली कमर का दर्द;
- मासिक धर्म का परेशान चक्र;
- मासिक धर्म से पहले और बाद में ग्रे रंग का स्थिर निर्वहन।
पुराना दृश्य
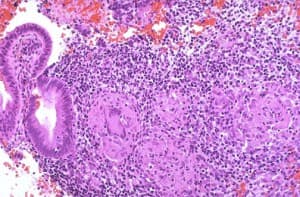
यह समस्या एंडोमेट्रियम में ही संरचनात्मक परिवर्तन का कारण बन सकती है, जो ऊतकों के कुपोषण और अल्सर के गठन के साथ होती है।
नतीजतन, इस तरह की बीमारी से पीड़ित रोगी अक्सर बांझपन से पीड़ित होते हैं। यह इस तथ्य के कारण है कि निषेचित अंडा एंडोमेट्रियम से नहीं जुड़ सकता है क्योंकि यह बीमारी के कारण बदल गया है।
लक्षण क्रोनिक एंडोमेट्रैटिसव्यावहारिक रूप से अनुपस्थित हो सकता है, केवल एक चीज जिसके बारे में एक महिला शिकायत कर सकती है वह है पीठ दर्द।
चूंकि क्रोनिक एंडोमेट्रैटिस के लक्षणों की पहचान करना मुश्किल है, इसलिए हम अनुशंसा करते हैं कि आप इस बीमारी की उपस्थिति की जांच के लिए जितनी बार संभव हो किसी विशेषज्ञ से संपर्क करें।
एक तीव्र बीमारी को रूपात्मक सिंड्रोम के रूप में परिभाषित किया जाता है जिसके परिणामस्वरूप एंडोमेट्रियम को लगातार नुकसान होता है। लेकिन यह स्पष्ट है कि संकेतों के रूप में ऐसी परिभाषा कुछ हद तक सूजन संबंधी बीमारियों की हमारी सामान्य परिभाषाओं के दायरे से बाहर है, जो कि दवा में "यह" में समाप्त होती है और क्या यह बीमारी वास्तव में पुरानी है या यह कुछ और है? कुछ और जो अपनी भड़काऊ प्रक्रिया की विशेषता नहीं है।
क्या वह मौजूद है? और इसके अस्तित्व का प्रश्न नियमित रूप से क्यों उठता है? क्योंकि एंडोमेट्रियम, अन्य ऊतकों के विपरीत, स्थायी रूप से मौजूद नहीं होता है। यह प्रत्येक मासिक धर्म चक्र में खारिज कर दिया जाता है और वास्तव में वर्तमान चक्र में स्थापित सूजन क्षेत्र को खारिज कर दिया जाता है और उसके स्थान पर कुछ नया बढ़ता है। और क्या वह भड़काऊ स्थिति दोहराई जाती है, यह सवाल का सवाल है।
महामारी विज्ञान और इकोकार्डियोग्राफी
स्त्री रोग और प्रसूति के क्षेत्र के विशेषज्ञों के अनुसार, स्त्री रोग के रोगियों में इसकी आवृत्ति 3% से 20% तक भिन्न होती है।
8% रोगियों में अल्ट्रासाउंड के माध्यम से हिस्टोलॉजिकल संकेतों का पता लगाया जाता है। 80% मामलों में, यह बीमारी जीवन की प्रजनन अवधि की महिलाओं में पाई जाती है।
बांझपन से पीड़ित रोगियों की आवृत्ति 7 से 15% के बीच होती है। ये सभी डेटा हमारे और विदेशी दोनों विशेषज्ञों के शोध को संदर्भित करते हैं। और एक दिलचस्प परिस्थिति पर ध्यान दिया जाना चाहिए: बेशक, हमारे देश में इस समस्या पर अधिक चर्चा की जाती है, कुछ हद तक विदेशों में इसकी चर्चा की जाती है, क्योंकि विदेशों में यह माना जाता है कि हिस्टोलॉजिकल परीक्षा के दौरान संकेतित संकेतों को समाप्त किया जा सकता है और अपने आप गायब हो जाते हैं.. और इस समस्या की शुद्धता हमारे डॉक्टरों द्वारा निर्धारित की जाती है।
विकास के जोखिम कारक न केवल यौन संचारित संक्रमण हैं, बल्कि अंतर्गर्भाशयी जोड़तोड़, गर्भपात, इलाज, हिस्टेरोस्कोपी भी हैं।
और हमारी घरेलू चिकित्सा, दुर्भाग्य से, विकसित देशों से इस मायने में भिन्न है कि यह विभिन्न अंतर्गर्भाशयी जोड़तोड़ को बहुत पसंद करती है। और हमारे देश में गर्भपात की आवृत्ति में वृद्धि हुई है, और अलग नैदानिक उपचार की आवृत्ति अन्य देशों की तुलना में अधिक है। अंतर्गर्भाशयी उपकरणों का दीर्घकालिक उपयोग भी हमारे देश को अधिक विकसित दवाओं वाले अन्य देशों की तुलना में अधिक हद तक विशेषता देता है। और तदनुसार, हमें प्रसव के दौरान अधिक सूजन संबंधी जटिलताएं होती हैं।
जोखिम
- एसटीआई (यौन संचारित संक्रमण)।
- आईयूडी (अंतर्गर्भाशयी डिवाइस) का दीर्घकालिक उपयोग।
- एचएस, डब्ल्यूएफडी, गर्भपात।
- संक्रमण के विभिन्न फोकस।
- भड़काऊ प्रक्रिया।
- एचआईवी संक्रमण।
इलाज

यह याद रखना महत्वपूर्ण है कि इस समस्या का उपचार केवल एक पेशेवर स्त्री रोग विशेषज्ञ की देखरेख में ही किया जाना चाहिए। डॉक्टर आवश्यक शोध करेंगे।
रोग का कारण बनने वाले माइक्रोफ्लोरा की संरचना को निर्धारित करना और एंटीबायोटिक दवाओं के प्रति वनस्पति की संवेदनशीलता को निर्धारित करना बहुत महत्वपूर्ण है। यह एक ऐसा नियम है, क्योंकि आँख बंद करके एंटीबायोटिक्स देना एक भयानक मूर्खता है और आप ऐसा नहीं कर सकते, क्योंकि वनस्पतियाँ प्रतिरोधी हो सकती हैं।
यदि बीमारी का कारण भ्रूण के अंडे या प्लेसेंटा के अवशेष थे जो गर्भपात के बाद बने रहते हैं, तो एक नैदानिक इलाज करना आवश्यक है। दवाओं के अंतःशिरा ड्रिप प्रशासन को जटिल चिकित्सा के भाग के रूप में निर्धारित किया जाता है, जिसमें हेमोस्टैटिक दवाएं, विटामिन, विरोधी भड़काऊ दवाएं और फिजियोथेरेपी प्रक्रियाएं शामिल हो सकती हैं जैसे:
- लेजर उपचार।
- ओजोन थेरेपी।
- पैराफिन आवेदन।
- कीचड़ इलाज।
इस बीमारी के उपचार में रणनीति का चुनाव कई कारकों पर निर्भर करेगा, जिसमें महिला की उम्र कितनी है, क्या वह गर्भवती है या महिला सिर्फ बच्चा पैदा करने की योजना बना रही है।
इसके बाद मरीज का अल्ट्रासाउंड स्कैन किया जाता है। उपचार का विकल्प रोग की नैदानिक अभिव्यक्तियों, सीमा और गंभीरता पर निर्भर करेगा। उपचार या चिकित्सा और शल्य चिकित्सा की एक रूढ़िवादी विधि आवंटित करें। कम स्पष्ट नैदानिक रोगों वाले युवा रोगियों के लिए उपचार का एक रूढ़िवादी तरीका सबसे उपयुक्त है। एक महिला जो भविष्य में गर्भवती होने की योजना बना रही है, उसे प्रोजेस्टोजेन या शुद्ध प्रोजेस्टोजेन के साथ एस्ट्रोजन की तैयारी के संयोजन के रूप में ऐसी दवाओं के साथ इलाज किया जाना चाहिए। शल्य चिकित्सा पद्धति का भी एक स्थान है। घावों के लेप्रोस्कोपिक या लैपरोटोमिक हटाने और आगे प्रशासन, या, यदि आवश्यक हो, दवा जिसके बाद गर्भावस्था संभव है, को प्राथमिकता दी जाती है।
प्रिय महिलाओं, कृपया ध्यान दें कि तेज उपस्थिति बाद में बांझपन का कारण बन सकती है।यदि आपको कभी तीव्र एंडोमेट्रैटिस का निदान किया गया है और आप ठीक नहीं हुए हैं, तो यह निश्चित रूप से एक अधिक उन्नत चरण में आगे बढ़ गया है। इसलिए, पूर्ण निदान से गुजरना अनिवार्य है, यदि आप बच्चे पैदा करने जा रहे हैं, तो इस संक्रमण को बाहर करें। और अगर आपको उसका पूरा इलाज करने की पेशकश की जाती है, तो मना न करें। इस प्रकार, आप भविष्य में समस्याओं से खुद को सुरक्षित रखेंगे।
तीव्र एंडोमेट्रैटिस एक गंभीर और लगातार बीमारी है, जो इस प्रकार है: एंडोमेट्रियम गर्भाशय के माध्यम से उदर गुहा में प्रवेश करता है, फिर कोशिकाएं विभिन्न अंगों और ऊतकों से जुड़ जाती हैं, जबकि कोशिकाएं सीधे विकसित होने पर रोग के बाहरी रूप को अलग करती हैं। ट्यूब, अंडाशय। और एक आंतरिक दृश्य होता है जब कोशिकाएं गर्भाशय की दीवारों में बढ़ने लगती हैं।
यह पता लगाना कि किसी विशेष लड़की को यह दर्द क्यों हुआ, बहुत मुश्किल है। मूल रूप से, ये पूर्वगामी कारक, भड़काऊ प्रक्रियाएं, हार्मोनल शिथिलता, तनाव, गर्भपात हैं।
सबसे बुनियादी लक्षण जो एक महिला अनुभव करती है वह है पुरानी श्रोणि दर्द, मासिक धर्म के दौरान असुविधा, सेक्स के दौरान दर्द, मासिक धर्म से पहले और बाद में स्पॉटिंग।
रोग के चरण के चार चरण हैं। पहली दो डिग्री लगभग बिना किसी लक्षण के आगे बढ़ती हैं, और आप बीमारी के बारे में तभी सोच सकते हैं जब कोई महिला गर्भवती नहीं हो सकती है और उसे गर्भाशय की समस्या है। चिकित्सा आंकड़ों के अनुसार महिला बांझपन के 22 कारकों की पहचान की गई है, यानी 22 कारणों से एक महिला गर्भवती नहीं हो पाती है।
उपचार के चरण

अक्सर, गर्भाशय विकारों के उपचार में दो चरण होते हैं, पहले चरण में, लैप्रोस्कोपी नामक एक ऑपरेशन निर्धारित किया जाता है। यानी ऑपरेशन के दौरान डॉक्टर सावधानी बरतते हैं और बीमारी के सभी फॉसी को हटा देते हैं।
एनेस्थीसिया के तहत, पेट पर तीन पंचर बनाए जाते हैं, और चालीस बार बढ़े हुए चित्र के नियंत्रण में, डॉक्टर फॉसी को हटा देते हैं। रोगी लगभग एक दिन तक अस्पताल में रहता है। दूसरा चरण हार्मोनल थेरेपी है, गर्भाशय की समस्याओं को कम करने के लिए दवाएं निर्धारित की जाती हैं।
सैद्धांतिक रूप से, इस बीमारी का इलाज लैप्रोस्कोपी के बिना भी किया जा सकता है, लेकिन इस मामले में हार्मोनल एजेंटों की बहुत बड़ी खुराक निर्धारित करना आवश्यक है। बेशक, हार्मोनल दवाओं की बड़ी खुराक पूरी तरह से बेहतर नहीं है, और एक महिला इसे बहुत आराम से बर्दाश्त नहीं करती है।
निदान
आमतौर पर रोगियों की शिकायतों के आधार पर रोग का संदेह किया जा सकता है:
- दर्दनाक अवधि;
- संभोग के दौरान दर्द;
- मासिक धर्म से पहले और बाद में स्पॉटिंग।
इस बीमारी की गंभीरता 4 डिग्री है।
अल्ट्रासाउंड पर भी बीमारी के पहले चरण का पता लगाना बहुत मुश्किल है। इसलिए, इस मामले में, लैप्रोस्कोपिक डायग्नोस्टिक्स मदद कर सकता है, जिसके दौरान डॉक्टर चरण की पहचान करेगा और स्पष्ट रूप से स्थानीयकरण की डिग्री निर्धारित करेगा। डायग्नोस्टिक्स के अलावा, रोग के फॉसी को दूर करने और हटाने का काम भी किया जाता है। अल्ट्रासाउंड द्वारा रोग चरण 3.4 के अधिक उन्नत रूपों का पता लगाया जाता है।
एंडोमेट्रैटिस रोग बच्चे के जन्म, गर्भपात, अंतर्गर्भाशयी हस्तक्षेप के बाद अधिक आम है। एंडोमेट्रैटिस के लक्षण: एंडोमेट्रैटिस के साथ शरीर के तापमान में 38-39 डिग्री सेल्सियस तक की वृद्धि; जननांग पथ से सीरस, सीरस-प्यूरुलेंट और खूनी-प्यूरुलेंट डिस्चार्ज की उपस्थिति - एंडोमेट्रैटिस का एक विशेष रूप से महत्वपूर्ण लक्षण, एक इतिहास और सामान्य अस्वस्थता के साथ, जो आपको निचले जननांग पथ (बैक्टीरियल वेजिनोसिस) के भड़काऊ घावों से एंडोमेट्रैटिस को अलग करने की अनुमति देता है। , कोलाइटिस, आदि); एंडोमेट्रैटिस के साथ निचले पेट में दर्द की उपस्थिति, त्रिकास्थि और सामान्य अस्वस्थता को विकीर्ण करना।
endometritisगर्भाशय के अस्तर की सूजन की बीमारी है। जब इस प्रक्रिया में गर्भाशय की मांसपेशियों की परत पकड़ी जाती है, तो मेट्रोएंडोमेट्रैटिस का निदान किया जाता है।
गर्भाशय को निम्नानुसार व्यवस्थित किया जाता है: गर्भाशय ग्रीवा, गर्भाशय का शरीर और दो फैलोपियन ट्यूब। गर्भाशय के शरीर में एंडोमेट्रियम होता है (गर्भाशय की श्लेष्मा झिल्ली - यह एंडोमेट्रियम की अस्वीकृति है और दौरान रक्तस्राव के साथ होता है मासिक धर्म, यह भी वहां जुड़ा हुआ है निषेचित अंडे), मायोमेट्रियम (गर्भाशय की पेशी झिल्ली, जो गर्भावस्था के दौरान फैली हुई है) और परिधि (बाहरी, सीरस झिल्ली मूत्राशय के पेरिटोनियम की निरंतरता है)। एंडोमेट्रियम और मायोमेट्रियम हिस्टोलॉजिकल रूप से संबंधित हैं और पैथोलॉजिकल प्रक्रियाएं एक से दूसरी परत में प्रवाहित होती हैं।
एंडोमेट्रियम में दो मौलिक रूप से अलग-अलग परतें होती हैं: कार्यात्मक एक, जो प्रत्येक मासिक धर्म के अंत में छूट जाती है, और बेसल परत, जो एक नई कार्यात्मक परत के गठन का कारण बनती है, और इसलिए, अगले मासिक धर्म की शुरुआत का कारण बनती है। कार्यात्मक परत को कोशिकाओं की एक परत द्वारा दर्शाया जाता है, जो सिलेंडर (बेलनाकार उपकला) के आकार का होता है, जिसके बीच ग्रंथि कोशिकाएं स्थित होती हैं (आवश्यक बलगम का उत्पादन करती हैं) और छोटी सर्पिल धमनियों की टर्मिनल शाखाएं, जो यहां कई में स्थित हैं। ऐसी संरचना, एकल-परत कोशिकाएं और बड़ी संख्या में छोटे जहाजों की उपस्थिति, काफी नाजुक और प्रतिकूल प्रभावों के लिए अतिसंवेदनशील होती है।
यह उपरोक्त संरचनाओं को नुकसान है जो संक्रमण की संभावना और एक भड़काऊ प्रक्रिया की घटना की ओर जाता है - एंडोमेट्रैटिस। गर्भाशय की सभी परतों का घनिष्ठ संबंध और उनके बीच सुरक्षात्मक बाधाओं की अनुपस्थिति से एंडोमेट्रैटिस से मेट्रोएंडोमेट्रैटिस में संक्रमण होता है।
एंडोमेट्रैटिस के कारण
एंडोमेट्रैटिस का मुख्य कारण गर्भाशय के श्लेष्म झिल्ली को नुकसान होता है, जिससे सूजन प्रक्रिया का विकास होता है। यह भी समझा जाना चाहिए कि एक साधारण चोट गंभीर जटिलताओं का कारण नहीं बन सकती है। केवल कम प्रतिरक्षा की उपस्थिति, मौजूदा सुस्त सूजन और हेरफेर के दौरान स्वच्छता मानकों का पालन न करने से भड़काऊ परिवर्तन हो सकते हैं। नुकसान मुख्य रूप से हो सकता है:
1. गर्भाशय गुहा का इलाज (चिकित्सा गर्भपात, रक्तस्राव के लिए इलाज और संदिग्ध ऑन्कोलॉजी)
2. गर्भाशय गुहा की जांच
3. हिस्टेरोसाल्पिंगोग्राफी (गर्भाशय और फैलोपियन ट्यूब की जांच, अक्सर बांझपन के उपचार में "उड़ाने" के उद्देश्य से)
4. हिस्टेरोस्कोपी (गर्भाशय गुहा की एंडोस्कोपिक परीक्षा)
5. अंतर्गर्भाशयी गर्भ निरोधकों की स्थापना
6. मैला डूशिंग
प्रसवोत्तर एंडोमेट्रैटिस द्वारा एक विशेष स्थान पर कब्जा कर लिया जाता है, वे मुख्य रूप से महिला की प्रतिरक्षा प्रणाली में उल्लेखनीय कमी और पुनर्गठन के कारण होते हैं। एक नियम के रूप में, एंडोमेट्रैटिस जल्दी से मांसपेशियों की परत में फैलता है और प्रसवोत्तर अवधि की एक दुर्जेय जटिलता है।
एंडोमेट्रैटिस एक पॉलीएटियोलॉजिकल बीमारी है - यह रोगजनकों के एक समूह के कारण होता है, जिसमें एक की संभावित प्रबलता होती है। एंडोमेट्रैटिस के सबसे आम प्रेरक एजेंट हैं:
1. ग्रुप बी स्ट्रेप्टोकोकी
2. ई. कोली
3. क्लेबसिएला
4 एंटरोबैक्टर
5. प्रोटीस
6. क्लैमाइडिया
7. माइकोप्लाज्मा
8. डिप्थीरिया बेसिलस
9. माइकोबैक्टीरियम ट्यूबरकुलोसिस
इसके अलावा, वायरस और प्रोटोजोआ रोगजनकों के रूप में भी काम कर सकते हैं।
क्रोनिक एंडोमेट्रैटिस के कारण
क्रोनिक एंडोमेट्रैटिस का विकास एक तीव्र या अनियंत्रित प्रक्रिया के अपर्याप्त उपचार से जुड़ा होता है, जिस स्थिति में संक्रमण लंबे समय तक ऊतकों में मौजूद रहता है। प्रेरक एजेंट उपरोक्त सभी हो सकते हैं।
एंडोमेट्रैटिस के लक्षण
एंडोमेट्रैटिस के लक्षण कभी-कभी स्पष्ट रूप से व्यक्त नहीं किए जाते हैं, और एक महिला, दुर्भाग्य से, उन पर ध्यान नहीं देती है, जो बाद में न केवल श्लेष्म की अधिक गंभीर सूजन की ओर ले जाती है, बल्कि गर्भाशय की मांसपेशियों की परत भी होती है, जिसके लिए अस्पताल में भर्ती होने और रोगी के उपचार की आवश्यकता होती है। इसलिए, एंडोमेट्रैटिस के संकेतों और इसकी घटना के कारणों का न्यूनतम ज्ञान, इन लक्षणों वाले डॉक्टर के पास समय पर पहुंच मेट्रोएंडोमेट्रैटिस में इसके संक्रमण को रोक सकती है और डॉक्टरों को अपने रोगियों के जीवन की गुणवत्ता में काफी सुधार करने की अनुमति देती है।
एंडोमेट्रैटिस तीव्र और पुराना हो सकता है। यदि उपचार और निदान तीव्र एंडोमेट्रैटिस, एक नियम के रूप में, एक बड़ी कठिनाई पेश नहीं करता है, तो प्रक्रिया का कालक्रम निदान और उपचार दोनों में कई कठिनाइयों का कारण बनता है। यह एक और कारण है कि आपको एंडोमेट्रैटिस के पहले लक्षणों पर तुरंत डॉक्टर से परामर्श करना चाहिए।
तीव्र एंडोमेट्रैटिस के लक्षण
ज्यादातर, एंडोमेट्रैटिस गर्भावस्था के कृत्रिम समापन के बाद होता है। यह बिना कहे चला जाता है कि अधिकांश भाग के लिए आपराधिक गर्भपात सैनिटरी मानकों के लगभग पूर्ण गैर-अनुपालन के कारण ऐसी जटिलता की ओर जाता है। रोग के साथ शुरू होता है:
1. शरीर के तापमान में 38-39 डिग्री सेल्सियस तक की वृद्धि;
2. जननांग पथ से सीरस, सीरस-प्यूरुलेंट और खूनी-प्यूरुलेंट डिस्चार्ज की उपस्थिति - एक विशेष रूप से महत्वपूर्ण लक्षण, एक इतिहास और सामान्य अस्वस्थता के साथ, जो आपको निचले जननांग पथ (बैक्टीरियल वेजिनोसिस) के भड़काऊ घावों से एंडोमेट्रैटिस को अलग करने की अनुमति देता है। , कोलाइटिस, आदि);
3. निचले पेट में दर्द की उपस्थिति, त्रिकास्थि को विकीर्ण करना
4. सामान्य अस्वस्थता।
ऐसी स्थिति में, आपको सब कुछ अपने आप दूर होने का इंतजार नहीं करना चाहिए और स्व-दवा - एंडोमेट्रैटिस एक सूजन की बीमारी है, और कोई भी सूजन संबंधी बीमारी प्राथमिक फोकस के स्थान से दूर फैल जाती है। इस स्थिति में कोई भी स्व-उपचार, एक प्रसूति-स्त्री रोग विशेषज्ञ की यात्रा को स्थगित करने से गंभीर प्युलुलेंट-सेप्टिक जटिलताओं के जोखिम में अपरिहार्य वृद्धि होती है, जिसके लिए लंबे समय तक इनपेशेंट उपचार की आवश्यकता होती है, जिसके परिणामस्वरूप गर्भाशय का विच्छेदन और प्रसार हो सकता है। संक्रमण - सेप्सिस, एक और घातक परिणाम के साथ। इसलिए, जब पहले लक्षण दिखाई देते हैं, एक महिला जिसने हाल ही में जन्म दिया है, उसका गर्भपात हो गया है, या किसी आक्रामक निदान प्रक्रिया को तुरंत डॉक्टर से परामर्श लेना चाहिए और एक विस्तृत परीक्षा से गुजरना चाहिए।
यह स्पष्ट करना आवश्यक है कि कोई एंडोमेट्रैटिस के बारे में तभी बात कर सकता है जब इसके लिए आवश्यक शर्तें हों - अतीत में ऐसी कोई प्रक्रिया थी जो गर्भाशय के श्लेष्म की अखंडता को प्रभावित करती थी। इस तरह की अनुपस्थिति में, अनैच्छिक निर्वहन, दर्द, या किसी अन्य लक्षण की उपस्थिति के साथ एंडोमेट्रैटिस के बारे में बात करना अधिकृत नहीं है।
क्रोनिक एंडोमेट्रैटिस के लक्षण
क्रोनिक एंडोमेट्रैटिस के लिए, उन लक्षणों को अलग करना मुश्किल है जो तीव्र रूप से भिन्न होंगे। इस मामले में, रोगसूचकता "धुंधला" है। क्रोनिक एंडोमेट्रैटिस के विशिष्ट लक्षणों में शामिल हैं:
1. लगातार लंबे समय तक चलने वाला तापमान।
2. अनियमित गर्भाशय रक्तस्राव। इंटरमेंस्ट्रुअल स्पॉटिंग ओव्यूलेशन के दौरान एंडोमेट्रियल संवहनी पारगम्यता में वृद्धि के साथ जुड़ा हुआ है। रक्त वाहिकाओं में ऐसा परिवर्तन स्वस्थ महिलाओं में भी देखा जाता है, लेकिन स्राव में रक्त कोशिकाएं दिखाई नहीं देती हैं। गर्भाशय के रक्तस्राव के कारणों में गर्भाशय की सिकुड़ा गतिविधि में कमी और प्लेटलेट्स के एकत्रीकरण गुणों का उल्लंघन शामिल है।
3. बाहरी जननांग पथ से लगातार निर्वहन की उपस्थिति, अक्सर एक पुटीय सक्रिय प्रकृति की।
4. मल त्याग के दौरान दर्द।
क्रोनिक एंडोमेट्रैटिस गर्भाधान को नहीं रोकता है, जो ओव्यूलेशन की उपस्थिति में होता है। सहवर्ती डिम्बग्रंथि रोग या अन्य जननांग रोगों के संयोजन में, पुरानी एंडोमेट्रैटिस प्रजनन संबंधी शिथिलता का कारण बनती है - बांझपन और सहज गर्भपात, जिसमें आदतन भी शामिल है।
एंडोमेट्रैटिस का निदान
डॉक्टर से संपर्क करते समय, आपको उसे अपने पूरे इतिहास और उन सभी लक्षणों के बारे में विस्तार से बताना चाहिए जो आपको इसके लिए प्रेरित करते हैं, क्योंकि पहले से ही इस स्तर पर यह मान लेना संभव हो जाता है कि रोगी को एंडोमेट्रैटिस है। आपके चिकित्सा इतिहास के अलावा, आपका डॉक्टर करेगा:
1. आपको दर्पण और गर्भाशय के तालमेल में स्त्री रोग संबंधी परीक्षा के अधीन किया जाएगा - एक नियम के रूप में, अंग आकार में बड़ा हो जाता है, स्पर्श करने के लिए दर्दनाक प्रतिक्रिया करता है; परीक्षा के दौरान, डॉक्टर निर्वहन की प्रकृति का आकलन करेंगे: उनका रंग, गंध, स्थिरता, मात्रा;
2. स्मीयर लें - यह स्मीयरों के सरल लेने के लिए धन्यवाद है कि एंडोमेट्रैटिस के सभी रोगजनकों में से अधिकांश का पता लगाया जाता है; बुवाई के लिए सामग्री लें - इस तरह रोगज़नक़ की प्रकृति का अधिक विस्तार से अध्ययन करना संभव है, इसे एक विशेष पोषक माध्यम पर बढ़ाना, साथ ही किसी विशेष दवा के प्रति इसकी प्रतिक्रिया की डिग्री निर्धारित करना;
3. नैदानिक और जैव रासायनिक विश्लेषण के लिए आपसे रक्त लें (एक नियम के रूप में, पहले से ही नैदानिक रक्त परीक्षण में निदान की पुष्टि करने के लिए पर्याप्त संख्या में संकेतक होंगे - ल्यूकोसाइटोसिस, बाईं ओर ल्यूकोसाइट सूत्र का एक बदलाव, और एक त्वरण रक्त में ईएसआर का पता लगाया जाता है।);
4. यदि संभव हो तो गर्भाशय का अल्ट्रासाउंड करें (यदि आप पहले से ही "विकसित" मेट्रोएंडोमेट्रैटिस के लिए आवेदन करते हैं, तो कुछ अस्पतालों में अध्ययन स्थगित किया जा सकता है)। एंडोमेट्रैटिस के मुख्य अल्ट्रासाउंड संकेत होंगे: गर्भाशय म्यूकोसा का मोटा होना, संभवतः रक्त के थक्के और मवाद (हेमेटो- और पाइमेट्रा द्वारा जटिल मामलों में), अपरा ऊतक के अवशेष, मेट्रोएंडोमेट्रैटिस के साथ मायोमेट्रियल ऊतक की इकोोजेनेसिटी में परिवर्तन। अक्सर नहीं, भड़काऊ प्रक्रिया फैलोपियन ट्यूब और अंडाशय को प्रभावित करती है, जो अल्ट्रासाउंड पर भी स्पष्ट रूप से दिखाई देती है। क्रोनिक एंडोमेट्रैटिस में, असमान रूप से गाढ़ा एंडोमेट्रियम के अलावा, परिवर्तित इकोोजेनेसिटी के साथ मायोमेट्रियम, गर्भाशय गुहा में आसंजनों का भी पता लगाया जा सकता है, जो बदले में, बांझपन का एक वास्तविक कारण बन सकता है।
क्रोनिक एंडोमेट्रैटिस का निदान मुश्किल हो सकता है, क्योंकि लक्षण महिला जननांग क्षेत्र के कई रोगों के समान होंगे। इस मामले में, एक ही वनस्पति की निरंतर बुवाई, साथ ही साथ लगातार सुस्त सूजन, संकेतक होगी।
एंडोमेट्रैटिस का उपचार
एंडोमेट्रैटिस के शुरुआती निदान के मामले में, आउट पेशेंट उपचार संभव है, हालांकि, एक प्रसूति-स्त्री रोग विशेषज्ञ की निरंतर देखरेख में। आमतौर पर, उपचार में एक ज्वरनाशक और एंटीबायोटिक दवाओं का संयोजन शामिल होगा।
तीव्र एंडोमेट्रैटिस का उपचार
दुर्भाग्य से, अधिकांश महिलाएं देर से डॉक्टर के पास जाती हैं, जिससे अस्पताल में भर्ती होना पड़ता है और लंबे समय तक इलाज होता है। इस मामले में, रोगी की स्थिति और प्रक्रिया की व्यापकता के स्तर, इसके कारण होने वाले कारणों का विस्तार से अध्ययन करना आवश्यक है। सबसे अधिक बार, उपचार शुरू होता है:
1. अंतःशिरा एंटीबायोटिक चिकित्सा: मेट्रोगिल और इंट्रामस्क्युलर जेंटामाइसिन के साथ संयोजन में सेफलोस्पोरिन। आवश्यकता के आधार पर उपचार 5 से 10 दिनों तक चल सकता है (अक्सर सेफलोस्पोरिन को एमिनोग्लाइकोसाइड द्वारा प्रतिस्थापित किया जाता है);
2. गर्भाशय गुहा में "अवशेष" की उपस्थिति में - अधूरे गर्भपात के साथ भ्रूण के कुछ हिस्सों, बच्चे के जन्म के बाद नाल के अवशेष और सीजेरियन सेक्शन, जलसेक (अंतःशिरा ड्रिप) एंटीबायोटिक चिकित्सा के बाद गर्भाशय गुहा का इलाज;
3. विटामिन थेरेपी और इम्युनोमोड्यूलेटर का उपयोग;
4. फिजियोथेरेपी उपचार के आवेदन।
क्रोनिक एंडोमेट्रैटिस का उपचार
क्रोनिक एंडोमेट्रैटिस का उपचार एक विशिष्ट रोगज़नक़ पर प्रभाव पर आधारित है। इसके लिए, फिर से, संस्कृति और एंटीबायोटिक दवाओं के प्रति संवेदनशीलता के लिए स्मीयर लेना नितांत आवश्यक है। जीवाणुरोधी उपचार (तीव्र एंडोमेट्रैटिस के रूप में), और एंटीवायरल दवाओं की एक योजना के रूप में लागू करें।
सीधे गर्भाशय श्लेष्म में एंटीबायोटिक दवाओं सहित दवाओं की शुरूआत के साथ एक उच्च चिकित्सीय प्रभाव प्राप्त किया गया था। विधि पुरानी सूजन के फोकस में औषधीय पदार्थों की उच्च सांद्रता के निर्माण को सुनिश्चित करती है।
इसके अलावा, सुनिश्चित करें:
1. शल्य चिकित्सा द्वारा आसंजनों को अलग करना (अधिमानतः हिस्टेरोस्कोपी)
2. हार्मोन थेरेपी, सबसे अधिक बार मौखिक गर्भ निरोधकों, उन महिलाओं में जो भविष्य में गर्भवती होना चाहती हैं।
चरण में तीव्र और पुरानी एंडोमेट्रैटिस दोनों के उपचार में फिजियोथेरेपी का व्यापक रूप से उपयोग किया जाता है, जब पहली, सबसे कठिन अवधि बीत चुकी होती है और महिला को मुआवजा दिया जाता है। निश्चित रूप से एक अस्पताल सेटिंग में। फिजियोथेरेप्यूटिक विधियों में शामिल हैं: 1-10 मीटर की तरंग दैर्ध्य के साथ कम-तीव्रता वाली यूएचएफ थेरेपी (अल्ट्रा-हाई-फ्रीक्वेंसी इलेक्ट्रोमैग्नेटिक फील्ड के संपर्क में); अवरक्त लेजर थेरेपी, आदि। सबसे पहले, यह आपको प्राप्त करने की अनुमति देता है: गर्भाशय गुहा में जमा द्रव और मवाद के बहिर्वाह में सुधार और स्थानीय पुनर्योजी कार्यों को बढ़ाता है।
प्रसवोत्तर एंडोमेट्रैटिस
प्रसवोत्तर प्रक्रिया की लगातार और दुर्जेय जटिलता के रूप में, प्रसवोत्तर एंडोमेट्रैटिस द्वारा एक विशेष स्थान पर कब्जा कर लिया जाता है। एक नियम के रूप में, यह मेट्रोएंडोमेट्रैटिस से अविभाज्य है, यह तीव्र है और खुद को काफी पहले महसूस करता है।
स्वच्छता मानकों का पालन न करने के कारण मुख्य कारण अपरा ऊतक के अवशेष और संक्रमण हैं।
उपचार रोगी है।इसमें बड़े पैमाने पर एंटीबायोटिक चिकित्सा शामिल है, और जब प्रक्रिया कम हो जाती है, तो गर्भाशय गुहा से सभी अवशेषों को हटा दिया जाता है। दुर्भाग्य से, अक्सर जटिलताएं होती हैं जो सेप्टिक जटिलताओं की ओर ले जाती हैं, और इस मामले में, रोग का निदान प्रतिकूल हो सकता है - सर्जरी (गर्भाशय का विच्छेदन आवश्यक हो सकता है)।
स्तनपान के मामले में, एंटीबायोटिक चिकित्सा की अवधि के लिए और उसके बाद एक या दो सप्ताह के लिए स्तनपान को बाहर करें।
अस्पताल के बाहर आहार का अनिवार्य सख्त पालन आवश्यक नहीं है। पर्याप्त: वसायुक्त भोजन सीमित करना, बड़ी संख्या में तरल पदार्थ लेना, फल खाना। इनपेशेंट उपचार के मामले में, बिस्तर पर आराम अनिवार्य है, वसायुक्त और अपचनीय खाद्य पदार्थों के अपवाद के साथ आहार।
एक नियम के रूप में, समय पर उपचार के साथ तीव्र एंडोमेट्रैटिस को किसी विशेष पुनर्वास की आवश्यकता नहीं होती है। उपचार के बाद, आपको कुछ समय के लिए डॉक्टर की देखरेख में रहने की आवश्यकता है। फिजियोथेरेपिस्ट की देखरेख में फिजियोथेरेपी प्रक्रियाओं का उपयोग करना संभव है: रेडॉन, हाइड्रोजन सल्फाइड और वायु स्नान।
एंडोमेट्रैटिस की जटिलताओं
एंडोमेट्रैटिस की सबसे दुर्जेय जटिलताओं में संक्रमण का प्रसार शामिल है: हेमटोजेनस - रक्त के माध्यम से; लिम्फोजेनस - लसीका; आरोही - फैलोपियन ट्यूब के माध्यम से और अवरोही - गर्भाशय ग्रीवा, योनि। इससे "रक्त विषाक्तता" होती है - सेप्सिस। अन्य जटिलताओं में शामिल हैं:
क्रोनिक एंडोमेट्रैटिस में कालक्रम और परिणाम ;
पाइमेट्रा का निर्माण - गर्भाशय गुहा में मवाद का संचय, रोड़ा (गर्भाशय ग्रीवा की रुकावट और मवाद के बाहर आने में असमर्थता) के कारण;
फैलोपियन ट्यूब और उपांगों की प्रक्रिया में प्रवेश - सल्पिंगिटिस और ओओफोराइटिस;
पेल्वियोपरिटोनिटिस - मवाद के श्रोणि गुहा में प्रवेश करने के परिणामस्वरूप।
अपर्याप्त उपचार से उत्पन्न होने वाली देर से जटिलताओं में शामिल हैं:
मासिक धर्म चक्र का उल्लंघन;
बांझपन;
पेट के निचले हिस्से में लगातार दर्द होना।
जटिलताओं की यह सूची संपूर्ण नहीं है, क्योंकि भड़काऊ प्रक्रिया किसी भी विकृति का कारण हो सकती है जो बाद में उभर सकती है। इसलिए, प्रारंभिक उपचार और पर्याप्त उपचार गंभीर जटिलताओं के विकास को रोकने में महत्वपूर्ण भूमिका निभाते हैं।
एंडोमेट्रैटिस के इलाज के लिए लोक उपचार
लोक उपचार से स्व-दवा के प्रति लोगों की दीवानगी को छूना अत्यावश्यक है। एंडोमेट्रैटिस एक भड़काऊ बीमारी है जो बेहद गंभीर परिणाम दे सकती है। उनका इलाज योग्य प्रसूति-स्त्रीरोग विशेषज्ञ हैं। कम से कम समय में अधिकतम प्रभाव प्राप्त करने के लिए सभी नवीनतम उपलब्ध साधनों का उपयोग करके उपचार किया जाना चाहिए। यह ऊपर कहा गया था कि प्रसवोत्तर अवधि में एंडोमेट्रैटिस और मेट्रोएंडोमेट्रैटिस बहुत आम हैं। पैथोलॉजी की गंभीरता के प्रमाण के रूप में, निम्नलिखित आंकड़ों का हवाला दिया जा सकता है - 17वीं शताब्दी से 20वीं शताब्दी की शुरुआत तक, दुनिया भर के सभी प्रसूति अस्पतालों का संकट प्रसवपूर्व (या प्रसवोत्तर) बुखार था - एंडोमेट्रैटिस, क्रमिक रूप से बदल रहा है मेट्रोएंडोमेट्रैटिस और सेप्सिस, कभी-कभी 50% तक मर जाते हैं! सभी पुएरपेरस। स्व-उपचार के लिए लोक उपचार के साथ कोई भी प्रयोग रोगी के लिए बुरी तरह समाप्त हो सकता है।
एंडोमेट्रैटिस की रोकथाम
एंडोमेट्रैटिस को रोकने के उपायों में घटना की संभावना वाले कारकों का बहिष्करण शामिल है सूजन की बीमारी. यौन संचारित संक्रमणों और बच्चे के जन्म के दौरान होने वाली सभी जटिलताओं का समय पर उपचार, गर्भपात से इनकार करना एंडोमेट्रैटिस को रोकने का सबसे सुरक्षित तरीका है।
इसके अलावा, स्तन के लिए एक बच्चे के पहले लगाव, कम करने और इम्युनोमोड्यूलेटिंग एजेंटों की नियुक्ति भी गैर-विशिष्ट प्रोफिलैक्सिस के साधन के रूप में काम कर सकती है।
प्रसव, अल्ट्रासाउंड और स्त्री रोग संबंधी परीक्षाओं के बाद एक महिला की अनिवार्य परीक्षा।
हालांकि, सबसे बड़ा निवारक उपाय केवल एक महिला का खुद के प्रति चौकस रवैया और एक योग्य प्रसूति-स्त्री रोग विशेषज्ञ से समय पर अपील हो सकता है।
अक्सर, गर्भपात, प्रसव और गर्भपात के बाद महिलाओं में एंडोमेट्रैटिस विकसित हो जाता है। यह ध्यान देने योग्य है कि एंडोमेट्रैटिस का इलाज काफी सफलतापूर्वक किया जाता है। एंडोमेट्रैटिस वायरस और विभिन्न रोगजनक सूक्ष्मजीवों के कारण गर्भाशय के श्लेष्म की सूजन है: स्ट्रेप्टोकोकी, ई। कोलाई, गोनोकोकी, स्टेफिलोकोसी, क्लैमाइडिया और ट्राइकोमोनास।
रोग के कारण
गर्भाशय के एंडोमेट्रियम में दो परतें होती हैं: बेसल और कार्यात्मक। कार्यात्मक परत की संरचना काफी नाजुक और संवेदनशील होती है। इस संरचना को नुकसान एंडोमेट्रियम के विकास को जन्म दे सकता है। यह ध्यान देने योग्य है कि क्षति स्वयं गंभीर जटिलताओं को जन्म नहीं देती है, गर्भाशय का एंडोमेट्रैटिस इन क्षति के माध्यम से घुसने वाले वायरस के कारण होता है।
तो, एंडोमेट्रैटिस निम्नलिखित कारणों से हो सकता है:
- गलत डचिंग;
- गर्भाशय गुहा की जांच;
- फैलोपियन ट्यूब का अध्ययन;
- गर्भाशय गुहा का इलाज
इसके अलावा, एंडोमेट्रैटिस निम्नलिखित रोगजनकों के कारण होता है:
- तपेदिक माइक्रोबैक्टीरियम;
- क्लैमाइडिया;
- प्रोटीन;
- कोलाई;
- डिप्थीरिया बेसिलस;
- क्लेबसिएला;
- स्ट्रेप्टोकोकस समूह बी;
- माइकोप्लाज्मा;
- एंटरोबैक्टर
एंडोमेट्रैटिस के लक्षण और अभिव्यक्ति
रोग के प्रारंभिक चरणों में, एंडोमेट्रैटिस के लक्षण बहुत स्पष्ट रूप से प्रकट नहीं होते हैं, इसलिए एक महिला एंडोमेट्रैटिस का समय पर पता नहीं लगा सकती है और उपचार की तलाश नहीं कर सकती है।
यह ध्यान देने योग्य है कि गर्भाशय का एंडोमेट्रैटिस पुराना और तीव्र हो सकता है। मूल रूप से, तीव्र एंडोमेट्रैटिस यांत्रिक क्षति के कारण होता है। क्रोनिक एंडोमेट्रैटिस यौन संचारित संक्रमणों के संक्रमण के परिणामस्वरूप विकसित होता है।
तीव्र एंडोमेट्रैटिस के लक्षण
बच्चे के जन्म के बाद पहले दिनों में, गर्भपात और नैदानिक जोड़तोड़, तीव्र एंडोमेट्रैटिस बन सकते हैं, जिसके लक्षण निम्नानुसार प्रकट होते हैं:
- स्थिति की सामान्य गिरावट: सिरदर्द, भूख न लगना, और इसी तरह;
- निचले पेट में कमजोर, दर्द या खींचने वाला दर्द;
- त्रिकास्थि या पीठ के निचले हिस्से में फैलने वाला दर्द;
- शरीर के तापमान में 39 डिग्री तक की वृद्धि;
- गर्भाशय रक्तस्राव;
- दुर्गंधयुक्त योनि स्राव जो रक्त और मवाद के थक्कों जैसा दिखता है।
यदि आपके पास एंडोमेट्रैटिस के लक्षण हैं, तो आपको तुरंत एक डॉक्टर से परामर्श करना चाहिए, क्योंकि एंडोमेट्रैटिस बहुत जल्दी बढ़ता है और बड़े क्षेत्रों को प्रभावित करता है। जितनी देर आप डॉक्टर को नहीं देखेंगे, तीव्र एंडोमेट्रैटिस का इलाज करना उतना ही मुश्किल होगा।
क्रोनिक एंडोमेट्रैटिस के लक्षण
क्रोनिक एंडोमेट्रैटिस, एक नियम के रूप में, स्त्री रोग संबंधी हस्तक्षेप से नहीं, बल्कि यौन संचारित रोगों की उपस्थिति के साथ जुड़ा हुआ है। इसलिए, इस मामले में, एंडोमेट्रैटिस के लक्षण संक्रामक रोगों के लक्षणों के अनुरूप होंगे। तो, पुरानी एंडोमेट्रैटिस के संकेत:
- निचले पेट में कमजोर दर्द दर्द;
- संक्रमण के दौरान निर्वहन के अनुरूप योनि स्राव, उदाहरण के लिए, सूजाक के साथ, पीले-हरे रंग के प्यूरुलेंट रोग दिखाई देते हैं, जिसमें प्रचुर मात्रा में झागदार निर्वहन होता है;
- शरीर के तापमान में 37-38.5 डिग्री की वृद्धि;
- 7 दिनों से अधिक समय तक चलने वाला भारी मासिक धर्म;
यदि आपको एंडोमेट्रैटिस के लक्षण मिलते हैं, तो आपको तुरंत योग्य उपचार की तलाश करनी चाहिए, क्योंकि पुरानी एंडोमेट्रैटिस गर्भपात और बांझपन का कारण बन सकती है।
एंडोमेट्रैटिस का उपचार

यदि गर्भाशय के एंडोमेट्रैटिस का समय पर पता चल जाता है, तो उपचार एक आउट पेशेंट के आधार पर किया जा सकता है। लेकिन अगर एंडोमेट्रैटिस का आउट पेशेंट उपचार किया जाता है, तो भी इसे स्त्री रोग विशेषज्ञ की देखरेख में किया जाना चाहिए। अगर बीमारी चल रही है तो एंडोमेट्रैटिस का इलाज अस्पताल में किया जाता है। एक नियम के रूप में, एंडोमेट्रैटिस का इलाज निम्नलिखित योजना के अनुसार किया जाता है:
- जीवाणुरोधी चिकित्सा;
- एंटीबायोटिक चिकित्सा;
- गर्भाशय गुहा की सफाई;
- बैक्टीरिया द्वारा उत्पादित विषाक्त पदार्थों के रक्त को साफ करना।
तीव्र एंडोमेट्रैटिस का उपचार
यदि तीव्र एंडोमेट्रैटिस का समय पर निदान किया जाता है और समय पर उपचार शुरू किया जाता है, तो रोग का निदान अनुकूल है और आगे गर्भावस्था के साथ कोई समस्या नहीं होगी। तीव्र एंडोमेट्रैटिस का उपचार निम्नानुसार किया जाता है:
- विटामिन और इम्युनोमोड्यूलेटर लेना;
- अंतःशिरा एंटीबायोटिक्स: मेटागिल के साथ सेफलोस्पोरिन;
- एंटीबायोटिक दवाओं का इंट्रामस्क्युलर प्रशासन: जेंटामाइसिन;
- यदि एंडोमेट्रैटिस इस तथ्य के कारण होता है कि गर्भपात के बाद भ्रूण के अवशेष गर्भाशय में रहते हैं या बच्चे के जन्म के बाद - नाल के अवशेष, गर्भाशय गुहा का इलाज करना आवश्यक है;
- भौतिक चिकित्सा।
क्रोनिक एंडोमेट्रैटिस का उपचार
जैसा कि ऊपर उल्लेख किया गया है, क्रोनिक एंडोमेट्रैटिस के लक्षण क्रमशः तीव्र एंडोमेट्रैटिस के लक्षणों से भिन्न होते हैं, उपचार के तरीके भी अलग होंगे। यदि क्रोनिक एंडोमेट्रैटिस का पता चला है, तो विभिन्न प्रकार के एंटीबायोटिक दवाओं के संक्रमण की संवेदनशीलता को निर्धारित करने के लिए रोगी से स्वैब लिए जाते हैं। यह आपको सबसे अच्छा उपचार विकल्प चुनने की अनुमति देगा। फिर, एंडोमेट्रैटिस का इलाज एक जीवाणुरोधी योजना के अनुसार एंटीवायरल दवाओं के साथ किया जाता है।
क्रोनिक एंडोमेट्रैटिस का उपचार अधिक प्रभावी माना जाता है यदि दवाओं को सीधे गर्भाशय के श्लेष्म में इंजेक्ट किया जाता है, क्योंकि यह विधि सूजन की साइट पर सीधे अधिक दवाओं को केंद्रित करना संभव बनाती है।
इसके अतिरिक्त, क्रोनिक एंडोमेट्रैटिस का इलाज इसके साथ किया जा सकता है:
- हार्मोनल थेरेपी (मौखिक गर्भ निरोधकों को अक्सर उन महिलाओं के लिए निर्धारित किया जाता है जिनका इलाज एंडोमेट्रैटिस के लिए किया जाता है, भविष्य में गर्भवती होने की योजना बनाते हैं);
- सर्जिकल ऑपरेशन की मदद से आसंजनों को अलग करना;
जब गर्भाशय का एंडोमेट्रैटिस ठीक हो जाता है, तो फिजियोथेरेपी निर्धारित की जाती है, जो गर्भाशय गुहा से बलगम और मवाद के बहिर्वाह को बढ़ाने में मदद करती है।
प्युलुलेंट एंडोमेट्रैटिस का उपचार
पुरुलेंट एंडोमेट्रैटिस का इलाज अक्सर मृत ऊतकों की यांत्रिक सफाई और गर्भाशय गुहा से मवाद को हटाने के साथ किया जाता है। गर्भाशय गुहा की यांत्रिक सफाई सामान्य संज्ञाहरण के तहत की जाती है। अगला हार्मोन थेरेपी है।
लोक उपचार के साथ उपचार

हाल ही में, लोक उपचार के साथ उपचार कई बीमारियों के खिलाफ लड़ाई में तेजी से लोकप्रिय हो गया है। यह ध्यान देने योग्य है कि एंडोमेट्रैटिस एक गंभीर बीमारी है जिसके लिए योग्य चिकित्सा की आवश्यकता होती है, इसलिए आपको एक डॉक्टर से परामर्श करने की आवश्यकता है जो एक सटीक निदान कर सके और योग्य उपचार लिख सके। लेकिन, अगर आपने अभी भी लोक उपचार के साथ इलाज करने का फैसला किया है, तो हम कई व्यंजनों का वर्णन करेंगे जो एंडोमेट्रैटिस को खत्म करने में मदद करेंगे।
- जड़ी बूटियों का एक जलसेक एंडोमेट्रैटिस को ठीक करने में मदद करेगा: मार्शमैलो रूट, कडवीड, ल्यूज़िया, लैवेंडर, वर्मवुड, मीठे तिपतिया घास के पत्ते, बिछुआ के पत्ते, ब्लूबेरी के पत्ते, पाइन बड्स। जड़ी बूटियों को बराबर भागों में मिलाकर बारीक काट लिया जाता है। एक थर्मस में 2 बड़े चम्मच जड़ी-बूटियाँ डालें और 3 कप उबलते पानी डालें। जलसेक 12 घंटे के लिए जोर दिया जाता है, फिर फ़िल्टर किया जाता है। 1/3 कप के लिए दिन में 3 बार रिसेप्शन किया जाता है। इस अर्क से 2 महीने तक एंडोमेट्रैटिस का इलाज करें।
- इसके अलावा, एंडोमेट्रैटिस का इलाज निम्नलिखित जड़ी बूटियों के जलसेक के साथ किया जाता है: भालूबेरी, अजवायन के फूल, गुर्दे की जड़ी बूटी, कोल्टसफ़ूट, कैलेंडुला फूल, सिंहपर्णी, कासनी, बर्जेनिया जड़ और एंजेलिका। जड़ी बूटियों को कुचल दिया जाता है और समान भागों में मिलाया जाता है, फिर मिश्रण के 2 बड़े चम्मच 3 कप उबलते पानी में डाले जाते हैं। जलसेक को 12 घंटे तक रखा जाता है, और फिर फ़िल्टर किया जाता है और दिन में 3 बार 1/3 कप लिया जाता है। इस रचना के साथ 2 महीने तक एंडोमेट्रैटिस का इलाज किया जाता है।
- लॉरेल नोबल एंडोमेट्रैटिस को ठीक करने में मदद कर सकता है। जलसेक के लिए आपको 20 ग्राम लॉरेल और एक बाल्टी पानी की आवश्यकता होगी। इस मामले में एंडोमेट्रैटिस का इलाज सिट्ज़ बाथ की मदद से करें।
- भले ही लोक उपचार के साथ उपचार में मदद मिली, और यह आपके लिए बहुत आसान हो गया, और लक्षण गायब हो गए, उपचार के बाद डॉक्टर से परामर्श करने की सिफारिश की जाती है ताकि वह परीक्षण कर सके और उपचार की प्रभावशीलता का मूल्यांकन कर सके। चूंकि एक जोखिम है कि आप केवल लक्षणों से राहत देंगे, और एंडोमेट्रैटिस स्वयं ठीक नहीं होगा, इससे बांझपन जैसे गंभीर परिणाम हो सकते हैं।
डॉक्टर के परामर्श ऑनलाइन
एक मरीज:एंडोमेट्रैटिस का इलाज कितना उचित है - एंटीबायोटिक्स 3 सप्ताह + अच्छा और फिजियोथेरेपी, 3 महीने के बाद हार्मोनल गोलियां
चिकित्सक:मूल रूप से, बिल्कुल उचित।
****************
एक मरीज:हैलो, मुझे मेट्रोएंडोमेट्रैटिस का पता चला था, एंटीबायोटिक दवाओं के साथ इलाज किया गया था, दर्द जारी है, क्या यह जड़ी-बूटियों के साथ इलाज के लायक है?
चिकित्सक:हेलो अगर एंटीबायोटिक थेरेपी और एंटी-इंफ्लेमेटरी दवाओं का कोर्स पूरा हो गया है, तो आप कर सकते हैं
***************
एक मरीज:क्या प्युलुलेंट एंडोमेट्रैटिस से मरना संभव है?
चिकित्सक:यह स्थिति सेप्सिस के विकास का कारण बन सकती है, और यह वास्तव में जीवन के लिए खतरा है।
गर्भाशय श्लेष्म में संक्रामक और सूजन संबंधी विकृति स्त्री रोग संबंधी बीमारियों और स्थितियों का आधार बन सकती है जो एक महिला के मासिक धर्म और प्रजनन कार्यों को बाधित करती हैं। एंडोमेट्रैटिस तीव्र या पुरानी सूजन के विकास के साथ गर्भाशय में रोगजनक रोगाणुओं का प्रवेश है, जिसके परिणाम स्वास्थ्य के लिए खतरा जटिलताएं हो सकते हैं। महिलाओं में एंडोमेट्रैटिस के निदान और उपचार में व्यापक स्पेक्ट्रम एंटीबायोटिक दवाओं के पाठ्यक्रम चिकित्सा के साथ एक पूर्ण परीक्षा शामिल है। रोग का सबसे अप्रिय परिणाम बांझपन के गर्भाशय के कारण का गठन है।
एंडोमेट्रैटिस - यह क्या है
गर्भाशय की आंतरिक सतह में श्लेष्म झिल्ली की 2 मुख्य परतें होती हैं - बाहरी कार्यात्मक और गहरी बेसल। मासिक धर्म के दौरान, एंडोमेट्रियम का बाहरी हिस्सा फट जाता है, और बेसल सेक्शन से एक नई कार्यात्मक परत बढ़ने लगती है। गर्भाशय में एक माइक्रोबियल संक्रमण के प्रवेश से एंडोमेट्रैटिस होता है, जिसकी गंभीरता भड़काऊ प्रक्रिया के प्रसार की डिग्री पर निर्भर करती है। विशेष रूप से खतरनाक गर्भाशय की दीवार में संक्रमण और दर्दनाक क्षति का संयोजन है। एंडोमेट्रैटिस के लक्षण पूरी तरह से अनुपस्थित हो सकते हैं, लेकिन अधिक बार एक महिला रोग की अप्रिय अभिव्यक्तियों को नोटिस करेगी और डॉक्टर से परामर्श करेगी।
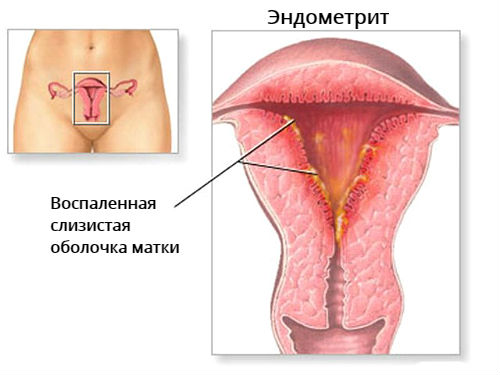
पैथोलॉजी के कारण
सूजन के लिए एक शर्त सूक्ष्मजीवों की उपस्थिति है। एंडोमेट्रैटिस की शुरुआत में संक्रमण मुख्य कारक है, रोग के कारणों में निम्नलिखित माइक्रोबियल वेरिएंट शामिल हैं:
- बहिर्जात, यौन संचारित - गोनोकोकस, ट्राइकोमोनास, क्लैमाइडिया, माइकोप्लाज्मा;
- अंतर्जात, जो सशर्त रूप से रोगजनक माइक्रोफ्लोरा हैं - माली, बैक्टेरॉइड्स, स्ट्रेप्टोकोकस, यूरियाप्लाज्मा, स्टेफिलोकोकस, ई। कोलाई।
सबसे अधिक बार, एंडोमेट्रैटिस के साथ, कई प्रकार के संक्रमण का पता लगाया जाता है। एक मिश्रित संस्करण रोग के तीव्र रूपों की विशेषता है। सूक्ष्मजीव निम्नलिखित तरीकों से गर्भाशय में प्रवेश करते हैं:
- आरोही (योनि से और ग्रीवा नहर);
- लिम्फोजेनस (आंतरिक अंगों में सूजन के किसी भी फोकस से - हेपेटाइटिस, कोलेसिस्टिटिस, एपेंडिसाइटिस, अग्नाशयशोथ, फुफ्फुस);
- हेमटोजेनस (संक्रमण के दूर के फॉसी से - क्षय, फुरुनकुलोसिस, गठिया)।
योगदान करने वाले कारकों की पृष्ठभूमि के खिलाफ गर्भाशय की सूजन का खतरा नाटकीय रूप से बढ़ जाता है:
- यौन साझेदारों के लगातार परिवर्तन के साथ उच्च यौन गतिविधि;
- आक्रामक चिकित्सा और नैदानिक हस्तक्षेप (गर्भपात, इलाज, अंतर्गर्भाशयी उपकरण का सम्मिलन और निष्कासन, ग्रीवा बायोप्सी, एंडोमेट्रियल आकांक्षा, हिस्टेरोस्कोपी);
- गर्भधारण, प्रसव और प्रसवोत्तर अवधि की जटिलताओं और विशेषताएं;
- उपचार के प्रभाव की अनुपस्थिति में बैक्टीरियल वेजिनोसिस का आवर्तक रूप;
- व्यक्तिगत और यौन स्वच्छता की कमी;
- खराब रक्त प्रवाह और कम प्रतिरक्षा सुरक्षा के कारण पुरानी बीमारियां;
- अंतःस्रावी रोग।
एंडोमेट्रैटिस (मुख्य और योगदान देने वाले) के विभिन्न कारणों से गर्भाशय के श्लेष्म में एक संक्रामक और भड़काऊ प्रक्रिया का विकास होता है, जो बड़ी संख्या में स्त्री रोग संबंधी समस्याओं का आधार है।
रोग की किस्में
एंडोमेट्रैटिस, अभिव्यक्तियों के आधार पर, कई तरफा और विविध है, लेकिन जीर्ण रूप में, यह सबसे अधिक बार स्पर्शोन्मुख है। मुख्य वर्गीकरण रोग को निम्नलिखित विकल्पों में विभाजित करता है:
- तीव्र एंडोमेट्रैटिस;
- सूक्ष्म;
- दीर्घकालिक;
- पुरानी आवर्तक सूजन का तेज होना।
गर्भाशय में एक तीव्र भड़काऊ प्रक्रिया फोकल या फैलाना हो सकती है, और जीर्ण रूप में एट्रोफिक एंडोमेट्रैटिस, हाइपरट्रॉफिक और सिस्टिक वेरिएंट होते हैं। एंडोमेट्रैटिस के लक्षण और उपचार सटीक प्रकार की विकृति का निर्धारण करने पर निर्भर करते हैं, इसलिए उपस्थित चिकित्सक को प्रत्येक महिला के लिए निदान की पूरी श्रृंखला का प्रदर्शन करना चाहिए।
गर्भाशय की सूजन विकृति के लक्षण
रोग की बाहरी अभिव्यक्तियों की अनुपस्थिति अत्यंत दुर्लभ है, खासकर प्राथमिक संक्रमण के साथ। महिलाओं में एंडोमेट्रैटिस के लक्षण निम्नलिखित लक्षणों से निर्धारित किए जा सकते हैं:
- पेट में दर्द;
- प्रचुर मात्रा में शुद्ध योनि स्राव;
- मासिक धर्म संबंधी विकार।
रोग के किसी भी तीव्र रूप के साथ शरीर का तापमान बढ़ जाता है। सिरदर्द, कमजोरी, ठंड लगना और हृदय गति में वृद्धि सामान्य लक्षण हैं। न्यूनतम अभिव्यक्तियाँ क्रोनिक एंडोमेट्रैटिस की विशेषता हैं। लगभग किसी भी प्रकार की सूजन के साथ, मासिक धर्म परिवर्तन होते हैं, जो निम्नलिखित लक्षणों से प्रकट होते हैं:
- संख्या में वृद्धि खोलनाऔर महत्वपूर्ण दिनों की अवधि;
- अल्प और लघु माहवारी;
- मासिक धर्म की शुरुआत से 2-3 दिन पहले और मासिक धर्म की समाप्ति के 3-5 दिन बाद स्पॉटिंग;
- मासिक धर्म में बार-बार देरी या अनियमित आगमन।
महिलाओं के स्वास्थ्य से संबंधित कोई भी शिकायत और समस्या किसी विशेषज्ञ से संपर्क करने का एक कारण है। यह सलाह दी जाती है कि डॉक्टर की यात्रा में देरी न करें, ताकि पुरानी सूजन की स्थिति पैदा न हो।
निदान के तरीके
मुख्य शोध विधियां जो आपको सटीक निदान करने की अनुमति देती हैं उनमें शामिल हैं:
- अंतर्जात माइक्रोबियल कारकों की पहचान करने के लिए गर्भाशय ग्रीवा नहर से जीवाणु संस्कृति;
- पीसीआर डायग्नोस्टिक्स, जो बहिर्जात संक्रामक एजेंटों की उपस्थिति निर्धारित करने की अनुमति देता है;
- एक ट्रांसवेजिनल जांच के साथ अल्ट्रासाउंड स्कैनिंग;
- हिस्टेरोस्कोपी;
- एंडोमेट्रियम का रूपात्मक मूल्यांकन।
सामान्य नैदानिक परीक्षण एक महिला के शरीर में सूजन की उपस्थिति (ल्यूकोसाइट्स में वृद्धि और रक्त में ईएसआर का त्वरण, योनि स्मीयरों की माइक्रोस्कोपी के दौरान एक केले के संक्रमण का पता लगाने) को निर्धारित करने में मदद करेंगे। अल्ट्रासाउंड के साथ, डॉक्टर निम्नलिखित नैदानिक मानदंडों का मूल्यांकन करेगा:
- एंडोमेट्रियल मोटाई;
- इकोोजेनेसिटी और ऊतक संरचना;
- गर्भाशय गुहा में पैथोलॉजिकल परिवर्तनों की उपस्थिति;
- संवहनी विकार।
अल्ट्रासाउंड परीक्षा एंडोमेट्रैटिस, अंडाशय और गर्भाशय की विकृति की पहचान करने में मदद करेगी। सोनोग्राफिक तकनीक सुरक्षित और प्रभावी है, इसलिए अल्ट्रासाउंड डायग्नोस्टिक्स का उपयोग चिकित्सा के किसी भी स्तर पर किया जा सकता है - निदान से लेकर इलाज के नियंत्रण तक।
चिकित्सा के मूल सिद्धांत
प्राथमिक संक्रमण के दौरान एंडोमेट्रैटिस का इलाज करना सबसे आसान है: जितनी जल्दी जीवाणुरोधी उपचार शुरू किया जाता है, जटिलताओं को रोकने की संभावना उतनी ही अधिक होती है। सूजन के पुराने रूप से छुटकारा पाना, खासकर अगर यह ऑटोइम्यून एंडोमेट्रैटिस है, तो अधिक कठिन है। एंडोमेट्रैटिस के उपचार में निम्नलिखित प्रकार की चिकित्सा शामिल होनी चाहिए:
- 2-3 रोगाणुरोधी दवाओं के उपयोग के साथ जीवाणुरोधी प्रभाव;
- विरोधी भड़काऊ और एनाल्जेसिक चिकित्सा;
- गर्भाशय में रक्त के प्रवाह में सुधार और चयापचय प्रक्रियाओं को बहाल करने के लिए दवाएं;
- हार्मोनल असंतुलन में सुधार और मासिक धर्म चक्र का नियमन;
- भौतिक चिकित्सा;
- प्रभाव के गैर-पारंपरिक तरीके (हिरुडोथेरेपी, हर्बल उपचार);
- चिकित्सीय कीचड़ और स्नान के उपयोग के साथ स्पा उपचार।
डॉक्टर जानता है कि तीव्र लक्षणों की उपस्थिति में गर्भाशय के एंडोमेट्रैटिस का इलाज कैसे किया जाता है: एक व्यापक स्पेक्ट्रम एंटीबायोटिक लेने की जल्द से जल्द शुरुआत सबसे अच्छा उपचार कारक और संक्रमण के प्रसार की इष्टतम रोकथाम होगी। रोग के एक स्पर्शोन्मुख पाठ्यक्रम और बांझपन के उच्च जोखिम के साथ, चिकित्सीय प्रक्रियाओं की पूरी श्रृंखला का उपयोग एक महिला के लिए खतरनाक परिणामों को रोकने में मदद के लिए किया जाना चाहिए।
प्रत्येक महिला के लिए, गर्भवती होने, सहन करने और बच्चे को जन्म देने की इच्छा को ध्यान में रखते हुए, उपचार आहार को व्यक्तिगत रूप से चुना जाता है।
जटिलताओं और परिणाम
उपचार की कमी या अप्रभावी चिकित्सा निम्नलिखित समस्याओं और रोग स्थितियों का मुख्य कारण हो सकता है:
- प्रजनन प्रणाली के ऊपरी हिस्सों में संक्रमण का प्रसार (सल्पिंगाइटिस, ओओफोराइटिस, एडनेक्सिटिस, पैरामीट्राइटिस, पेल्विक पेरिटोनिटिस);
- अंडाशय में सिस्टिक ट्यूमर का गठन;
- महिला रोग (लेयोमायोमा, गर्भाशय पॉलीप, एडेनोमायोसिस);
- गर्भपात (विकास के पहले हफ्तों में भ्रूण की मृत्यु, सहज गर्भपात, समय से पहले जन्म);
- अपरिवर्तनीय बांझपन तक प्रजनन क्षमता में गिरावट।
डॉक्टर की चिकित्सा सिफारिशों का ठीक से और पूर्ण रूप से पालन करके जटिलताओं को रोकना इष्टतम है।
निवारक कार्रवाई
भड़काऊ विकृति को रोकने का सबसे अच्छा तरीका बहिर्जात सूक्ष्मजीवों के साथ संक्रमण के जोखिम को कम करना है, जो कि एकांगी विवाह के कारक और बाधा गर्भनिरोधक के उपयोग द्वारा सुनिश्चित किया जा सकता है। एंडोमेट्रैटिस की रोकथाम डॉक्टर की सलाह का सख्त पालन है:
- योनि और गर्भाशय ग्रीवा के संक्रमण का समय पर और पूर्ण उपचार;
- किसी भी चिकित्सीय नैदानिक ऑपरेशन से पहले रोगाणुरोधी सपोसिटरी का एक कोर्स करना;
- सामान्य और स्थानीय प्रतिरक्षा सुरक्षा का रखरखाव;
- महिला शरीर में सामान्य और फोकल संक्रमणों की प्रभावी चिकित्सा;
- अंतःस्रावी विकृति का उचित उपचार;
- जीवन शैली का सामान्यीकरण (स्वस्थ आहार, बुरी आदतों की अस्वीकृति, स्वच्छता, मध्यम शारीरिक गतिविधि)।
एंडोमेट्रैटिस बांझपन और अप्रिय महिला रोगों के साथ खतरनाक है। भड़काऊ विकृति का शीघ्र पता लगाना और उचित उपचार प्रजनन क्षमता और हार्मोनल विकारों को रोकने का सबसे अच्छा कारक है।