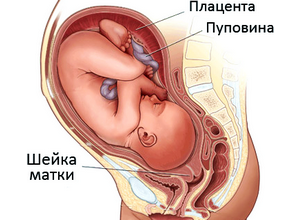
Anatomische und physiologische Merkmale des Gebärmutterhalses. Die Struktur des Gebärmutterhalses
Warum gibt es ungewollte Gesundheitsrisiken für Frauen? Welche Bedeutung hat die Länge Gebärmutterhals beim Tragen eines Fötus?
Der Gebärmutterhals während der Schwangerschaft schützt den zukünftigen Fötus vor einer Infektion mit pathogenen Bakterien, schädlichen Pilzen. Die Breite des Kanals beträgt normalerweise 8 mm, während der Geburt erweitert er sich auf 10 cm, was dem Baby die Geburt erleichtert. Während der Schwangerschaft für frühe Termine Der dicht schließende Pharynx bewahrt den wachsenden Fötus.
Zyklizität gebärfähiger Funktionen
Die Natur hat im weiblichen Körper an den Tagen des Zyklus eine Veränderung des Zustands des Gebärmutterhalses bewirkt. Die Monatsblutung regelt die Vorbereitung auf die Empfängnis und umfasst:
- Eierstockzyklus - Phasen: follikulär, ovulatorisch, luteal;
- Uteruszyklus - Phasen: menstrual, proliferativ, sekretorisch.
Änderungen entsprechen den Funktionen - Entwässerung, Barriere. Der Gebärmutterhals vor der Menstruation ändert seinen Tonus, die Struktur der Epithelschicht der Zellen, den Zustand des äußeren Muttermundes, das Niveau der Schleimproduktion, den Säuregehalt.
Tabelle 1. Zyklische Veränderungen.
Während der Schwangerschaft hört die Menstruation auf, der Zyklus wird unterbrochen. Das Geheimnis der Drüsen schließt die Höhle, der Pharynx schließt sich. Nach sechs Wochen wird das Gewebe weicher, die Schleimhaut verlängert sich. Allmählich sammeln sich die Zellen in einer wässrigen Umgebung an, die ihren Schutz erhöht. Die Durchblutung nimmt zu, in der zweiten Hälfte der Schwangerschaft verändern sich die Kollagenfasern und sorgen für Elastizität des Gewebes.
Hinweis: Wenn eine Frau eine Biopsie durchführen möchte, ist dies 5-8 Tage nach Ende der Menstruation möglich.
Veränderungen nach der Befruchtung
Die befruchtete Eizelle wird fixiert, der Geburtskanal verändert sich. Der äußere Muttermund ist bis zum Ende des dritten Trimesters fest verschlossen. Schleimpfropf blockiert die Gebärmutterhöhle. Dies verhindert das Eindringen der Infektion. Am Ende des dritten Trimesters verlässt der Korken von alleine seinen Standort. Nachdem die Entlassung festgestellt wurde, muss ein Arzt aufgesucht werden, um die Möglichkeit einer Fehlgeburt auszuschließen.
Tabelle 2. Länge des Gebärmutterhalses pro Woche.
Beim Tragen eines Kindes verändert sich die Größe des Gebärmutterhalses je nach Position des Fötus. Unter solchen Bedingungen trägt die Frau das Baby zur erforderlichen Zeit. Veränderungen des Gebärmutterhalses während der Schwangerschaft nach Wochen werden wie folgt ausgedrückt:
- Farbe. Außerhalb der Schwangerschaft ist die Schleimhaut des Genitaltrakts rosa. Während der Schwangerschaft wachsen auf der bläulichen Schleimhaut durch den Blutrausch zusätzliche Blutgefäße.
- Erweichung. Fühlt sich eher wie weiche Lippen an.
- Ort. Während der Empfängnis steigt der Gebärmutterhals, der Kanal öffnet sich und ist bereit, sich mit Spermatozoen und der Befruchtung zu treffen. Die erweichte Schleimhaut sackt dann aufgrund der Wirkung von Progesteron und anderen Hormonen unter das normale Niveau ab. Mit der Entwicklung des Fötus beginnt der Aufstieg.
Diagnose der Pathologie
Probleme im Zusammenhang mit der Geburt eines Kindes werden während der Studie entdeckt. Abnorme Länge des Gebärmutterhalses während der Schwangerschaft. Eine rechtzeitige Diagnose schützt eine Frau vor vorzeitigen Wehen. Zervikometrie zeigt den Zustand des Geburtskanals. Ärzte bewerten die Reife des Gebärmutterhalses in Punkten.
Tabelle 3. Reifeeigenschaften.
Die Größe der Länge des Gebärmutterhalses während der Schwangerschaft nach Wochen, die Konsistenz der Schleimhaut wird durch Summieren der Punkte geschätzt:
- 0-2 - unreifer Gebärmutterhals;
- 3-4 - unzureichend reifer Gebärmutterhals;
- 5-8 - reifer Gebärmutterhals.
Arbeitsbereitschaft
 Der Gebärmutterhals, der sich wochenlang anfühlt, hat eine andere Konsistenz, Glätte und Reifegrad. Mit 37 Wochen ist sie normalerweise in einem unreifen Zustand. Die Reife wird vor der Geburt beobachtet. Die werdende Mutter steht unter gynäkologischer Aufsicht, sie wird notfalls dringend auf einen Kaiserschnitt vorbereitet.
Der Gebärmutterhals, der sich wochenlang anfühlt, hat eine andere Konsistenz, Glätte und Reifegrad. Mit 37 Wochen ist sie normalerweise in einem unreifen Zustand. Die Reife wird vor der Geburt beobachtet. Die werdende Mutter steht unter gynäkologischer Aufsicht, sie wird notfalls dringend auf einen Kaiserschnitt vorbereitet.
Der Indikator für die Länge des Gebärmutterhalses kann normalerweise grenzwertig sein, bei dem Symptome einer möglichen Frühgeburt vorliegen. Der Arzt kann die Länge des Gebärmutterhalses mit einer Vaginalsonde bestimmen.
Ursachen der Pathologie
Eine Schwangerschaft wird oft durch Veränderungen in den Organen der werdenden Mutter erschwert. Gründe für eine fetale Fehlgeburt sind:
- abnorm angeborener verkürzter Hals;
- unzureichende Produktion von Progesteron - eines der wichtigsten weiblichen Hormone, die für die volle Tragfähigkeit, Befruchtung verantwortlich sind;
- eine Folge von Operationen, Abtreibungen, schwierigen Geburten (Narben);
- hormonelles Versagen, das die Gewebestruktur stört;
- stressige Bedingungen;
- Infektionen der Beckenorgane;
- Bindegewebsdysplasie.
Folgen der Pathologie
Die Möglichkeit des Auftretens vorzeitiger Wehen tritt auf, wenn der Gebärmutterhals um weniger als 3 cm verkürzt ist und nach 17 Wochen diagnostiziert wird. Dieser Zustand wird als ICI - isthmisch-zervikale Insuffizienz bezeichnet.
Die Einrichtung eines ICI durch einen Arzt weist auf einen pathologischen Zustand des Gebärmutterhalses hin, der zu einer spontanen Fehlgeburt oder Frühgeburt führt.
Taktik für einen verkürzten Gebärmutterhals
 Bei der Diagnose einer Pathologie verschreibt der Arzt eine Behandlung unter Berücksichtigung der Schwangerschaftsdauer und des Verkürzungsgrades des Organs. Der Komplex des Behandlungsprozesses umfasst:
Bei der Diagnose einer Pathologie verschreibt der Arzt eine Behandlung unter Berücksichtigung der Schwangerschaftsdauer und des Verkürzungsgrades des Organs. Der Komplex des Behandlungsprozesses umfasst:
- konservative Mittel - Progesteron, Tokolytika;
- der Halsrachen wird genäht, die Stiche werden vor der Geburt entfernt;
- Anwendung eines Geburtspessars (Uterusring); es beseitigt Stress, Dehnung;
- Es wird empfohlen, körperliche Aktivität, Sport, Übungen für den Beckenbereich und die Bauchhöhle zu minimieren.
- Ausschluss des Sexuallebens;
- Beruhigungsmittel - Abkochungen, Infusionen von Herzgespann, Baldrian;
- Entspannung;
- wenn Sie von Ihrem Arzt empfohlene krampflösende Mittel einnehmen.
Wenn nach 36-37 Wochen eine Verkürzung auftritt, ist dies ein normales Phänomen, das keiner Korrekturbehandlung bedarf.
Die verkürzte Halslänge wirkt sich auf die Arbeitstätigkeit aus und verursacht Prozesse:
- zuerst öffnet sich der Gebärmutterhals der Wehenfrau um 30-40 mm, die aktive Phase der ersten Wehenphase beginnt;
- weitere Offenlegung ist schneller: bis zu 10 mm in 1-2 Stunden.
Geburtshelfer-Gynäkologen klassifizieren die Arten der Geburt:
- schnell, dauerhaft für Erstgebärende nicht länger als 6 Stunden, für Mehrgebärende - bis zu 4 Stunden;
- schnell - bei nulliparen Frauen nicht mehr als 4 Stunden, bei multiparen Frauen - bis zu 2 Stunden.
sexuelle Aktivität
Sex erfordert größte Weitsicht. Der Gebärmutterhals reagiert während der Schwangerschaft auf äußere Reize. Es wird nicht empfohlen, den Geschlechtsverkehr vollständig auszuschließen. Die Nähe hilft, die Blutversorgung des Gewebes zu aktivieren und emotionale Ruhe zu geben. Ein erreichter Orgasmus fördert einen guten Schlaf, reduziert Stauungen in den Venen.
- gewalttätige Emotionen ausschließen;
- der Eintritt des männlichen Geschlechtsorgans sollte flach sein, um den Hals nicht zu verletzen;
- Verwenden Sie ein Kondom, um das Eindringen pathogener Bakterien zu verhindern.
- Wählen Sie eine Position, die für eine Frau bequem ist.
- Ejakulation in der Vagina ist verboten, um nicht zur vorzeitigen Erweichung der Schleimhaut beizutragen.
Der Prozess der Geburt eines Babys erfordert eine aufmerksame Haltung. Alle Komplikationen, Beschwerden sollten die Frau alarmieren und ein Grund für einen Arztbesuch werden.
Das Screening des ersten Schwangerschaftstrimesters ist vorbei, die Zeit vergeht, der Bauch wächst und neue Sorgen tauchen auf.
Sie haben schon mal etwas von isthmisch-zervikaler Insuffizienz (ICI), Frühgeburt, Ultraschall des Gebärmutterhalses gehört oder gelesen und wissen jetzt nicht, ob Ihnen das droht und ob Sie eine solche Untersuchung brauchen und ggf. wann?
In diesem Artikel werde ich versuchen, über eine solche Pathologie wie ICI, über moderne Diagnosemethoden, die Bildung einer Hochrisikogruppe für Frühgeburten und Behandlungsmethoden zu sprechen.
Als Frühgeburten werden solche bezeichnet, die zwischen der 22. und 37. Schwangerschaftswoche (259 Tage) ab dem ersten Tag der letzten normalen Menstruation mit einem regelmäßigen Menstruationszyklus auftreten, während das Körpergewicht des Fötus zwischen 500 und 2500 g liegt.
Die Häufigkeit von Frühgeburten in der Welt in den letzten Jahren beträgt 5-10% und nimmt trotz des Aufkommens neuer Technologien nicht ab. Und in den entwickelten Ländern nimmt es vor allem durch den Einsatz neuer Reproduktionstechnologien zu.
Etwa 15 % der Schwangeren gehören bereits im Stadium der Anamnese zur Hochrisikogruppe für Frühgeburten. Dies sind Frauen mit einer Vorgeschichte von späten Fehlgeburten oder spontanen Frühgeburten. In der Bevölkerung solcher schwangeren Frauen etwa 3%. Bei diesen Frauen ist das Rezidivrisiko umgekehrt proportional zum Gestationsalter der vorangegangenen Frühgeburt, d.h. Je früher eine Frühgeburt in einer vorangegangenen Schwangerschaft eingetreten ist, desto höher ist das Wiederholungsrisiko. Darüber hinaus umfasst diese Gruppe Frauen mit Gebärmutteranomalien, wie z. B. einer einhornigen Gebärmutter, einem Septum in der Gebärmutterhöhle oder einem Trauma, einer chirurgischen Behandlung des Gebärmutterhalses.
Das Problem ist, dass 85 % der Frühgeburten bei 97 % der Frauen in der Bevölkerung auftreten, die diese erste Schwangerschaft oder frühere Schwangerschaften mit einer Vollgeburt beendet haben. Daher wird jede Strategie zur Verringerung der Zahl der Frühgeburten, die nur auf eine Gruppe von Frauen mit Frühgeburten in der Vorgeschichte abzielt, nur sehr geringe Auswirkungen auf die Gesamtrate der Frühgeburten haben.
Der Gebärmutterhals spielt eine sehr wichtige Rolle bei der Aufrechterhaltung der Schwangerschaft und dem normalen Verlauf der Geburt. Seine Hauptaufgabe besteht darin, als Barriere zu dienen, die verhindert, dass der Fötus aus der Gebärmutterhöhle gedrückt wird. Darüber hinaus scheiden die Drüsen der Endozervix einen speziellen Schleim aus, der bei Ansammlung einen Schleimpfropf bildet - eine zuverlässige biochemische Barriere für Mikroorganismen.
"Reifung des Gebärmutterhalses" ist ein Begriff, der verwendet wird, um die ziemlich komplexen Veränderungen zu beschreiben, die im Gebärmutterhals auftreten, bezogen auf die Eigenschaften der extrazellulären Matrix und die Menge an Kollagen. Das Ergebnis dieser Veränderungen ist die Erweichung des Gebärmutterhalses, seine Verkürzung bis hin zur Glättung und Ausdehnung Zervikalkanal. Alle diese Prozesse sind die Norm bei einer voll ausgetragenen Schwangerschaft und sind für den normalen Verlauf der Geburt notwendig.
Bei einigen schwangeren Frauen tritt die „Reifung des Gebärmutterhalses“ aus verschiedenen Gründen vorzeitig auf. Die Barrierefunktion des Gebärmutterhalses ist stark reduziert, was zu einer Frühgeburt führen kann. Es ist erwähnenswert, dass dieser Prozess keine klinischen Manifestationen hat, nicht von schmerzhaften Empfindungen oder blutigem Ausfluss aus dem Genitaltrakt begleitet wird.
Was ist ein ICN?
Verschiedene Autoren haben eine Reihe von Definitionen für diesen Zustand vorgeschlagen. Die häufigste ist diese: ICI ist eine Insuffizienz des Isthmus und des Gebärmutterhalses, die zu einer Frühgeburt im II. oder III. Schwangerschaftstrimester führt.
oder so : CCI ist eine schmerzlose Erweiterung des Gebärmutterhalses in Abwesenheit
Uteruskontraktionen, die zu einer spontanen Unterbrechung führen
Schwangerschaft.
Aber die Diagnose sollte schließlich schon vor dem Schwangerschaftsabbruch gestellt werden, und ob es dazu kommt, wissen wir nicht. Darüber hinaus werden die meisten schwangeren Frauen, bei denen ein CI diagnostiziert wurde, termingerecht gebären.
ICI ist meiner Meinung nach eine Erkrankung des Gebärmutterhalses, bei der das Risiko einer Frühgeburt bei dieser Schwangeren höher ist als in der Allgemeinbevölkerung.
In der modernen Medizin ist die zuverlässigste Methode zur Beurteilung des Gebärmutterhalses transvaginaler Ultraschall mit Zervikometrie - Messung der Länge des geschlossenen Teils des Gebärmutterhalses.
Wem wird wie oft ein Ultraschall des Gebärmutterhalses gezeigt?
Hier sind die Empfehlungen von https://www.fetalmedicine.org/ The Fetal Medicine Foundation:
Gehört eine Schwangere zu den 15 % mit einem hohen Frühgeburtsrisiko, wird diesen Frauen von der 14. bis zur 24. Schwangerschaftswoche alle 2 Wochen ein Ultraschall des Gebärmutterhalses gezeigt.
Für alle anderen Schwangeren wird ein einmaliger Ultraschall des Gebärmutterhalses für einen Zeitraum von 20-24 Schwangerschaftswochen empfohlen.
Zervikometrie-Technik
Die Frau entleert ihre Blase und legt sich mit gebeugten Knien auf den Rücken (Steinschnittlage).
Der Ultraschallkopf wird vorsichtig in Richtung des vorderen Fornix in die Vagina eingeführt, um keinen übermäßigen Druck auf den Gebärmutterhals auszuüben, der die Länge künstlich verlängern kann.
Erhalten Sie eine sagittale Ansicht des Gebärmutterhalses. Die Schleimhaut des Endozervix (die im Vergleich zum Gebärmutterhals echogen sein kann oder nicht) bietet einen guten Anhaltspunkt für die wahre Position des inneren Muttermunds und hilft, eine Verwechslung mit dem unteren Uterussegment zu vermeiden.
Der geschlossene Teil des Gebärmutterhalses wird vom äußeren Muttermund bis zur V-förmigen Kerbe des inneren Muttermundes gemessen.
Der Gebärmutterhals ist oft gekrümmt und in diesen Fällen ist die Länge des Gebärmutterhalses, betrachtet als gerade Linie zwischen dem inneren und äußeren Muttermund, zwangsläufig kürzer als die Messung entlang des Gebärmutterhalskanals. Aus klinischer Sicht ist die Messmethode nicht wichtig, denn wenn der Muttermund kurz ist, ist er immer gerade.
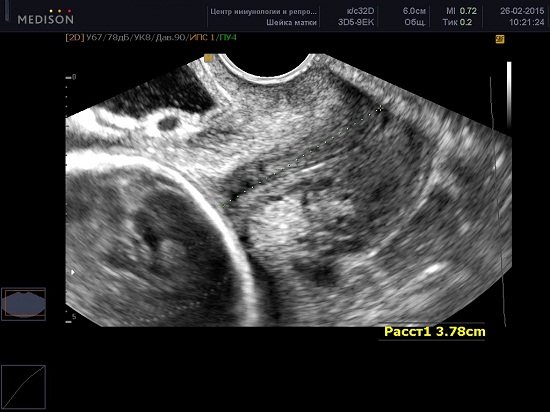
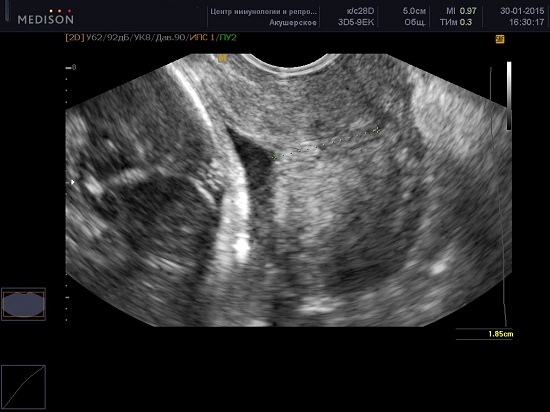
Jede Studie sollte innerhalb von 2-3 Minuten abgeschlossen sein. In etwa 1 % der Fälle kann sich die Länge des Gebärmutterhalses abhängig von den Kontraktionen der Gebärmutter verändern. In solchen Fällen sollten die niedrigsten Werte aufgezeichnet werden. Darüber hinaus kann die Länge des Gebärmutterhalses im II. Trimester in Abhängigkeit von der Position des Fötus variieren - näher am Boden der Gebärmutter oder im unteren Segment in einer Querposition.
Sie können den Gebärmutterhals und transabdominal (durch den Bauch) auswerten, aber dies ist eine visuelle Beurteilung, keine Zervikometrie. Die Länge der Zervix mit transabdominalem und transvaginalem Zugang unterscheidet sich signifikant um mehr als 0,5 cm, sowohl nach oben als auch nach unten.
Interpretation von Forschungsergebnissen
Wenn die Länge des Gebärmutterhalses mehr als 30 mm beträgt, beträgt das Risiko einer Frühgeburt weniger als 1% und übersteigt nicht die allgemeine Bevölkerung. Ein Krankenhausaufenthalt ist für solche Frauen nicht angezeigt, auch wenn subjektive klinische Daten vorliegen: Schmerzen in der Gebärmutter und geringfügige Veränderungen des Gebärmutterhalses, reichlicher Vaginalausfluss.
- Bei Feststellung einer Zervixverkürzung von weniger als 15 mm bei einer Einlingsschwangerschaft oder 25 mm bei einer Mehrlingsschwangerschaft sind eine dringende stationäre Aufnahme und die weitere Betreuung der Schwangerschaft in einem Krankenhaus mit der Möglichkeit einer intensivmedizinischen Versorgung des Neugeborenen angezeigt. Die Wahrscheinlichkeit einer Geburt innerhalb von 7 Tagen beträgt in diesem Fall 30 % und die Wahrscheinlichkeit einer Frühgeburt vor der 32. Schwangerschaftswoche 50 %.
- Die Verkürzung des Gebärmutterhalses auf 30-25 mm bei einer Einlingsschwangerschaft ist eine Indikation für die Konsultation eines Geburtshelfers und Gynäkologen und eine wöchentliche Ultraschallkontrolle.
- Beträgt die Länge des Gebärmutterhalses weniger als 25 mm, wird der Schluss gezogen: „ECHO-Zeichen von CI“ im 2. Trimenon, oder: „Angesichts der Länge des geschlossenen Teils des Gebärmutterhalses besteht das Risiko einer Frühgeburt hoch ist“ im 3. Trimenon, und es wird empfohlen, einen Frauenarzt für Geburtshilfe zu konsultieren, um zu entscheiden, ob mikronisiertes Progesteron verschrieben, eine Zervixcerclage durchgeführt oder ein Geburtspessar eingesetzt werden soll.
Ein paar Worte zur Öffnung und Form des inneren Muttermundes. Wenn Sie einen Ultraschall des Gebärmutterhalses durchführen, können Sie verschiedene Formen des inneren Muttermundes finden: T, U, V, Y - bildlich, außerdem ändert es sich bei derselben Frau während der Schwangerschaft.
Bei ICI kommt es neben der Verkürzung und Erweichung des Gebärmutterhalses zu einer Erweiterung, d.h. Erweiterung des Zervikalkanals, Öffnung und Formänderung des inneren Pharynx ist ein Prozess.
Eine große multizentrische Studie des FMF zeigte, dass die Form des inneren Muttermundes ohne Verkürzung des Muttermundes die statistische Wahrscheinlichkeit einer Frühgeburt nicht erhöht.
Behandlungsmethoden
Die Wirksamkeit von zwei Methoden zur Vorbeugung von Frühgeburten ist nachgewiesen:
- Eine Zervixcerclage (Vernähen des Gebärmutterhalses) reduziert das Risiko einer Entbindung vor der 34. Woche bei Frauen mit Frühgeburten in der Vorgeschichte um etwa 25 %. Bei der Behandlung von Patientinnen mit vorangegangenen Frühgeburten gibt es zwei Ansätze. Die erste besteht darin, alle diese Frauen kurz nach 11-13 Wochen zu cerclagen. Die zweite besteht darin, die Länge des Gebärmutterhalses alle zwei Wochen von der 14. bis zur 24. Woche zu messen und nur zu nähen, wenn die Länge des Gebärmutterhalses weniger als 25 mm beträgt. Die Gesamtfrühgeburtenrate ist bei beiden Ansätzen ähnlich, aber der zweite Ansatz wird bevorzugt, da er die Notwendigkeit einer Cerclage um etwa 50 % reduziert.
Randomisierte Studien haben gezeigt, dass bei einer Mehrlingsschwangerschaft bei einer Verkürzung des Halses auf 25 mm eine Cerclage das Risiko einer Frühgeburt verdoppelt.
- Die Verordnung von Progesteron von 20 bis 34 Wochen reduziert das Risiko einer Entbindung vor 34 Wochen um etwa 25 % bei Frauen mit einer Vorgeschichte von Frühgeburten und um 45 % bei Frauen mit einer unkomplizierten Anamnese, aber einer Verkürzung des Muttermundes bis zu 15 mm erkannt. Kürzlich wurde eine Studie abgeschlossen, die zeigte, dass das einzige Progesteron, das für einen kurzen Gebärmutterhals verwendet werden kann, mikronisiertes vaginales Progesteron in einer Dosis von 200 mg pro Tag ist.
- Derzeit laufen multizentrische Studien zur Wirksamkeit der Anwendung eines Vaginalzäpfchens. Ein Pessar aus flexiblem Silikon dient dazu, den Muttermund zu stützen und seine Richtung zum Kreuzbein hin zu ändern. Dadurch wird die Belastung des Gebärmutterhalses durch Druckabbau reduziert. Fruchtblase. Lesen Sie mehr über das Geburtspessar sowie die Ergebnisse der jüngsten Forschung auf diesem Gebiet.
Nach dem Nähen des Gebärmutterhalses oder bei installiertem Geburtspessar ist Ultraschall des Gebärmutterhalses unpraktisch.
Bei Hohlorganen oder Organen mit einem Kanal mit Einlass- und Auslasslöchern ist es aufgrund verschiedener Gründe, die zu strukturellen Veränderungen ihrer Wände oder mechanischer Kompression von außen führen, möglich, den Durchmesser des Kanals oder seiner Löcher zu verringern (verengen). . Dies sind Stenosen und Strikturen des Gebärmutterhalses, in denen ein Kanal seine Höhle mit der Vagina verbindet. Der innere Pharynx (Loch) mündet in die Gebärmutterhöhle, der äußere in die Vagina.
Stenose und Striktur sind im Wesentlichen äquivalente Konzepte. Wenn der Begriff zervikale Stenose jedoch in der Praxis eine pathologische Verengung jeglicher Ursache in einem der Abschnitte des Gebärmutterhalskanals ist, begleitet von einer vollständigen oder teilweisen Verletzung seiner Durchgängigkeit, dann bedeutet der Begriff "Striktur", was auch Verengung bedeutet mit eingeschränkter Durchgängigkeit, wird in der Regel zur Verengung der organischen Natur infolge von Narbenprozessen verwendet.
Ursachen der zervikalen Stenose
Je nach Ursache kann die Verengung angeboren oder erworben sein, sowie wahr, was durch Veränderungen direkt in den Wänden des Organs selbst entsteht, und falsch, aufgrund seiner Verformung oder Kompression von außen durch einen Tumor -ähnliche Bildung oder ein anderer pathologischer Prozess.
Die Hauptgründe sind:
- Chronische (selten akute) Endozervizitis, die ein entzündlicher Prozess der Schleimhaut ist. In 70% tritt es bei Frauen im gebärfähigen Alter auf, viel seltener in der Perimenopause. Am häufigsten wird eine Entzündung durch Chlamydien-, Mykoplasmen-, Virus-, Mischinfektion verursacht, seltener durch Trichomonaden, Staphylokokken und Streptokokken. Chronische Entzündungsprozesse tragen zur Bildung von Stenosen sowohl im Bereich des inneren (häufiger) als auch des äußeren Muttermundes des Gebärmutterhalskanals und entlang seiner Länge bei.
- Traumatische Verletzungen (Rupturen) während der Geburt.
- Grobes Sondieren, wiederholte medizinisch instrumentelle Abtreibungen und.
- Narbenveränderungen nach "Verätzung" der Erosion mittels Diathermokoagulation, Radiowellenkoagulation, Kryodestruktion, Laserverdampfung, Argonplasmaablation, Schleifenelektroexzision, Einsatz von Chemikalien (Solkovagin) sowie Narbenveränderungen nach Konisation, die ein Verfahren zur Exzision eines krankhaft veränderten Bereichs der Schleimhaut im Bereich des äußeren Pharynx. Diese Manipulationen schaffen Bedingungen, unter denen sich häufiger eine Stenose des äußeren Muttermundes bildet.
- Chirurgische Eingriffe bei neoplastischen Prozessen, zervikal-vaginalen Fisteln, plastische Chirurgie bei alten Rissen und Deformitäten des vaginalen Teils des Gebärmutterhalses.
- Tumorartige Formationen (zystische Formationen, Polypen, Myome und Fibromyome) im Bereich der unteren Teile des Uteruskörpers, die den inneren Pharynx zusammendrücken.
- Bösartige Tumore.
- Strahlentherapie.
- Die Periode der Menopause, während und nach der dystrophische Gewebeveränderungen allmählich zunehmen Fortpflanzungsorgane aufgrund einer Abnahme des Gehalts an weiblichen Sexualhormonen (Östrogen). Infolgedessen ändert sich ihre Struktur, die Durchblutung verschlechtert sich, die Wände werden starr, die inneren Geschlechtsorgane nehmen an Volumen ab und auch die Länge und Breite des Gebärmutterhalskanals nehmen ab. Eine zervikale Stenose in den Wechseljahren kann sich allmählich zu einer Atresie (vollständige Fusion) des Zervikalkanals entwickeln.
Klinische Manifestationen
Ein pathologischer Zustand, insbesondere wenn er leicht ausgeprägt ist, kann asymptomatisch sein und zufällig während einer gynäkologischen Untersuchung auf Schwangerschaft, entzündliche Prozesse, Unfruchtbarkeit usw. entdeckt werden.
Die häufigsten unspezifischen Symptome einer zervikalen Stenose sind:
- Mangel an Blutabfluss während der Menstruationszyklen (Amenorrhoe) oder deren geringes Volumen;
- pathologischer Ausfluss in der Zwischenmenstruation;
- Kontakt blutige Probleme, manchmal mit unangenehmem Geruch;
- Schmerzen der Menstruation (oder Algomenorrhoe), die sich durch Schmerzen im Unterbauch manifestieren, normalerweise krampfartig, in Kombination mit einer Bestrahlung von Schmerzen in der Leisten- und Lumbosakralregion, allgemeinem Unwohlsein usw. während der Tage des Menstruationszyklus;
- Unbehagen oder Schmerzen beim Geschlechtsverkehr;
- isthmisch-zervikale Insuffizienz;
- schwieriges Öffnen des Gebärmutterhalses während der Geburt, Diskordanz der Arbeitstätigkeit oder ihrer Schwäche;
- Bildung (Eversion der Schleimhaut);
- Unfruchtbarkeit.
Die Ansammlung von Blut in der Gebärmutterhöhle (Hämatometer) aufgrund des Fehlens oder der Schwierigkeit des Abflusses kann zu Pyometra (Eiterung des Uterusinhalts), Rückfluss von Blut in die Eileiter (Hämatosalpinx) mit anschließender Eiterung (Pyosalpinx) und führen in die Beckenhöhle mit der Gefahr der Entwicklung. Während der Menopause und in Abwesenheit von Blutungen können die Symptome vollständig fehlen.
Diagnose und Behandlung der zervikalen Stenose
Die Diagnose der Pathologie wird auf der Grundlage der oben genannten Symptome durchgeführt, manuelle gynäkologische Untersuchung (Zunahme des Volumens des Organs, Schwierigkeiten beim Einführen der Uterussonde, pathologischer Ausfluss aus dem äußeren Pharynx), Ultraschall, Magnetresonanztomographie, . Die korrekte Diagnose kann mit einer Forschungsmethode, z. B. Sondieren oder Ultraschall, oder mehreren Methoden gestellt werden, mit denen Sie nicht nur das Vorhandensein einer Stenose, sondern auch ihre Ursache genau diagnostizieren können.
Behandlungsmethoden können sein:
- konservativ;
- chirurgisch.
Die konservative Behandlung erfolgt durch Bougierung des Zervikalkanals. Der Sinn des Verfahrens besteht darin, Metalldehner mit unterschiedlichen Durchmessern einzuführen, beginnend mit dem kleinsten. Sie wird über mehrere Wochen täglich oder mehrmals wöchentlich durchgeführt. Während der Periode kann eine Therapie mit kombinierten Hormonarzneimitteln in Kombination mit Antispasmodika und Bougierung wirksam sein.
Die chirurgische Behandlung besteht in der Rekanalisation (Kanalwiederherstellung) mittels Laser- oder Radiowellenmethode, der hysteroskopischen Entfernung von tumorähnlichen Formationen, der plastischen Chirurgie usw.
Die Wahl der Behandlungsmethode hängt ganz von der Ursache des pathologischen Zustands ab.
Und ein neuer Marker HE-4
Bestellen Sie eine Analyse, indem Sie neben der ausgewählten Analyse auf den Warenkorb-Button klicken.
Vorteile:
- 10% Rabatt auf alle Tests!
- ohne Anmeldung an der Rezeption!
- Gehen Sie direkt in den Behandlungsraum!
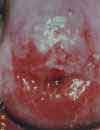
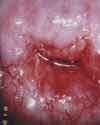
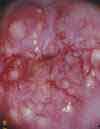
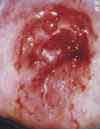
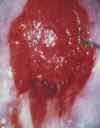
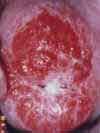
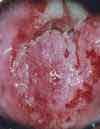
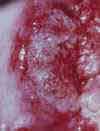
Das Aussehen des Gebärmutterhalses unter normalen und pathologischen Bedingungen
gemäß den Materialien der Internationalen Organisation zur Bekämpfung von Erkrankungen des Gebärmutterhalses (INCGC)
Teil 1
Die Untersuchung des Gebärmutterhalses ist ein obligatorischer Schritt bei der gynäkologischen Untersuchung.Gebärmutterhals(Gebährmutterhals- 20) repräsentiert das untere Segment der Gebärmutter. Die Wand des Gebärmutterhalses (20) ist eine Fortsetzung der Wand des Uteruskörpers. Der Ort, an dem der Körper der Gebärmutter in den Gebärmutterhals übergeht, wird genannt Isthmus. Während die Wand der Gebärmutter hauptsächlich aus glatter Muskulatur besteht, besteht die Wand des Gebärmutterhalses hauptsächlich aus Bindegewebe mit einem hohen Anteil an Kollagenfasern und einem geringeren Anteil an elastischen Fasern und glatten Muskelzellen.
Der untere Teil des Gebärmutterhalses ragt in die Vaginalhöhle und wird daher genannt vaginaler Teil Gebärmutterhals und der obere Teil, der über der Vagina liegt, heißt supravaginaler Teil Gebärmutterhals. Bei einer gynäkologischen Untersuchung steht es zur Untersuchung zur Verfügung vaginaler Teil des Gebärmutterhalses. Auf dem vaginalen Teil ist der Gebärmutterhals sichtbar äußerer Pharynx- 15, 18) - eine Öffnung, die von der Vagina zum Gebärmutterhalskanal führt ( Gebärmutterhalskanal - 19, canalis cervicis uteri) und weiter in die Gebärmutterhöhle (13). Der Gebärmutterhalskanal mündet in die Gebärmutterhöhle internes Betriebssystem.
Abb.1: 1 - die Mündung des Eileiters; 2, 5, 6 - Eileiter; 8, 9, 10 - Eierstock; 13 - Gebärmutterhöhle; 12, 14 - Blutgefäße; 11 - rundes Band der Gebärmutter; 16, 17 - Vaginalwand; 18 - äußerer Pharynx des Gebärmutterhalses; 15 - der vaginale Teil des Gebärmutterhalses; 19 - Gebärmutterhalskanal; 20 - Gebärmutterhals.
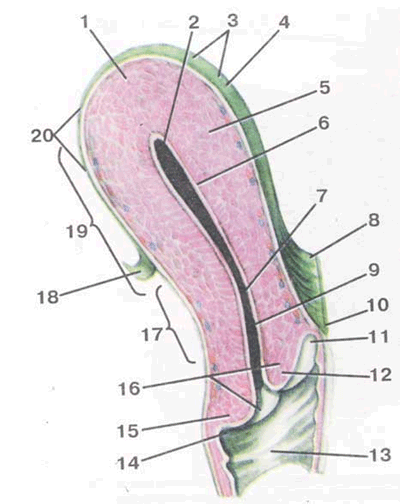
Abb. 2: 1 - Uterus (Unterseite der Gebärmutter); 2, 6 - Gebärmutterhöhle; 3, 4 - Vorderfläche der Gebärmutter; 7 - Isthmus der Gebärmutter; 9 - Gebärmutterhalskanal; 11 - vorderes Fornix der Vagina; 12 - vordere Lippe des Gebärmutterhalses; 13 - Scheide; 14 - hinterer Fornix der Vagina; 15 - hintere Lippe des Gebärmutterhalses; 16 - äußerer Pharynx.
Die Schleimhaut des Zervikalkanals besteht aus einem Epithel und einer unter dem Epithel befindlichen Bindegewebsplatte ( lamina propria), das faseriges Bindegewebe ist. Die Schleimhaut des Zervikalkanals bildet Falten (18, Abb. 1). Neben den Falten im Zervikalkanal gibt es zahlreiche verzweigte röhrenförmige Drüsen. Sowohl das Epithel der Schleimhaut des Kanals als auch das Epithel der Drüsen bestehen aus hohen zylindrischen Zellen, die Schleim absondern. Eine solche Epithel genannt zylindrisch. Unter dem Einfluss von hormonellen Veränderungen, die während des Menstruationszyklus im Körper einer Frau auftreten, treten auch zyklische Veränderungen in den Epithelzellen des Gebärmutterhalskanals auf. Während des Eisprungs nimmt die Schleimsekretion durch die Drüsen des Gebärmutterhalskanals zu und ihre qualitativen Eigenschaften ändern sich. Manchmal können die Drüsen des Gebärmutterhalses verstopfen und es bilden sich Zysten ( Naboths Follikel oder Drüsenzysten).
Der vaginale Teil des Gebärmutterhalses ist bedeckt mehrschichtiges Plattenepithel. Die gleiche Art von Epithel kleidet die Wände der Vagina aus. Der Ort des Übergangs des zylindrischen Epithels des Gebärmutterhalskanals in das geschichtete Plattenepithel der Oberfläche des Gebärmutterhalses wird genannt Übergangszone. Manchmal kann sich die Übergangszone zwischen den beiden Epitheltypen verschieben, und gleichzeitig bedeckt das Säulenepithel des Gebärmutterhalskanals einen kleinen Bereich des vaginalen Teils des Gebärmutterhalses. Man spricht in solchen Fällen von sogenannten Pseudoerosionen (geschichtetes Plattenepithel, das normalerweise den vaginalen Teil des Gebärmutterhalses bedeckt, hat eine rosa-graue Farbe, und das zylindrische Epithel des Zervikalkanals ist rot; daher der Begriff Erosion oder Pseudoerosion).
Ärztliche Untersuchung
Der Zweck einer visuellen Untersuchung des Gebärmutterhalses besteht darin, Patienten mit Veränderungen im Aussehen des Gebärmutterhalses und Erosion zu identifizieren und Frauen auszuwählen, die eine eingehendere Untersuchung und angemessene Behandlung benötigen. Ein wichtiger Punkt ist die rechtzeitige Erkennung von Frauen mit präonkologischen Veränderungen am Gebärmutterhals im Frühstadium. Bei der Durchführung einer Früherkennungsuntersuchung kann zusätzlich zur ärztlichen Untersuchung eine Kolposkopie und ein Pap-Abstrich empfohlen werden.
Die Untersuchung des Gebärmutterhalses wird auf einem gynäkologischen Stuhl in der Position des Patienten für eine gynäkologische Untersuchung durchgeführt. Nach Untersuchung der äußeren Genitalien wird ein Spekulum in die Scheide eingeführt und der Gebärmutterhals freigelegt. Überschüssiger Schleim und Weiß werden mit einem Wattestäbchen aus dem Gebärmutterhals entfernt. Die Inspektion des Gebärmutterhalses wird normalerweise nicht während der Menstruation und während der Behandlung mit topischen vaginalen Formen von Medikamenten durchgeführt.
Untersuchungsergebnisse:
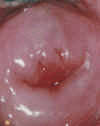
Einige mögliche Optionen für Verstöße, die bei einer ärztlichen Untersuchung festgestellt werden:
|
Zusätzlich zu den aufgeführten Verstößen kann bei einer ärztlichen Untersuchung ein gutartiger Tumor des Gebärmutterhalses (Papillom) festgestellt werden; zervikale Hypertrophie; Verformung des Gebärmutterhalses; Rötung (Hyperämie des Gebärmutterhalses); einfache Erosion (blutet nicht bei Berührung); Vorfall der Gebärmutter; abnorme Zervixsekretion (übel riechend, schmutzig/grünlich in der Farbe oder weißer, käsiger, blutiger Ausfluss).
|
Neben einer einfachen Untersuchung des Gebärmutterhalses wird zur zusätzlichen Information in einigen Fällen eine Untersuchung nach der Behandlung des Gebärmutterhalses mit einer 3-5% igen Essigsäurelösung durchgeführt.
Themen der Vorlesung:
Definition des Begriffs der Vorboten der Geburt.
Ursachen für den Beginn der Geburt, das Konzept der "dominanten Geburt".
Bestimmung des Reifegrades des Gebärmutterhalses.
I. Stadium der Geburt, ihr Verlauf.
Management der 1. Phase der Wehen.
Schmerzlinderung bei der Geburt.
Methoden zur Beurteilung des pränatalen Zustands
Geben Sie eine Definition des Begriffs „dominante Geburt“ an.
Gründe für die Geburt.
Vorboten des Beginns der Geburt. Vorlaufzeit.
Bestimmung des "Reifegrades" des Gebärmutterhalses.
Biomechanismus der Wehen bei vorderer und hinterer Okziputdarstellung.
Management der zweiten Phase der Wehen.
Bewertung der Zervixdilatationsrate während der Geburt.
Bewertung der Lage von Frauen in der Arbeit.
Leistungen bei der Geburt mit Kopfdarstellung.
Der Ablauf der Regelnachfolgezeit
Management des III. Geburtsstadiums und der frühen Zeit nach der Geburt
Zeichen der Trennung der Plazenta
Methoden zur Isolierung der Plazenta.
Definitionen der Unversehrtheit der Plazenta
Blutverlust während der Geburt:
a) physiologisch
b) Grenze
c) pathologisch
Methoden zur Beurteilung des Blutverlustes bei der Geburt
Vorbeugung von Blutungen im dritten Geburtsstadium und in der frühen Zeit nach der Geburt
Bestimmung der Integrität von Damm, Vagina, Gebärmutterhals
Das Konzept der "Mehrlingsschwangerschaft", die Ursachen und Diagnose von Mehrlingsschwangerschaften.
Der Verlauf und das Management der Geburt bei Mehrlingsschwangerschaften.
Vorboten der Geburt.
Die Vorbereitungszeit für die Geburt beginnt mit der 38. bis 39. Schwangerschaftswoche. Für Vorboten der Geburt ist ein Komplex klinischer Manifestationen charakteristisch:
2-3 Wochen vor Lieferung der Boden der Gebärmutter fällt um 4-5 cm ab unterhalb des Xiphoid-Prozesses. Schwangere Notizen leichteres Atmen . Bei Nullipara mit 38 SSW, bei Multipara mit Einsetzen der Wehen der Kopf wird gegen den Eingang zum kleinen Becken gedrückt .
2-3 Tage vor Lieferung 1-2 kg Gewichtsverlust , die mit einer erhöhten Ausscheidung von Flüssigkeit aus dem Körper verbunden ist. Bei vielen Frauen es gibt nagende schmerzen im Kreuz- und Unterbauchbereich durch erhöhte Erregbarkeit der Uterusmuskulatur. Es gibt eine Ablösung des unteren Teils der fötalen Blase von den Wänden der Gebärmutter.
los Reifung des Gebärmutterhalses. Der Hals befindet sich entlang der Drahtachse des Beckens, verkürzt auf 1-2 cm, erweicht. Der Zervikalkanal passiert einen Finger, der innere Pharynx geht glatt in das untere Segment der Gebärmutter über, die sekretorische Funktion der Schleimhaut des Zervikalkanals nimmt zu, Schleimstecker wird herausgedrückt, was sich durch die Freisetzung von Schleim aus der Vagina manifestiert, manchmal mit einer Beimischung von Blut.
Beginn der Wehen
Zu den objektiven klinischen Anzeichen für den Beginn der Wehen gehören das Auftreten regelmäßiger Kontraktionen im Abstand von mindestens 10 bis 15 Minuten, das Glätten und Öffnen des Gebärmutterhalses; Schleimausfluss.
Ursachen der Geburt
Die Ursachen der Geburt sind immer noch Gegenstand der Forschung von in- und ausländischen Wissenschaftlern.
Sie werden in Verbindung mit den anatomischen und funktionellen Merkmalen der Geschlechtsorgane, den Mechanismen der kontraktilen Aktivität des Uterus und den Informationen, die der Fötus an die Mutter übermittelt, betrachtet. Die Integration von morphologischen, hormonellen, biochemischen, biophysikalischen Bedingungen, die den Beginn der Wehen bestimmen, basiert auf einem unbedingten Reflex. Die Art und Schwere der Reflexreaktionen hängen weitgehend von der Auswirkung auf die sympathischen (adrenergen) und parasympathischen (cholinergen) Abteilungen ab. nervöses System humorale und hormonelle Faktoren.
Dominante Schwangerschaft- Ab dem Moment der Schwangerschaft im Körper der Mutter werden adaptive Schutzmechanismen gebildet, die die Erhaltung des sich entwickelnden Fötus gewährleisten. Im Zentralnervensystem wird unter dem Einfluss von Impulsen aus dem fötalen Ei die Schwangerschaftsdominante gebildet. 10-12 Tage vor der Geburt kommt es allmählich zur Bildung der Geburtsdominante.
Generisch dominant- der Funktionszustand des Zentralnervensystems, das die höheren Nervenzentren der Regulation und der ausführenden Organe zu einem einzigen dynamischen System zusammenfasst, das für den rechtzeitigen Beginn und den normalen Verlauf des Geburtsakts erforderlich ist.
Die Entstehung und Entwicklung der Wehentätigkeit ist auf komplexe physiologische Multi-Link-Reflex- und neurohumorale Prozesse zurückzuführen.
Der Prozess umfasst die Großhirnrinde, den Hypothalamus und Strukturen des limbischen Komplexes. Eine wichtige Rolle bei der Entwicklung der Arbeitstätigkeit spielt das Allmähliche eine Abnahme der Erregbarkeit der Großhirnrinde und eine Zunahme der Erregbarkeit des Rückenmarks . Die Geburtseinleitung ist mit einem Blutanstieg verbunden Östrogen . Während der Schwangerschaft wird die spontane Aktivität der Gebärmutter durch Progesteron gehemmt. Eine Abnahme seiner Produktion vor der Geburt und ein Anstieg des Östrogenspiegels in den letzten zwei Wochen führen zur Aktivierung der kontraktilen Aktivität des Myometriums. Östrogene regen die Bildung an Prostaglandine - Sie spielen die Hauptrolle bei der Induktion der Erwerbstätigkeit. Die Sekretion ist mit der Wirkung von Prostaglandinen verbunden Oxytocin (Hemmung der Produktion von Oxytocinase), eine Abnahme des Progesteronspiegels, die Bildung von Rezeptoren auf den Membranen von Myometriumzellen für Oxytocin, Acetylcholin, Serotonin und alpha-adrenerge Rezeptoren. Die Entwicklung der Wehen ist auch mit dem Anstieg des Blutes des Fötus verbunden Cortisol , was zu einer Erhöhung des Gehalts an Östrogenen und Prostaglandinen führt. Am Ende der Schwangerschaft kommt es zu einer Zunahme degenerativer Prozesse in der reifen Plazenta, zur Ansammlung fötaler Stoffwechselprodukte und zu einer Zunahme der Intensität enzymatischer Reaktionen. Veränderungen in der Immunantwort der Mutter auf einen reifen Fötus . Veränderungen in der Immunbeziehung zwischen dem Körper der Mutter und dem Fötus führen zu seiner Geburt als Allotransplantat-Abstoßung.
Physiologische Geburt
Bestimmung des Reifegrades des Gebärmutterhalses.
Die Bereitschaft zur Geburt wird durch die "Reife" des Gebärmutterhalses belegt. Ihr Zustand lässt sich leicht durch eine vaginale Untersuchung feststellen.
Die Methode basiert auf der Tatsache, dass sich das Gewebe des Gebärmutterhalses während der Schwangerschaft erheblich verändert. Muskelgewebe wird teilweise durch Bindegewebe ersetzt, dessen Kollagenfasern hydrophil sind und in Kollagenfibrillen gespalten werden können. Die Hydrophilie des Gewebes nimmt zu, was zu einer Lockerung, Verkürzung des Halses und einem Aufklaffen des Lumens des Gebärmutterhalskanals führt. Der Prozess beginnt mit dem Bereich des äußeren Pharynx. Die Region des inneren Muttermundes reift zuletzt.
Um den Reifegrad des Gebärmutterhalses zu beurteilen, werden verschiedene Skalen verwendet. Einer der häufigsten ist der E.H. Bischof. Der Reifegrad wird in Punkten wiedergegeben.
Anmerkung: 0-2 Punkte - der Hals ist "unreif"
3-4 Punkte - der Hals ist "nicht reif genug"
5-8 Punkte - Hals "reif"
Der Verlauf der 1. Wehenphase.
Es gibt drei Perioden der Geburt: 1. - Offenlegungszeitraum Gebärmutterhals, II - Zeit des Exils Fötus aus der Gebärmutter III-rd - nachfolgende Periode , bei der eine Trennung von den Wänden der Gebärmutter und die Abgabe der Nachgeburt nach außen erfolgt.
Der Verlauf der 1. Wehenphase.
Die Öffnungszeit des Gebärmutterhalses bei Nullipara dauert 8-10 Stunden, bei Multipara 6-7 Stunden. Anzeichen für den Beginn der ersten Wehenphase sind regelmäßige Wehen, die zu einer Verkürzung, Glättung und Öffnung des Muttermundes führen. Die erste Periode endet mit der vollständigen Offenlegung des Gebärmutterhalses (10-12 cm).
Die Regelmäßigkeit der Kontraktionen (nach 10-15 Minuten) in Kombination mit strukturellen und morphologischen Veränderungen des Gebärmutterhalses weist auf den Beginn der ersten Wehenphase hin. Es gibt drei Phasen der ersten Phase der Geburt:
Phase I - latent , beginnt mit dem Auftreten regelmäßiger Kontraktionen und dauert an vor der Öffnung des Muttermundes um 4 cm . Die Dauer der ersten Phase bei Erstgebärenden beträgt 6,5 Stunden, bei Mehrgebärenden 5 Stunden. Die Öffnungsrate des Pharynx beträgt 0,35 cm/Stunde.
Phase II - aktiv , dauert 1,5-3 Stunden. Während dieser Zeit dort Erweiterung des Gebärmutterhalses von 4 auf 8 cm . Die Öffnungsrate beträgt 1,5–2 cm/Stunde bei Nullipara und 2–2,5 cm/Stunde bei Multipar.
Phase III - Verzögerung , dauert 1-2 Stunden, beginnt mit 8 cm zervikaler Dilatation und endet mit voller Dilatation Gebärmutter Die Öffnungsgeschwindigkeit in dieser Phase ist langsam (1–1,5 cm/Stunde). Die Erhöhung des intrauterinen Drucks während der Wehen fördert das Vordringen des präsentierenden Teils durch den Geburtskanal. Die Vorschubgeschwindigkeit des Kopfes beim Öffnen des Gebärmutterhalses bei Primiparas beträgt 1 cm / h und bei Multiparas - 2 cm / h.
Myometrium besteht aus zwei Schichten. äußere Schicht vorgestellt längs lokalisierte Fasern, ausgeprägter im Fundus und Körper der Gebärmutter und verdünnt im distalen Gebärmutterhals. Innere, kreisförmige Schicht Muskelfasern werden im Gebärmutterhals und im unteren Segment der Gebärmutter besser ausgedrückt. Es wird angenommen, dass die Hauptquelle der Entwicklung der Arbeitstätigkeit ist Schrittmacher sind die Zellen der Gebärmutterwand, die sich im Bereich der Tubenwinkel befinden. Die Kontraktionswelle breitet sich von oben nach unten aus dreifaches Gefälle am Körper und unteren Segment. In diesem Fall treten koordinierte Kontraktionen der äußeren und inneren Schichten des Myometriums auf. Bei einer Kontraktion der Muskelwand der Gebärmutter kommt es zu Kontraktionen jeder Muskelfaser und jeder Muskelschicht (Prozesse Kontraktionen ) und Verschiebung von Muskelschichten zueinander (Prozesse Rückzüge ). Die Stärke und Dauer der Kontraktion ist im Fundus der Gebärmutter ausgeprägter - was als angegeben ist unten dominant (erster Gradient). Im Körper und im unteren Segment nimmt die Stärke und Dauer der Kontraktion ab (zweiter und dritter Gradient). Aufgrund der Vernetzung (Reziprozität) der kontraktilen Aktivität des Uteruskörpers, des unteren Segments und des Gebärmutterhalses führt die Kontraktion der Längsmuskeln des Uterus zu einer Dehnung ( Ablenkungen ) unteres Segment und Gebärmutterhals, Öffnung des Muttermundes.
Aufgrund der Konstanz der Kontraktionen der Gebärmuttermuskulatur in vertikaler und horizontaler Richtung wird eine Synchronität der maximalen Kontraktion der Gebärmutter in ihren verschiedenen Abteilungen erreicht. Die Kontraktionswelle erfasst das gesamte Organ in 15 Sekunden. Die Dauer der Kontraktionen nimmt allmählich zu, die Intervalle zwischen den Kontraktionen nehmen ab.
Durch die Kontraktion der längs liegenden Muskeln und die Entspannung der zirkulären wird der obere Teil des Zervikalkanals trichterförmig aufgeweitet, der untere Abschnitt der Gebärmutter und der Bereich des inneren Muttermundes gedehnt. Während der Kontraktion strömt die fötale Blase in den Zervikalkanal und reizt die Nervenenden, was zur Intensivierung der Kontraktionen beiträgt. Die Öffnung des Gebärmutterhalses kann unabhängig vom Vorhandensein der fetalen Blase und des präsentierenden Teils erfolgen, was auf die Besonderheiten der Richtung der Muskelfasern des Uteruskörpers zurückzuführen ist.
Der obere Teil des Uteruskörpers verdickt sich und sein unterer Abschnitt wird dünner. Zwischen dem sich zusammenziehenden oberen Teil der Gebärmutter und dem sich entspannenden unteren Segment wird gebildet Kontraktionsring (Randfurche). Das untere Segment der Gebärmutter bedeckt dicht den präsentierenden Teil des Fötus und bildet sich innerer Kontaktgürtel . Wenn der Kopf durch die Basis des kleinen Segments am Eingang zum Becken fixiert wird, wird zwischen dem unteren Segment der Gebärmutter und dem Knochenring gebildet äußeren Kontaktgürtel . Die Kontaktgürtel tragen zur Trennung des Fruchtwassers in die oberen (hinteren Gewässer) und die unteren Gürtel- (vorderen) Gewässer bei.
Unterschiede zwischen primiparous und multiparous Frauen
Eröffnung des Gebärmutterhalses bei Erstgebärenden beginnt mit dem inneren Pharynx, was allmählich zu einer Verkürzung und vollständigen Glättung des Gebärmutterhalses (Zervikalkanal) führt, wonach die Öffnung des äußeren Pharynx beginnt (Abb. 1).
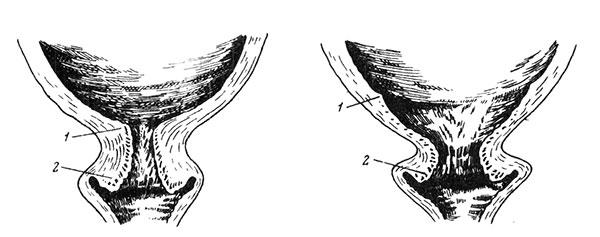
innerer Pharynx, 2 - äußerer Pharynx
Bei Mehrgebärenden Die Offenlegung des inneren und äußeren Pharynx erfolgt gleichzeitig mit der Verkürzung des Gebärmutterhalses (Abb. 3, 4).
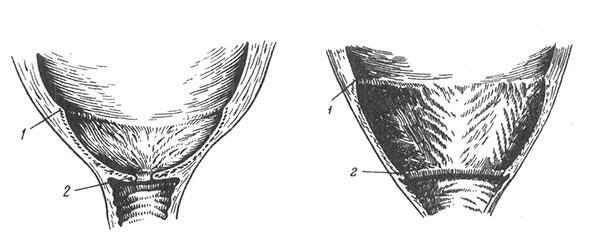 Zervikale Dilatation bei Frauen mit mehreren Gebärenden
Zervikale Dilatation bei Frauen mit mehreren Gebärenden
1- innerer Pharynx, 2- äußerer Pharynx
Wenn der Gebärmutterhals vollständig erweitert ist, bilden die Gebärmutterhöhle und die Vagina eine einzige Geburtsröhre. Mit zunehmender Häufigkeit und Intensität der Kontraktionen steigt der intrauterine Druck, was zu einer Überdehnung der Membranen und einer Öffnung des unteren Pols der fötalen Blase mit Ausgießen des vorderen Wassers führt. Meistens tritt dies auf, wenn der Gebärmutterhals fast vollständig erweitert ist.
Management der 1. Phase der Wehen.
Das Management der ersten Wehenphase hilft in der Regel, das Auftreten von Komplikationen bei der Geburt und in der frühen Zeit nach der Geburt zu verhindern. Es ist wichtig, basierend auf dem Vorhandensein regelmäßiger Kontraktionen, die zu einer Glättung und Öffnung des Gebärmutterhalses führen, den Zeitpunkt des Einsetzens der Wehen festzulegen.
Die Aufrechterhaltung der Dauer der zervikalen Dilatation umfasst:
Kontrolle über das Wohlbefinden und den Zustand der Gebärenden (Messung von Puls, Blutdruck, Körpertemperatur etc.);
Beobachtung des Aussehens der Frau in den Wehen, ihres Verhaltens und ihrer Position, da die Position auf dem Rücken zu einer Verringerung der Intensität der Uteruskontraktionen führt. Empfehlen Sie das aktive Verhalten der Gebärenden, auf der Seite stehend oder liegend. Es wird nicht empfohlen, mit einer ganzen fetalen Blase und einem beweglichen Kopf über dem Eingang zum kleinen Becken zu gehen und zu stehen;
Kontrolle über die Dynamik der Öffnung des Gebärmutterhalses, den Zustand der fetalen Blase, die Rechtzeitigkeit ihrer Öffnung, das Einsetzen des präsentierenden Teils, die Bestimmung der Kapazität des Beckens. Vaginale Untersuchungen werden in Abständen von 4 Stunden durchgeführt, um ein Partogramm aufrechtzuerhalten, sowie mit dem Abfluss von Fruchtwasser, einer Abnahme der Intensität und Häufigkeit von Uteruskontraktionen, falls erforderlich, Amniotomie;
Kontrolle der kontraktilen Aktivität der Gebärmutter;
kontinuierliche Überwachung des Zustands des Fötus, seiner Herztätigkeit, der Dichte der Schädelknochen, der Breite der Nähte und Fontanellen, des Konfigurationsgrades des Kopfes;
Überwachung der Blasenentleerung alle 2-3 Stunden.
Nach der Beobachtung während der Geburt, wenn es Hinweise gibt, die vorher zusammengestellt Geburtsplan .
Mit dem Ziel Prävention von fetaler Hypoxie Es werden Maßnahmen ergriffen, um den uteroplazentaren Blutfluss zu verbessern. Nach Öffnung des Muttermundes um 3-4 cm, z Schmerzlinderung ggf. krampflösende und schmerzstillende Mittel verwenden, der Gebärenden Schlafruhe gönnen. Methode Einschätzung des Verlaufs der Geburtsakte in der ersten Periode gibt es eine externe geburtshilfliche Untersuchung, die wiederholt durchgeführt wird, und eine vaginale Untersuchung. Studieren im Freien ermöglicht es Ihnen, die Form der Gebärmutter, ihren Tonus, die Höhe des Bodens, den Zustand des unteren Segments, die Schwere und Richtung des Grenzrings, die Position des Fötus, Art, Position und das Verhältnis der Präsentation zu bewerten Teil zum Eingang des kleinen Beckens.
Vaginale Untersuchung hergestellt in sterilen Handschuhen. Achten Sie konsequent auf die Art des Haarwuchses, Anzeichen einer Hypoplasie. Beurteilt werden der Zustand des Perineums, der Vagina, die Länge und Konsistenz des Gebärmutterhalses, seine Lage, der Öffnungsgrad des Pharynx, der Zustand und die Dehnbarkeit seiner Ränder. Die fetale Blase wird bestimmt - da oder nicht, flach oder gut gefüllt. Die Lage des präsentierenden Teils relativ zu den Ebenen des Beckens, die Lage der Nähte und Fontanellen, der Grad der Konfiguration des Kopfes und das Vorhandensein eines Geburtstumors werden festgestellt. Achten Sie auf die Kapazität des Beckens, das Vorhandensein von Exostosen, messen Sie das diagonale Konjugat.
Die fötale Blase wird geöffnet mit einer fast vollständigen Öffnung des Gebärmutterhalses.
Eine frühe Amniotomie ist indiziert bei Polyhydramnion, flacher Blase, Präeklampsie, Bluthochdruck, Plazenta praevia, um die Wehen zu beschleunigen usw. Spontane Abgabe von Fruchtwasser kann rechtzeitig erfolgen - mit vollständiger Öffnung, früh - mit unvollständiger Öffnung und vorzeitig mit Abfluss Wasser vor dem Einsetzen der Wehen. Achten Sie auf die Beschaffenheit des Fruchtwassers. Eine dichte Färbung des Wassers mit Mekonium weist auf das Leiden des Fötus hin.
Zum Überwachung der fetalen Herzfrequenz periodische Auskultation und ständige elektronische Kontrolle werden verwendet. Zur Auskultation wird alle 15-30 Minuten ein Stethoskop oder ein Ultraschalldiagnosegerät verwendet. Wenn ein Kardiotokograph zur intermittierenden Überwachung verwendet wird, werden die Töne zu Beginn der Wehen 30 Minuten lang und dann in Abständen von 20 Minuten aufgezeichnet. Am aufschlussreichsten ist die permanente Kardiotokographie (CTG). Die Auskultation berücksichtigt die Frequenz, den Rhythmus und die Klangfülle der Herztöne.