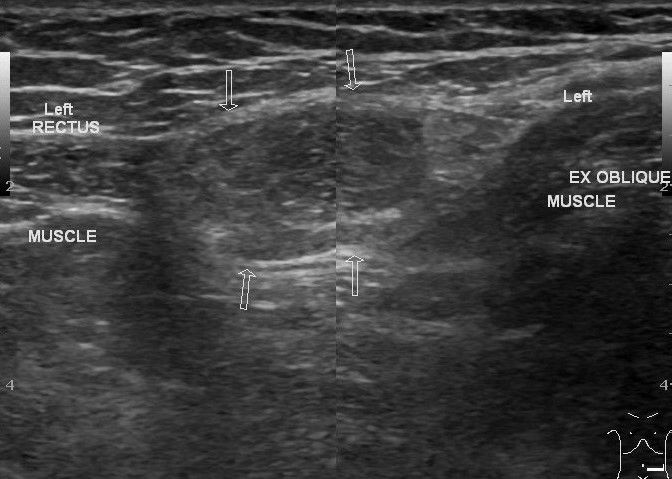
Faire une échographie de la hernie inguinale. Diagnostic de hernie inguinale
En raison de la faiblesse de l'appareil musculo-squelettique, un phénomène tel qu'une hernie peut se développer. Dans la pratique médicale, il existe des types de hernies telles que fémorale, inguinale, abdominale et ombilicale. Cette condition pathologique peut se développer à tout âge, quel que soit le sexe. Compte tenu du danger de cette condition pathologique, on peut dire qu'une échographie opportune de la hernie évite des complications telles que la violation et la rupture.
Si une hernie ombilicale est suspectée, une personne est prescrite procédure d'échographie cette zone. Le grand omentum ou une partie de l'intestin agit le plus souvent comme le contenu du sac herniaire. Le site de sortie de la hernie est l'anneau ombilical. Ce problème est particulièrement pertinent pour les personnes professionnellement impliquées dans les sports motorisés, ainsi que pour les nouveau-nés.
La formation d'une hernie ombilicale chez les nourrissons est associée à un ralentissement du processus de prolifération de l'anneau ombilical. Avec des larmes fréquentes, une tension dans les muscles abdominaux se produit, à la suite de quoi une saillie herniaire se forme chez le bébé. Une autre cause fréquente de hernie ombilicale est la constipation.
Chez les adultes, une activité physique accrue, ainsi que l'accouchement, peuvent être un facteur provoquant. Dans le processus de diagnostic par ultrasons, un médecin spécialiste peut évaluer le degré de saillie du contenu cavité abdominale, ainsi que le risque d'atteinte du sac herniaire.
La tactique de l'échographie d'une hernie ombilicale chez l'adulte est la même pour les hommes et les femmes. Avant de prescrire une échographie, les patients suspects d'hernie de l'anneau ombilical se voient prescrire des méthodes de diagnostic telles qu'un test de toux, déterminant le degré de réductibilité et de protrusion du sac herniaire, ainsi que l'évaluation de la couleur de la peau autour de la formation herniaire. .
Échographie d'une hernie inguinale
Cet état pathologique est caractérisé par un prolapsus de sections d'organes internes à travers une ouverture dans un canal inguinal affaibli. À l'âge adulte, un ramollissement du tissu conjonctif avec une augmentation de la pression intraoculaire peut provoquer ce phénomène. Dans l'enfance, ce problème est provoqué par la pseudarthrose de la soi-disant poche, à travers laquelle le ligament rond de l'utérus est fixé chez les filles et les testicules descendent dans le scrotum chez les garçons. Cette pathologie a reçu la plus grande prévalence parmi les représentants de la population masculine.
La méthode la plus fiable pour diagnostiquer cette affection est l'échographie de la région inguinale et de son canal. Chez les hommes, non seulement une échographie d'une hernie inguinale est effectuée, mais aussi. Cette technique vous permet de détecter les fonctionnalités suivantes :
- emplacement et état des parois du canal inguinal;
- taille et localisation de la saillie herniaire ;
- la nature du contenu du sac herniaire.
Si nécessaire, une étude supplémentaire des organes pelviens est effectuée, ce qui vous permet de déterminer la nature du contenu du sac herniaire.
Le diagnostic échographique d'une hernie inguinale est nécessaire en cas d'inflammation du ganglion lymphatique inguinal ou d'hydrocèle. Une hydrocèle est un œdème du testicule caractérisé par l'accumulation de liquide dans la poche mentionnée précédemment. Dans le processus inflammatoire dans la région des ganglions lymphatiques inguinaux, une saillie dense se forme, accompagnée d'une augmentation de la température corporelle.
Ces caractéristiques permettent de différencier les deux conditions avec une hernie inguinale. Lors du processus d'échographie du canal inguinal, une hernie ne peut être visualisée que s'il existe un prolapsus d'une partie de l'un des organes. Avec une petite taille de l'orifice herniaire, il n'y a aucune possibilité de visualiser la hernie du canal inguinal.
- Si l'étude est réalisée chez l'homme, le médecin spécialiste évalue l'état des cordons spermatiques, des testicules et d'autres structures organiques de la région inguinale.
- Lors de l'examen des femmes, l'état des organes pelviens est pris en compte, car les représentantes féminines risquent de former un sac herniaire à partir de parties des trompes de Fallope et des ovaires.
Pour obtenir des informations plus fiables sur la présence d'une hernie, une échographie de la zone du canal inguinal est réalisée en coupe longitudinale et transversale. Au stade de la formation du sac herniaire, ce type d'étude pourra visualiser le tableau clinique approprié, qui indiquera le remplissage du sac herniaire.
Cette étude ne nécessite pas de préparation particulière, elle est indolore, sans danger et sans contre-indication.
Examen d'une hernie de la ligne blanche de l'abdomen
La saillie herniaire dans la zone du passage de la ligne blanche de l'abdomen est une condition plutôt dangereuse. Cette maladie se caractérise par l'apparition de masses simples ou multiples entre les muscles droits de l'abdomen. Le plus souvent, des saillies herniaires se forment dans la région épigastrique, située au-dessus du nombril. Cela est dû à la faiblesse de l'appareil musculo-squelettique de cette zone.
Les personnes souffrant de cette maladie notent une gêne le long de la ligne blanche, ainsi que la formation de saillies caractéristiques. Selon la gravité du processus pathologique, les sacs herniaires peuvent soit sortir d'eux-mêmes, soit revenir à leur position d'origine. Si la hernie a cessé d'être réduite, nous parlons alors de sa violation. Un examen échographique détaillé d'une hernie dans la région ventrale permet un diagnostic rapide de la gravité du processus pathologique et une évaluation de la nature du contenu de la hernie.
Indépendamment de l'emplacement de la saillie herniaire, l'étude au moyen d'ondes ultrasonores révélera la nature du contenu de la saillie pathologique, ainsi que d'évaluer les perspectives de sa violation. De plus, cette étude peut être utilisée à la fois comme méthode indépendante et dans le cadre d'un examen diagnostique complet.
La technique d'examen échographique du canal inguinal chez l'enfant.
Yusufov A.A., Rumyantseva G.N., Pykov M.I.
Introduction
Actuellement, une nouvelle direction dans le diagnostic par ultrasons se développe activement dans la médecine mondiale et nationale - l'examen échographique du système musculo-squelettique. En raison du contenu élevé et de l'accessibilité des informations, les méthodes d'échographie sont largement utilisées en chirurgie pédiatrique et en urologie. Cependant, la plupart des auteurs ont consacré leurs travaux à l'étude de l'anatomie et au diagnostic des maladies du scrotum, tout en accordant injustement peu d'attention à la région inguinale, alors que le traitement chirurgical des maladies du processus vaginal non oblitéré chez l'enfant est porté précisément de l'accès inguinal. Les maladies associées à une altération de l'oblitération du processus vaginal du péritoine, la cryptorchidie, la varicocèle le plus souvent en pédiatrie nécessitent un traitement chirurgical planifié. Les opérations sur le canal inguinal et le testicule chez les enfants représentent plus de 67% de toutes les interventions chirurgicales prévues. L'étude de l'anatomie échographique du canal inguinal chez les enfants peut améliorer considérablement le diagnostic des maladies de la région inguinale.
objectif Notre travail a été le développement d'une technique d'examen échographique du canal inguinal chez les enfants de différents groupes d'âge.
Matériels et méthodes de recherche
Afin de déterminer l'anatomie échographique du canal inguinal, un examen échographique a été réalisé chez 189 enfants sans pathologie de la région inguino-scrotale, âgés de 1 mois à 16 ans (groupe témoin), qui ont été examinés et traités dans les domaines urologique et premiers services chirurgicaux de l'hôpital clinique pour enfants de Tver pour la période de 2000 à 2008
L'étude a été menée pour tous les enfants sur les appareils à ultrasons HD-11XE et iU-22 (Philips, Pays-Bas). Des capteurs linéaires à large bande avec une fréquence de balayage de 5 à 12 MHz ont été utilisés. Aucune préparation préalable à l'étude n'a été nécessaire. Selon la technique développée, un examen échographique polypositionnel de la région inguinale a été réalisé. Les patients ont été examinés à la fois debout et allongés sur le dos avec les jambes légèrement fléchies écartées.
Les données quantitatives du matériel clinique, selon la nature de la distribution, sont présentées sous forme de médiane, 5–95e centile.
Résultats de la recherche et discussion
Au début de l'étude, le capteur est installé dans une projection oblique le long du pli inguinal, puis, se déplaçant lentement parallèlement au pli inguinal dans la direction proximale, une image du canal inguinal est affichée sur le moniteur (Fig. 1) .
Fig 1. Localisation du capteur à ultrasons dans l'étude du canal inguinal
Les points de repère pour l'emplacement du canal inguinal sont: l'os pubien, le cordon spermatique, les vaisseaux fémoraux, iliaques externes et épigastriques inférieurs, les muscles de la paroi abdominale antérieure. Ayant une expérience personnelle suffisante, nous pensons que le point de référence le plus accessible et le plus fiable pour commencer l'examen du canal inguinal chez l'enfant est la partie scrotale du cordon spermatique. Dans ce cas, il est conseillé de commencer l'étude à partir de la racine du scrotum. Le capteur est installé à la racine du scrotum dans le sens longitudinal. En même temps, une image de la partie scrotale du cordon spermatique est affichée sur le moniteur de l'appareil (Fig. 2).
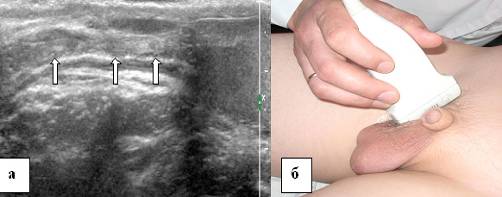
Riz. 2. Partie scrotale du cordon spermatique. a - échogramme d'un enfant séminal de 13 ans, b - localisation du capteur à ultrasons dans l'étude de la partie scrotale du canal séminal. Balayage longitudinal. Le cordon spermatique est indiqué par des flèches.
L'image échographique du cordon spermatique ressemble à une structure tubulaire d'échogénicité moyenne. Chez les enfants plus âgés, la structure du cordon spermatique en coupe longitudinale présente un maillage fin en raison de la présence du plexus pampiniforme dans la composition des vaisseaux veineux, dont le diamètre peut atteindre jusqu'à 2 mm de diamètre. adolescence. La partie scrotale du cordon spermatique est examinée en coupes longitudinale et transversale. Pour visualiser le canal inguinal, le transducteur est tourné de 90° et placé perpendiculairement à la section transversale du cordon spermatique dans le sens transversal à la racine du scrotum (Fig. 3).
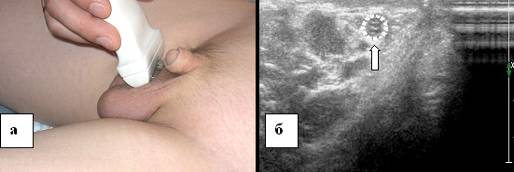
Riz. 3. Partie scrotale du cordon spermatique. a - échogramme du cordon spermatique d'un enfant de 13 ans, b - localisation du capteur à ultrasons dans l'étude de la partie scrotale du cordon spermatique. Balayage croisé. Le cordon spermatique est indiqué par une flèche.
De plus, sans s'éloigner de la surface de la peau, le capteur se déplace lentement dans la direction crânienne le long du cordon spermatique. En même temps, il faut essayer de visualiser l'image de la coupe transversale du cordon spermatique dans le tiers médian de l'échogramme. Dans cette position, le cordon spermatique est examiné jusqu'à l'entonnoir ventral, puis le capteur est tourné de 90° dans le sens des aiguilles d'une montre et le cordon semencier est affiché sur le moniteur dans le sens longitudinal. Dans ce cas, le capteur sera situé en parallèle et à 1,5-2,0 cm au-dessus (de manière proximale) du pli inguinal. L'image résultante du cordon spermatique correspond à la partie de celui-ci située à l'intérieur du canal inguinal (Fig. 4).
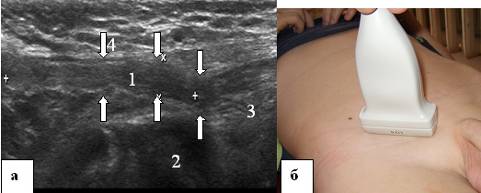
Riz. 4. Canal inguinal. a - échogramme du canal inguinal d'un enfant de 7 ans, b - localisation du capteur à ultrasons lors de l'examen du canal inguinal. Balayage longitudinal. Le canal inguinal est indiqué par des flèches. 1 - éléments du cordon spermatique, 2 - os pubien, 3 - entonnoir abdominal, 4 - aponévrose du muscle oblique externe de l'abdomen.
Le canal inguinal est un espace allongé situé dans la partie inférieure de la paroi abdominale dans l'épaisseur des muscles abdominaux. La longueur du canal est de 4,0 à 4,5 cm et la direction du canal est oblique vers le bas.
Chez les nouveau-nés, le canal inguinal est court (0,5–2,0 cm), a une direction presque droite. De tels paramètres du canal inguinal de petits patients permettent une visualisation simultanée du testicule, de la partie scrotale du cordon spermatique et du canal inguinal partout. L'anneau inguinal superficiel chez les bébés est situé plus haut que chez les adultes (Fig. 5-6).
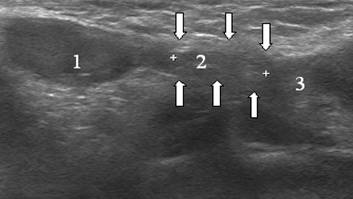
Figure 5. Échogramme du canal inguinal d'un nouveau-né. Balayage longitudinal. Le canal inguinal est indiqué par des flèches. 1 - testicule, 2 - éléments du cordon spermatique, 3 - entonnoir abdominal.
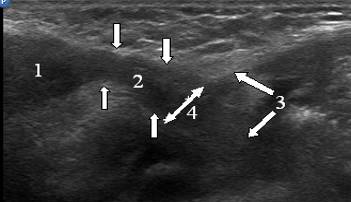
Fig. 6. Echogramme du canal inguinal d'un enfant de 2 mois. Balayage longitudinal. Le canal inguinal est indiqué par des flèches verticales. 1 - testicule, 2 - éléments du cordon spermatique, 3 - entonnoir abdominal, 4 - anneau inguinal profond.
Avec la croissance de l'enfant, le canal inguinal s'allonge et à l'adolescence acquiert la taille d'un adulte (Fig. 7-9).
![]()
Riz. 7. Echogramme du canal inguinal d'un garçon de 7 ans. Balayage longitudinal. Le canal inguinal est indiqué par des flèches verticales. 1 - éléments du cordon spermatique, 2 - entonnoir abdominal.
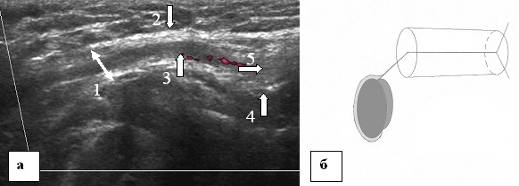
Fig. 8. Échographie du canal inguinal d'un adolescent de 15 ans. Balayage longitudinal. a - échogramme du canal inguinal, b - représentation schématique de l'échogramme. 1 - anneau inguinal superficiel, 2 - aponévrose du muscle oblique externe de l'abdomen, 3 - éléments du cordon spermatique, 4 - fascia transversal, 5 - entonnoir abdominal.
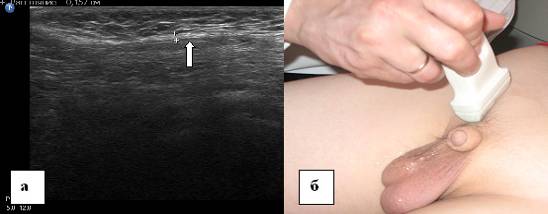
Figure 9. Aponévrose du muscle oblique externe de l'abdomen. a - échographie de l'aponévrose du muscle abdominal oblique externe d'un enfant de 13 ans. Balayage longitudinal. b - localisation du capteur à ultrasons dans l'étude du canal inguinal. L'aponévrose du muscle abdominal oblique externe est indiquée par une flèche.
La paroi antérieure du canal inguinal est formée par l'aponévrose du muscle oblique externe de l'abdomen, qui correspond à une fine structure hyperéchogène à l'échographie (Fig. 10).
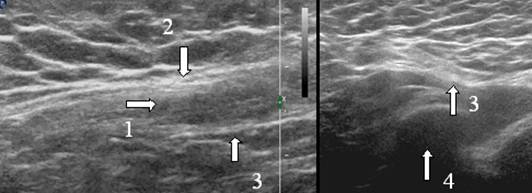
Fig. 10. Échographie du ligament inguinal d'un enfant de 12 ans. a - balayage le long du canal inguinal, b - balayage perpendiculaire au canal inguinal 1 - canal inguinal, 2 - aponévrose du muscle oblique externe de l'abdomen, 3 - ligament inguinal, 4 - os pubien.
En chirurgie pédiatrique, l'évaluation de l'état anatomique et topographique de la paroi antérieure du canal inguinal est de la plus haute importance, car avec une aponévrose amincie et filamenteuse du muscle oblique externe de l'abdomen, une herniotomie avec chirurgie plastique de la partie antérieure mur est indiqué. La mesure de l'épaisseur de l'aponévrose du muscle oblique externe de l'abdomen est réalisée avec un balayage longitudinal du canal inguinal dans la projection de son tiers moyen (Fig. 9).
Pour évaluer la structure et l'épaisseur de l'aponévrose du muscle oblique externe de l'abdomen, il est nécessaire de l'examiner dans tout le canal inguinal. Pour ce faire, le transducteur est placé longitudinalement au-dessus du pli inguinal et lentement déplacé parallèlement au pli dans la direction crânienne, puis le transducteur est tourné de 90° et déplacé caudalement et crânialement sur le canal inguinal. Dans ce cas, non seulement l'épaisseur de l'aponévrose est évaluée, mais également sa structure. Normalement, l'aponévrose du muscle oblique externe est définie comme une structure linéaire, continue et hyperéchogène soulignant la paroi antérieure du canal inguinal. L'aponévrose rompue a structure hétérogène en raison de ses fibres individuelles et de son épaisseur est bien inférieure à la normale. L'anneau inguinal superficiel est situé au-dessus de l'os pubien dans l'aponévrose du muscle oblique externe de l'abdomen et a la forme d'une ouverture ovale, délimitée par le haut par le pédicule médial du ligament inguinal (voir Fig. 7). À son tour, le ligament inguinal correspond à la paroi inférieure du canal inguinal. Le ligament inguinal est défini comme une structure linéaire hyperéchogène le long du contour inférieur du cordon spermatique, qui prolonge l'aponévrose du muscle oblique externe de l'abdomen (Fig. 10).
La paroi supérieure du canal inguinal est formée par les faisceaux inférieurs des muscles abdominaux obliques et transversaux internes. Ces groupes musculaires sont clairement visibles dans une étude polypositionnelle avec la direction longitudinale du capteur (Fig. 11). Lors de l'examen de l'aponévrose du muscle oblique externe de l'abdomen, il est nécessaire d'évaluer la structure et la gravité de ce groupe de muscles de la paroi abdominale antérieure, car leur relation anatomique forme l'anatomie normale du canal inguinal.
La paroi postérieure du canal inguinal est formée par le fascia transverse (voir Fig. 7). Le fascia d'approfondissement en forme d'entonnoir passe au cordon spermatique sous la forme de sa membrane vaginale. À l'échographie, le fascia transverse est visible sous la forme d'une structure hyperéchogène le long de la face postérieure du cordon spermatique jusqu'à 1 mm d'épaisseur. L'évaluation de la structure et de l'intégrité de la paroi postérieure du canal inguinal est plus pertinente chez les adolescents et les patients adultes.
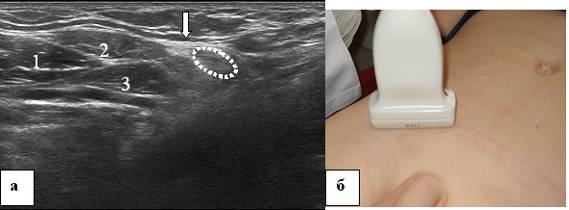
Figure 11. Canal inguinal d'un garçon de 16 ans. a - échogramme du canal inguinal. Balayage transversal, b - localisation du capteur à ultrasons. 1 - muscle oblique interne de l'abdomen, 2 - muscle oblique externe de l'abdomen, 3 - muscle abdominal transversal, ellipse pointillée - coupe transversale du canal inguinal, la flèche indique l'aponévrose du muscle oblique externe de l'abdomen.
L'ouverture profonde du canal inguinal est formée par une dépression en forme d'entonnoir du fascia transverse de l'abdomen et est située à 1,5–2,0 cm au-dessus du milieu du ligament inguinal. Le point de référence pour l'examen échographique est les vaisseaux iliaques externes, ainsi que les vaisseaux épigastriques inférieurs, passant le long du bord médial de l'anneau inguinal profond. De l'intérieur et d'en bas, l'anneau inguinal profond est limité par un bord épaissi arqué - le soi-disant ligament entre les fosses (lig. interfoveolare (Hesselbachi)) (Fig. 12). Du côté de la cavité abdominale, l'anneau inguinal profond correspond à la fosse inguinale externe, exprimée sur le péritoine et recouvrant ici cette ouverture.
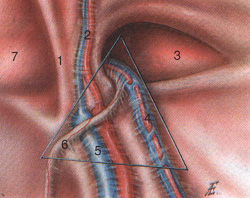
Riz. 12. Triangle de Giesselbach. Région inguinale droite. Vue depuis la cavité abdominale : 1 - ligament ombilical médial, 2 - artère et veine épigastriques inférieures, 3 - localisation de la hernie inguinale oblique, 4 - vaisseaux du cordon spermatique, 5 - veine et artère iliaques externes, 6 - canal déférent, 7 - localisation de la hernie inguinale directe.
Pour visualiser l'anneau inguinal, il suffit d'obtenir une image du canal inguinal dans son ensemble selon la méthode décrite ci-dessus, ce qui est possible chez presque tous les patients de l'enfance. Dans la projection de l'anneau inguinal profond, le canthus séminal fait un léger coude vers le petit bassin. La mesure des paramètres de l'anneau inguinal profond est effectuée lors de la projection de la transition de l'entonnoir abdominal dans le canal inguinal avec une respiration profonde (Fig. 13). En coupe longitudinale, la taille antéropostérieure de l'anneau inguinal profond est mesurée.
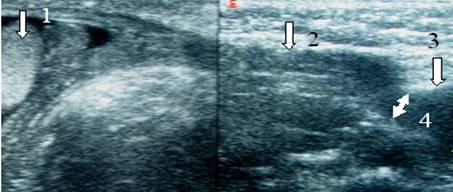
Riz. 13. Echogramme du canal inguinal d'un enfant de 2 mois. Balayage longitudinal. Le canal inguinal est indiqué par des flèches verticales. 1 - testicule, 2 - éléments du cordon spermatique, 3 - entonnoir abdominal, 4 - anneau inguinal profond.
Pour mesurer sa largeur, il est nécessaire de faire pivoter l'extrémité proximale de la sonde de 90 degrés (Fig. 14).
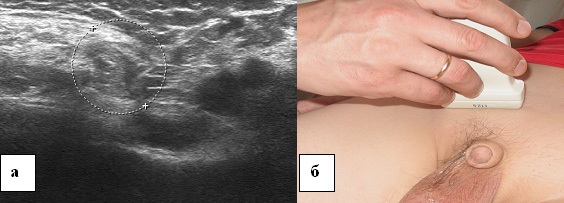
Riz. 14. Échogramme de l'anneau inguinal profond d'un enfant de 13 ans. a - échogramme du canal inguinal. Balayage transversal, b - localisation du capteur à ultrasons.
Dans certaines situations, lorsqu'il est difficile de contacter les enfants pour des tests fonctionnels ou chez les enfants obèses, il existe des difficultés à différencier l'anneau inguinal profond. Dans ces situations, le point de référence le plus pratique pour l'anneau inguinal profond est les vaisseaux épigastriques inférieurs, qui s'étendent des vaisseaux iliaques externes et passent immédiatement au bord médial de l'anneau inguinal profond vers le haut à l'intérieur de la gaine fasciale le long de la surface postérieure du muscle droit de l'abdomen.
Dans l'enfance, la visualisation des vaisseaux épigastriques inférieurs ne pose généralement aucune difficulté. Pour visualiser les vaisseaux épigastriques inférieurs, il est nécessaire de scanner le muscle droit de l'abdomen en coupe transversale. L'étude doit commencer à partir de l'os pubien dans le sens crânien. Dans le mode de cartographie Doppler couleur ou puissance, les vaisseaux épigastriques inférieurs sont visualisés le long de la surface postérieure du tiers inférieur du muscle droit de l'abdomen. Ensuite, un balayage est effectué le long du trajet de ces vaisseaux jusqu'au lieu de leur départ des vaisseaux iliaques externes (Fig. 15). L'anneau inguinal profond est situé latéralement aux vaisseaux épigastriques inférieurs (Fig. 16).
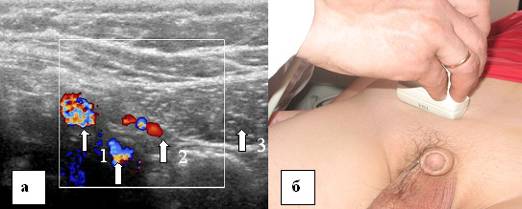
Riz. 15. Vaisseaux épigastriques inférieurs, mode flux de couleur. a - image échographique des vaisseaux épigastriques inférieurs. Balayage transversal, b - localisation du capteur à ultrasons. 1 - vaisseaux iliaques externes, 2 - vaisseaux épigastriques inférieurs, 3 - rectus abdominis.
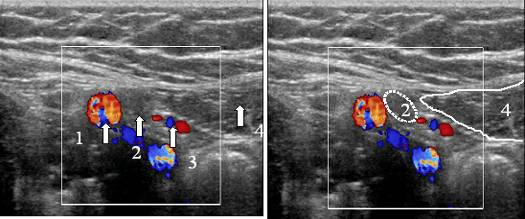
Riz. 16. Image échographique de l'anneau inguinal profond. 1 - vaisseaux iliaques externes, 2 - anneau inguinal profond, 3 - vaisseaux épigastriques inférieurs, 4 - rectus abdominis.
Si, dans la projection de l'origine des vaisseaux épigastriques inférieurs, le transducteur est tourné avec l'extrémité médiale vers le bas, nous obtiendrons une image du canal inguinal en coupe longitudinale (Fig. 7).
Les principaux paramètres du canal inguinal, obtenus par nous au cours d'une étude de 189 enfants sans pathologie de la région inguinale-scrotale, sont reflétés dans le tableau. une.
Languette. 1. Les principaux paramètres du canal inguinal (mm) chez les enfants de différents groupes d'âge (n=189)
Paramètres statistiques | Années d'âge |
|||||
Épaisseur de l'aponévrose du muscle oblique externe de l'abdomen |
||||||
5e–95e centile | ||||||
L'épaisseur du fascia transverse de l'abdomen |
||||||
5e–95e centile | ||||||
Dimensions de l'anneau inguinal profond |
||||||
5e–95e centile | ||||||
Dimensions de l'anneau inguinal superficiel |
||||||
5e–95e centile | ||||||
conclusion
L'étude de l'anatomie échographique normale de la région inguino-scrotale est la clé du succès du travail d'un radiologue. Les technologies modernes d'échographie médicale sont les méthodes les plus accessibles, inoffensives, non invasives et assez rapides pour obtenir des informations fiables sur la structure anatomique topographique de la région inguinale.
Anatomie de la région inguinale selon Prives
canal inguinal, canalis inguinalis, est un espace par lequel passe le cordon spermatique, funiculus spermaticus, chez l'homme et le ligament rond de l'utérus chez la femme. Il est placé dans la partie inférieure de la paroi abdominale des deux côtés de l'abdomen, immédiatement au-dessus du ligament pupart, et va de haut en bas, de l'extérieur vers l'intérieur, de l'arrière vers l'avant. Sa longueur est de 4,5 cm et se forme comme suit: les muscles obliques et transversaux internes se développent jusqu'aux deux tiers externes de la rainure du ligament pupart, alors qu'ils n'ont pas cette fusion le long du tiers médial du ligament et se propagent librement à travers le cordon spermatique ou le ligament rond. Ainsi, entre le bord inférieur des muscles obliques et transversaux internes d'en haut et la section médiale du ligament pupartite d'en bas, un espace triangulaire ou ovale est obtenu, dans lequel l'un des organes mentionnés est intégré. Cet espace est le soi-disant canal inguinal. Du bord inférieur des muscles obliques et transversaux internes suspendus au-dessus du cordon spermatique, un faisceau de fibres musculaires s'étend jusqu'à ce dernier, accompagnant le cordon dans le scrotum, m. crémaster (muscle qui soulève le testicule).
L'espace du canal inguinal est fermé à l'avant par l'aponévrose du muscle oblique externe de l'abdomen, passant en dessous dans le ligament pupart, et derrière il est recouvert par le fascia transversalis. Ainsi, quatre parois peuvent être distinguées dans le canal inguinal. mur avant formé par l'aponévrose du muscle oblique externe de l'abdomen et le dos - fascia transversalis; mur supérieur canal est représenté par le bord inférieur des muscles obliques et transversaux internes, et plus bas- ligament puparte. Dans les parois antérieure et postérieure du canal inguinal, il y a un trou appelé l'anneau inguinal, superficiel et profond. Le cordon spermatique passe par le canal inguinal dans la cavité abdominale. L'anneau inguinal profond étant situé latéralement, postérieurement et légèrement plus haut que le superficiel, le trajet du canal inguinal, comme indiqué, est oblique: d'arrière en avant, de haut en bas et du côté latéral vers le médial.
Cliquez sur les images pour les agrandir.
Anneau inguinal superficiel, anulus inguinalis superficialis (dans la paroi antérieure), est formé par la divergence de l'aponévrose du muscle oblique externe en deux jambes (crura), dont l'une, crus laterale, est attachée au tuberculum pubicum, et l'autre, crus médiale, à la fusion pubienne. En plus de ces deux jambes, une troisième jambe (postérieure) du canal superficiel, lig. reflexum, qui se trouve déjà dans le canal inguinal derrière le cordon spermatique. Cette jambe est formée par les fibres inférieures de l'aponévrose m. obliquus externus abdominis du côté opposé, qui, traversant la ligne médiane, passe derrière la crus mediale et se confond avec les fibres du ligament pupart. Limité crus médial et crus latéral, l'anneau inguinal superficiel a la forme d'une fente triangulaire oblique. L'angle latéral aigu de l'écart est arrondi par des fibres tendineuses arquées, fibrae intercrurales, se produisant en raison du fascia couvrant m. oblique externe de l'abdomen. Le même fascia descend sous forme de film mince des bords de l'anneau inguinal superficiel jusqu'au cordon spermatique, accompagnant ce dernier dans le scrotum sous le nom de fascia cremasterica.
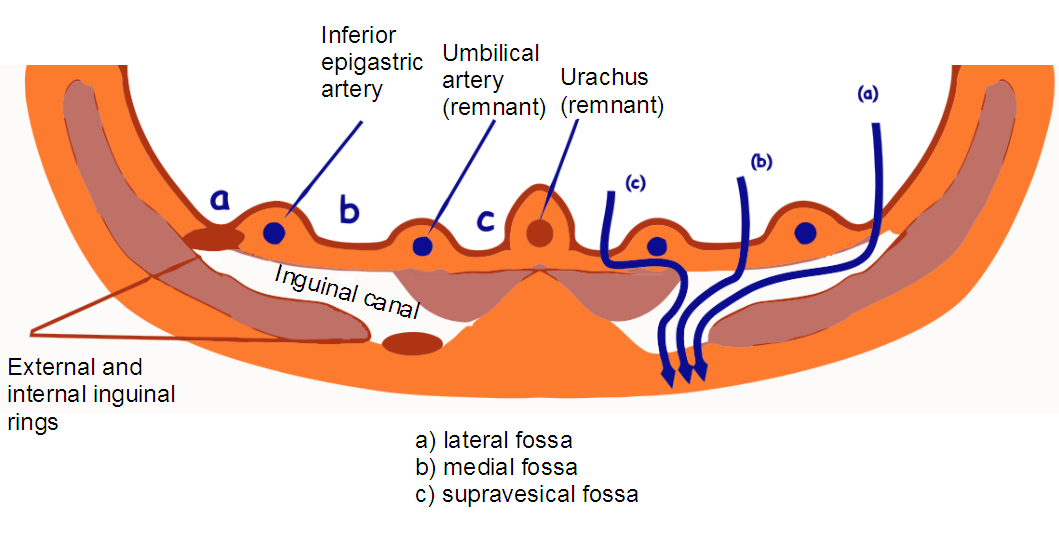
Anneau inguinal profond, anulus inguinalis profundus, est situé dans la région de la paroi postérieure du canal inguinal, formé par le fascia transversalis, qui continue des bords de l'anneau au cordon spermatique, formant une membrane qui l'entoure avec le testicule, fascia spermatica interna . Le bord médial de l'anneau inguinal profond est renforcé par un faisceau de fibres arquées, lig. interfovéolaires. De plus, la paroi postérieure du canal inguinal est renforcée dans sa partie médiale par des fibres tendineuses partant du tronçon aponévrotique m. transversus abdominis et descendant le long du bord du muscle droit jusqu'au ligament pupart. C'est ce qu'on appelle la falx inguinalis. Entre ces deux places fortifiées se trouve la partie la plus faible de la paroi postérieure du canal inguinal. Le péritoine recouvrant cette paroi forme deux fosses inguinales, fossa inguinales, séparées l'une de l'autre par des plis fins du péritoine, appelés plis ombilicaux. Ces plis sont les suivants : le plus latéral - plica umbilicalis lateralis - se forme en soulevant le péritoine passant sous celui-ci a. épigastrique inférieur ; médial - plica umbilicalis medialis - contient le ligamentum umbilicale mediale, c'est-à-dire envahi a. embryon ombilical ; médian - plica umbilicalis mediana - couvre lig. umbilicale medianum, voies urinaires envahies (ouraque) de l'embryon.
| Face postérieure de la partie inférieure de la paroi abdominale antérieure: 1 - plica ombilicalis lateralis ; 2 - fovea inguinalis lateralis; 3 - plica ombilicalis medialis; 4 - fovea inguinalis medialis; 5 - plica umbilicalis mediana; 6 - fovea supravesicalis; 7-a. et v. épigastriques inférieurs ; 8 - canal déférent; 9 - vésicule urinaire. |
 |
Fosse inguinale latérale, fossa inguinalis lateralis, située latéralement à partir de la plica umbilicalis lateralis, correspond juste à l'anneau inguinal profond ; fosse médiale, fossa inguinalis medialis, située entre la plica ombilicalis lateralis et la plica umbilicalis medialis, correspond à la section la plus faible de la paroi postérieure du canal inguinal et est placée juste contre l'anneau inguinal superficiel. À travers les fosses décrites, les hernies inguinales peuvent faire saillie dans le canal inguinal et sortir, et une hernie oblique latérale (externe) traverse la fosse latérale et une hernie directe traverse la médiale (interne).
| Points faibles de la paroi abdominale : (a)- À l'extérieur de l'artère épigastrique inférieure à travers l'anneau inguinal profond, une hernie inguinale oblique émerge. (b)- Vers l'intérieur de l'artère épigastrique inférieure dans la partie inférieure du triangle de Hesselbach, une hernie inguinale directe émerge. (Avec)- Près du bord externe de la gaine du muscle droit, passe une ligne semi-lunaire (linea semilunaris), reliant le nombril à l'épine iliaque antéro-supérieure. Ici, dans l'aponévrose du muscle abdominal transversal, il existe des espaces de 3 à 16 mm à travers lesquels passent les branches des vaisseaux épigastriques inférieurs. Ils sont le "point faible" de l'aponévrose m. transverse et site de sortie des hernies de la lignée de Spigelian. |
 |
Échographie de l'aine
Étant donné que les structures de l'aine sont superficielles, un transducteur linéaire avec une fréquence de 10 MHz ou plus est utilisé, bien qu'un transducteur de 7 MHz puisse être nécessaire chez les patients plus grands.
L'étude est réalisée avec le patient allongé sur le dos et debout. Chez de nombreux patients la hernie peut ne pas être visible au repos, il est indispensable de demander au patient d'augmenter la pression abdominale (manœuvre de Valsalva) pour détecter les hernies passagères. L'échographie clarifie la nature du contenu de la hernie - anses intestinales, grand épiploon, ovaires.
Chez les hommes en bonne santé, le cordon spermatique peut être vu dans l'anneau profond du canal inguinal, une structure hyperéchogène hétérogène avec des tubules hypoéchogènes et un flux sanguin. Le cordon spermatique doit être distingué du ligament inguinal, qui a un aspect fibrillaire plus compact, s'étendant de l'ilion au pubis.
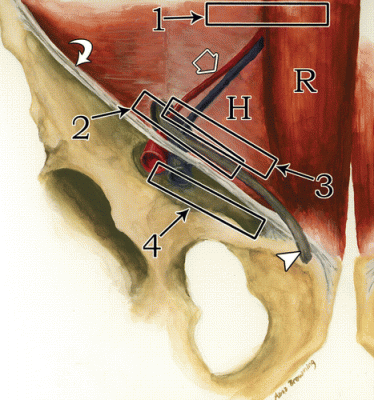
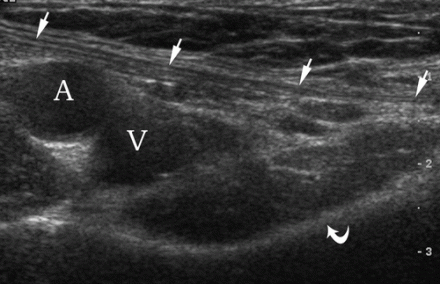
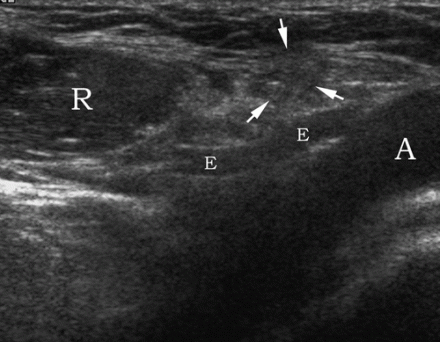
| Une photo. A - Comment positionner correctement le transducteur pour rechercher une hernie de la ligne Spigelienne de l'abdomen (1), une hernie inguinale oblique (2), une hernie inguinale directe (3) et une hernie fémorale (4) : ligament inguinal (flèche courbe), rectus abdominis (R) ; le bord latéral du triangle de Hesselbach (H) est défini par l'artère épigastrique inférieure (flèche vide) et le cordon spermatique (triangle). B, Pour évaluer l'anatomie américaine normale de l'aine masculine, le transducteur est positionné sur le ligament inguinal distal par rapport à l'artère épigastrique inférieure : artère fémorale (A), veine fémorale (V), ligament inguinal (flèches), branche pubienne supérieure ( flèche courbe). | ||
 |
 |
|
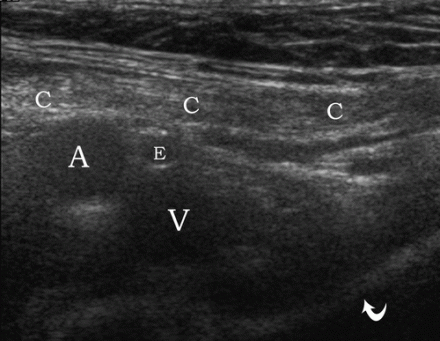
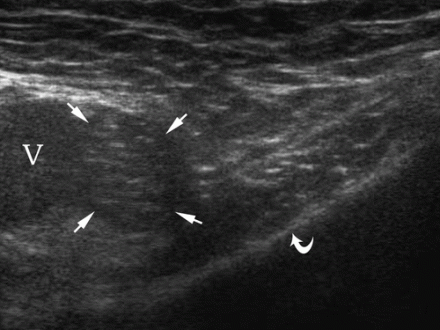
| Une photo. Anatomie normale de l'aine masculine. A - Le capteur est situé au-dessus du ligament inguinal supérieur (position 2) : cordon spermatique (C), artère iliaque externe (A), artère épigastrique inférieure (E), veine fémorale (V), os pubien supérieur (flèche courbe). B - Le transducteur est situé parallèlement à l'artère épigastrique inférieure (E) : coupe transversale du cordon spermatique (flèches), artère iliaque externe (A), muscle droit de l'abdomen (R). | ||
 |
 |
|
Important!!! En échographie, l'artère épigastrique inférieure est le principal repère anatomique permettant de distinguer les hernies inguinales. À l'extérieur de l'artère épigastrique inférieure, une hernie inguinale oblique émerge et médialement - une ligne droite. Aux endroits où les branches de l'artère épigastrique inférieure pénètrent dans le muscle droit, des hernies de Spigel se produisent. Les hernies fémorales sont situées sous le ligament inguinal, souvent en dedans de la veine fémorale.
Hernie inguinale oblique à l'échographie
Pour visualiser une hernie inguinale oblique, le transducteur est placé parallèlement au ligament inguinal où l'artère épigastrique inférieure provient de l'artère iliaque externe (position 2). À l'extérieur de l'artère épigastrique inférieure, une hernie inguinale oblique émerge de l'anneau inguinal profond, se déplace dans la direction antéro-médiale et peut pénétrer dans le scrotum par l'anneau inguinal superficiel.
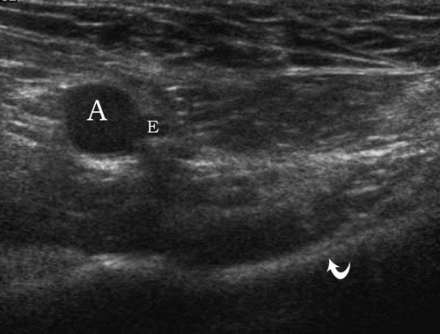
| Une photo. Homme de 30 ans présentant une hernie inguinale oblique droite. A - Au repos, la hernie n'est pas visible : artère iliaque externe (A), artère épigastrique inférieure (E), branche pubienne supérieure (flèche courbe). B - Après le test de Valsalva, une hernie (H) émerge par l'anneau inguinal profond (triangle) : artère iliaque externe (A), artère épigastrique inférieure (E), veine iliaque externe (V), arc supérieur de l'os pubien ( flèche courbe). | ||
 |
 |
|
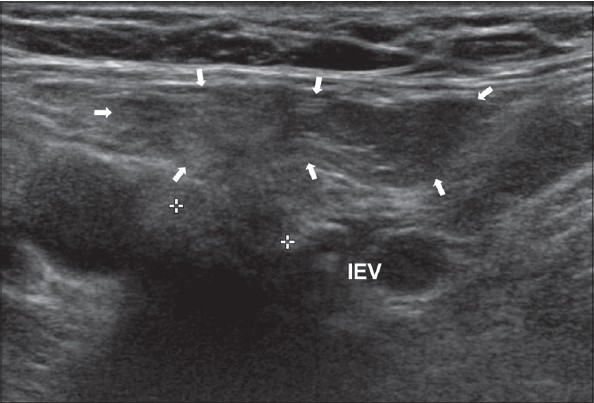
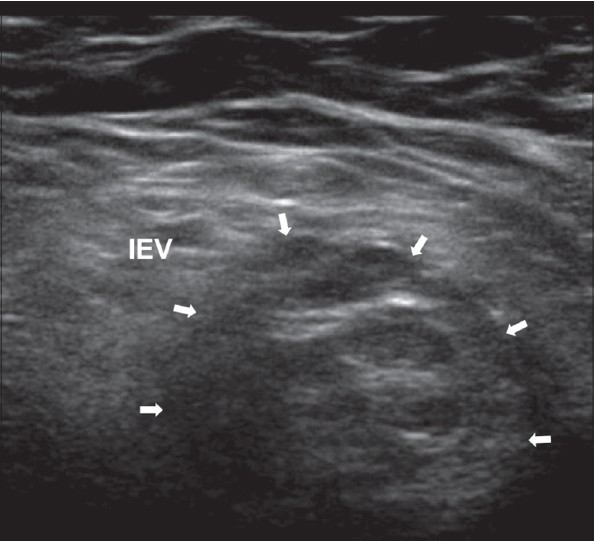
| Une photo. Hernie inguinale oblique droite sur les coupes longitudinale (A) et transversale (B) : vers l'extérieur de l'artère épigastrique inférieure (IEV) à travers l'anneau inguinal profond (croix), le sac herniaire entre et descend vers l'anneau superficiel. | ||
 |
 |
|
Hernie inguinale directe à l'échographie
Pour voir une hernie inguinale directe, le transducteur est placé parallèlement au canal inguinal (position 3). Dans le triangle de Hesselbach, une hernie inguinale directe émerge médialement de l'artère épigastrique inférieure.
| Une photo. Un homme de 39 ans avec une hernie inguinale directe du côté droit. A - Au repos médialement de l'artère épigastrique inférieure (flèche courbe), la graisse hyperéchogène (flèches) est déterminée. B - Après le test de Valsalva, une hernie inguinale directe émerge médialement de l'artère épigastrique inférieure (flèche courbe) (flèches). | ||
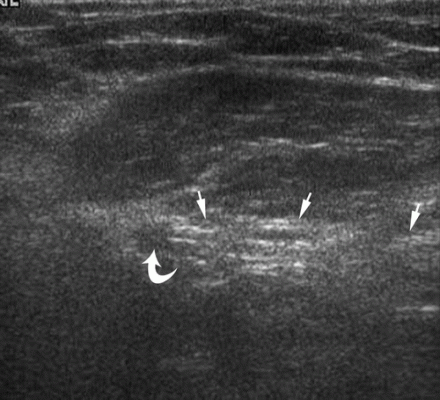 |
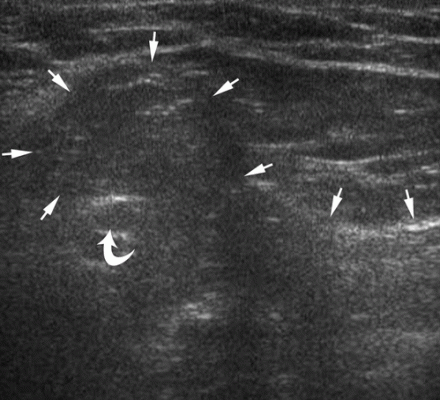 |
|
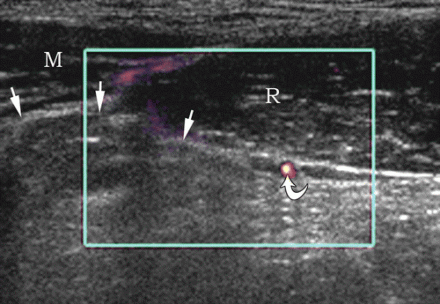
Hernie de Spigel à l'échographie
Pour voir la hernie de Spigelian, le transducteur est placé transversalement au bord du muscle droit de l'abdomen au niveau de l'ombilic (position 1). Le transducteur est déplacé près du bord externe du muscle droit en direction de l'épine iliaque antéro-supérieure. Ici, dans l'aponévrose du muscle abdominal transversal, il y a des lacunes à travers lesquelles passent les branches des vaisseaux épigastriques inférieurs. Ils sont le "point faible" de l'aponévrose m. transverse et site de sortie des hernies de la lignée de Spigelian.
| Une photo. Hernie de la ligne Spigelienne : 1 - sac herniaire ; 2 - m. droit de l'abdomen ; 3 - péritoine; 4 - m. abdomen transversal ; 5 - m. obliquus abdominis interne; 6 - m. obliquus abdominis externe. | ||
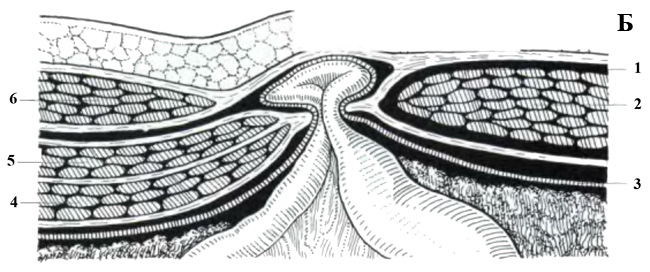 |
 |
|
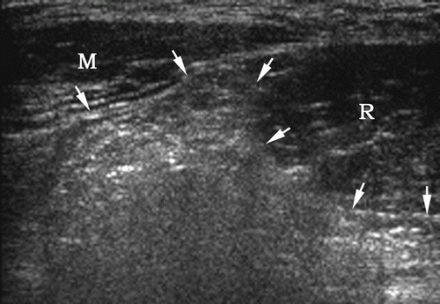
| Une photo. Un homme de 25 ans avec une hernie spigélienne du côté droit. A - Au repos, la hernie n'est pas définie : grand droit de l'abdomen (R), muscles abdominaux latéraux (M), artère épigastrique inférieure (flèche courbe), graisse hyperéchogène (flèches). B - Après le test de Valsalva, une hernie de Spigelian est déterminée sur la ligne semi-lunaire (flèches). | ||
 |
 |
|
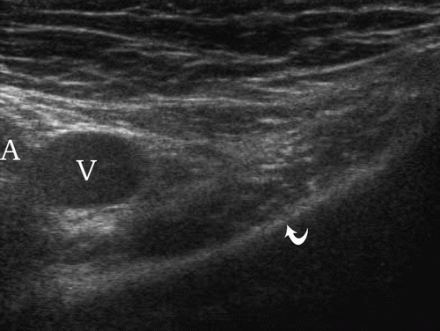
Hernie fémorale à l'échographie
Pour visualiser une hernie fémorale, le transducteur est placé sous le ligament inguinal (position 4). Une hernie fémorale émerge médialement de la veine fémorale. Notez que lors de la manœuvre de Valsalva, la veine fémorale se dilate.
Important!!! Un ganglion lymphatique de Pirogov-Rosenmuller élargi, situé sous le ligament inguinal, est parfois confondu avec une hernie inguinale. Il apparaît comme une structure homogène d'échogénicité moyenne avec des contours même nets.
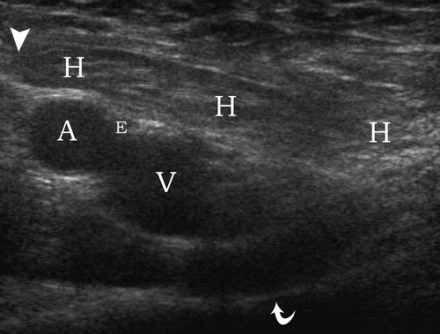
| Une photo. Une femme de 30 ans avec une hernie fémorale droite. A - Au repos, la hernie n'est pas déterminée : artère fémorale (A), veine fémorale (V), branche supérieure de l'os pubien (flèche courbe). B - Après le test de Valsalva, une hernie fémorale est déterminée à l'intérieur de la veine fémorale (V) (flèches). | ||
 |
 |
|
| Une photo. Sur les coupes transversale (A) et longitudinale (B) en dedans de la veine fémorale (FV), la graisse hyperéchogène (flèche) est déterminée - il s'agit d'une hernie fémorale. | ||
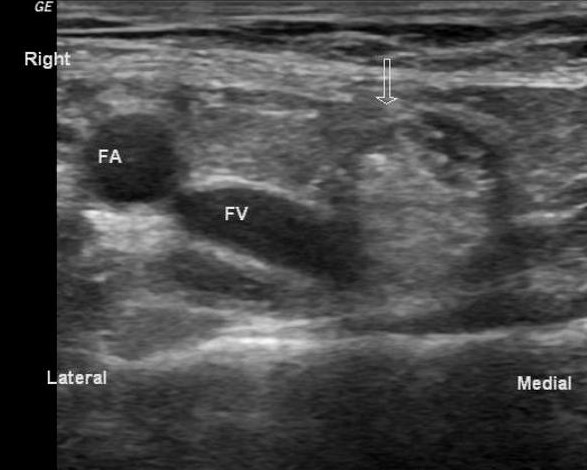 |
 |
|
Hernie inguinale chez les enfants à l'échographie
L'origine du canal inguinal est liée à la soi-disant descente du testicule, descensus testis et à la formation du péritoine processus vaginalis dans la vie embryonnaire (voir pour plus de détails). Les hernies inguinales, si fréquentes dans l'enfance, surtout chez les garçons, principalement du côté droit, sont presque sans exception des hernies indirectes congénitales. Le sac herniaire est formé en raison du processus vaginal du péritoine qui, au moment de la naissance, dans environ 90% des cas, ne s'est pas encore fermé. Un analogue du processus vaginal du péritoine chez les filles est le diverticule de Nukke. Le diverticule de Nukke est généralement complètement effacé au moment de la naissance, de sorte que les hernies chez les filles sont beaucoup moins fréquentes.
Le contenu du sac inguinal est formé principalement par l'épiploon ou les intestins prolapsus (boucle de l'intestin grêle, caecum avec appendice). Chez les filles, l'ovaire pénètre parfois dans le sac herniaire; cela ne s'accompagne pas nécessairement de symptômes d'atteinte, même en cas d'échec de la réduction par le canal inguinal. Le contenu du sac herniaire dans la plupart des cas peut être facilement réduit. Avec la flaccidité du tégument abdominal, il se produit spontanément.
Les infractions se produisent presque uniquement dans la petite enfance et jusqu'à la deuxième année de la vie. Dans ce cas, pour la plupart, seule la stase veineuse des organes retenus est formée. La gangrène de la paroi intestinale se produit extrêmement rarement.
Chez un nourrisson, l'incarcération d'une hernie se manifeste d'abord par de l'anxiété, à première vue, un cri non motivé, parfois par de la pâleur, des sueurs et des vomissements. La tumeur herniaire devient ferme et sensible à la pression et ne se rétracte pas comme d'habitude. Moins fréquemment, il s'agit de l'apparition de symptômes d'obstruction intestinale avec ballonnements, vomissements fécaux et modifications inflammatoires de la tumeur herniaire. Le diagnostic est généralement facile à poser, cependant, une hernie étranglée peut être confondue avec une lymphadénite purulente ou une hydropisie du cordon spermatique.
Si le processus vaginal n'a pas tendance à s'effacer, le principal traitement des hernies inguinales est la chirurgie. [Guide des maladies infantiles Fanconi G., Valgren A., 1960]
| Une photo. A - Testicule normal. B - Hydropisie de tension non communicante du testicule. C - Hydropisie communicante non tendue du testicule. D - Kyste du cordon spermatique. E - La non-fermeture du seul processus vaginal proximal entraîne la formation d'une hernie médullaire. F - Avec une non-fermeture complète du processus vaginal, les organes abdominaux peuvent être déplacés dans le scrotum et une hernie testiculaire se produit. | ||
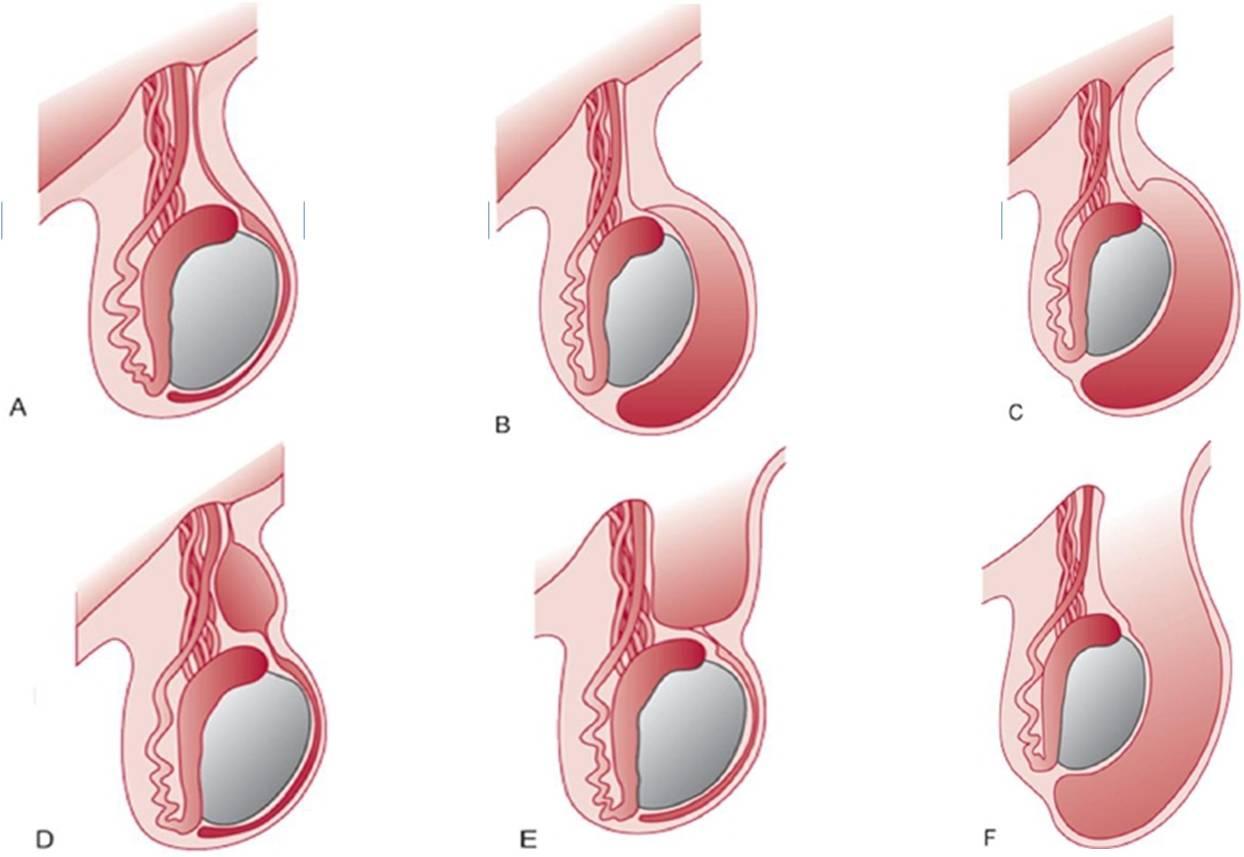 |
||
L'échographie revêt une importance particulière dans les formes latentes de la maladie, lorsqu'il n'y a pas de contenu herniaire dans la cavité du processus vaginal du péritoine. Dans de tels cas, dans le canal inguinal, on trouve une bande écho-négative, qui augmente avec la tension active des muscles abdominaux, l'anxiété et les pleurs de l'enfant. Ce sac herniaire vide communique avec la cavité abdominale libre par l'entonnoir péritonéal et se termine en aveugle dans le scrotum ou le long du canal inguinal.
Atteinte du cordon spermatique à l'échographie
En tant que complication d'une hernie inguinale, un étranglement du cordon spermatique peut survenir. La compression du pédicule vasculaire dans l'anneau aponévrotique de l'orifice herniaire entraîne une ischémie et un infarctus. La maladie survient de manière aiguë, accompagnée d'un syndrome douloureux sévère. Le testicule grossit, devient rouge, œdémateux, dense au toucher. A l'échographie, l'albuginée est épaissie et oedémateuse, le testicule est hypoéchogène, hétérogène. Avec CDI dans les organes retenus, le flux sanguin est fortement réduit et, avec la nécrose, des zones avasculaires apparaissent.
Prends soin de toi, Votre diagnostiqueur!
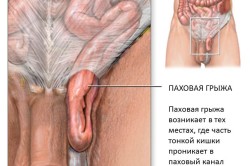
Hernie inguinale - une saillie semblable à une tumeur de l'intestin, de l'épiploon, de l'ovaire, de la trompe de Fallope à travers l'anneau herniaire ouvert dans un canal inguinal affaibli. Chez l'adulte, la maladie survient avec une augmentation de la pression intra-abdominale et un ramollissement du tissu conjonctif. Les hommes sont sujets à une hernie jusqu'à dix fois plus souvent en raison du fait que le canal court et large est moins renforcé par les muscles. La hernie inguinale des nouveau-nés survient lorsque la poche n'est pas fermée. L'échographie d'une hernie inguinale chez un enfant est une procédure de diagnostic nécessaire pour une maladie congénitale causée par une pathologie du tissu conjonctif. La hernie acquise survient chez les adolescents dans le contexte d'une activité physique accrue. Une échographie d'une hernie inguinale doit être enregistrée si les symptômes suivants sont présents :
- lourdeur dans le bas-ventre, douleur rare pendant l'exercice;
- une saillie qui, lorsqu'elle est pressée, revient dans la poche ;
- inconfort pendant le mouvement et la charge;
- menstruations douloureuses avec prolapsus de la trompe de Fallope, ovaire;
- douleur en urinant avec une forme glissante de la maladie;
- flatulence et constipation lorsqu'une partie de l'intestin pénètre dans le sac;
- élargissement asymétrique du scrotum (hernie scrotale);
- pénis dévié du côté opposé;
- lèvres élargies du côté de la hernie chez la femme.
Si cette symptomatologie survient, pour le diagnostic différentiel de la maladie et un choix raisonnable de méthodes de traitement, il est recommandé de faire une échographie de la hernie inguinale, à Moscou et dans la région de Moscou, le coût moyen de l'étude est de 1 500 roubles.
Caractéristiques de la procédure
Un chirurgien expérimenté peut facilement identifier une hernie lors de l'examen, mais pour exclure un certain nombre d'autres pathologies présentant des symptômes similaires (varicocèle, hydrocèle, lymphadénite inguinale, hernie fémorale, oncologie), des études supplémentaires sont nécessaires :
- Faire une échographie du scrotum et une échographie des canaux inguinaux - la procédure est prescrite pour les hommes, s'il est difficile de déterminer la nature de la formation identifiée lors de la palpation. Il est conseillé aux femmes de prendre rendez-vous pour une échographie pelvienne.
- Effectuer une herniographie - une étude utilisant un agent de contraste. En position couchée, le contraste pénètre dans le sac et brille sur la radiographie résultante.
- Effectuer une laparoscopie - effectuer une intervention chirurgicale sous anesthésie générale. Ce type d'étude vous permet de prendre du matériel pour l'histologie.
L'échographie de l'aine n'est pas obligatoire pour le diagnostic d'une hernie dans l'évolution classique de la maladie. Dans le cas où le chirurgien effectue un diagnostic différentiel avec une hydrocèle ou en présence d'une petite saillie, l'échographie de l'aine est la méthode de choix pour le diagnostic matériel primaire.
Une caractéristique importante de la procédure d'échographie pour diagnostiquer une hernie inguinale est la capacité de déterminer le contenu de la poche. Ainsi, avec une hydrocèle (hydropisie du testicule), la cavité est remplie de liquide et de hernie - avec des anses intestinales. La préparation à l'échographie de la région inguinale n'est pas nécessaire.
Comment se déroule une échographie d'une hernie inguinale chez l'homme, la femme et l'enfant
L'échographie est indolore et ne nécessite aucune préparation. L'échographie d'une hernie inguinale chez un enfant, en règle générale, ne provoque pas de peurs ni de larmes. Le patient est allongé sur le canapé, le sonologue applique un gel qui empêche la formation de bulles d'air entre le capteur et la peau, et commence l'étude. Les résultats de l'examen échographique s'affichent à l'écran. L'échographie d'une hernie inguinale chez les hommes fournit des informations fiables sur la maladie, mais pour un diagnostic fiable, les hommes doivent également enregistrer une échographie du canal inguinal et du scrotum. Les femmes se voient prescrire des études supplémentaires du petit bassin.
Une complication dangereuse de la maladie est la violation de la hernie, qui affecte négativement les articulations situées dans la région pelvienne. Chez les femmes, l'étranglement peut entraîner l'ablation de l'ovaire ou d'une partie de l'intestin, une complication de la maladie chez l'homme entraîne la perte du testicule. L'hernie inguinale représente jusqu'à 95 % des hernies du nouveau-né. Sans effectuer la procédure d'échographie de l'aine, accompagnant un diagnostic rapide selon les indications et le traitement chez les jeunes enfants, la maladie peut entraîner la mort.
Le prix d'une échographie d'une hernie inguinale à Moscou et dans la région de Moscou varie de 900 à 4 000 roubles. Pour prendre rendez-vous pour une échographie d'une hernie inguinale, sélectionnez centre médical dans la section Cliniques, lisez les avis sur les médecins et laissez vos coordonnées dans un formulaire spécial.
- Causes de la maladie
- Une visite chez le médecin s'impose
- Procédure d'échographie
- Méthodes de diagnostic alternatives
- Une rechute est-elle possible ?
Pour un diagnostic rapide et fiable d'une formation saillante dans l'aine, une échographie de la hernie inguinale doit être effectuée.
La hernie inguinale fait partie des maladies qui touchent principalement les hommes. Très souvent, il survient chez les enfants, mais les adultes peuvent également souffrir d'une maladie similaire. Il existe différentes causes et façons de traiter la maladie, mais les symptômes et le diagnostic d'une hernie inguinale sont similaires dans tous les cas.
Le plus souvent, ce phénomène est observé chez les garçons des premières années de la vie. Cela est dû aux particularités de la structure anatomique du canal inguinal. Tout commence pendant le développement intra-utérin du fœtus. Les testicules, qui devraient être dans le scrotum alors que le fœtus est à l'intérieur de l'utérus, sont situés dans la cavité abdominale. En cours de développement, les testicules descendent dans le scrotum, à ce moment une anomalie peut survenir lorsque le testicule, descendant, emporte avec lui un morceau de péritoine. Ainsi, une sorte de poche est obtenue, où les organes internes peuvent tomber, et au fil du temps, des dépôts graisseux s'accumulent, qui se pressent et se gonflent.
Causes de la maladie
 Causes ou facteurs qui provoquent l'apparition d'une hernie inguinale:
Causes ou facteurs qui provoquent l'apparition d'une hernie inguinale:
- Anneau inguinal faible et le tissu conjonctif lui-même. En règle générale, ce facteur est inné.
- Activité physique excessive. En soulevant le poids, on "s'appuie" contre le péritoine, c'est là que la pression entre lors de l'effort.
Toute charge caractérisée par une augmentation de la pression dans la cavité abdominale peut devenir un catalyseur de la formation. Même une forte toux, des vomissements ou une constipation chronique peuvent en être la cause.
Pour diagnostiquer et confirmer la présence d'une hernie inguinale chez un patient, il est nécessaire de subir un certain nombre de consultations différentes.
Retour à l'index
Une visite chez le médecin s'impose
 Si l'on soupçonne la présence ou le début du développement d'une hernie inguinale, vous devez tout d'abord consulter un médecin. Ce type d'examen est réalisé par un chirurgien. Le diagnostic des adultes est en outre effectué par un urologue. Le chirurgien doit examiner la région de l'aine, sentir l'anneau inguinal, cela se fait à travers le scrotum. Le médecin peut vous demander de vous asseoir et de vous lever, de resserrer les muscles du péritoine. Pour examiner l'enfant, vous devez contacter un chirurgien pédiatrique.
Si l'on soupçonne la présence ou le début du développement d'une hernie inguinale, vous devez tout d'abord consulter un médecin. Ce type d'examen est réalisé par un chirurgien. Le diagnostic des adultes est en outre effectué par un urologue. Le chirurgien doit examiner la région de l'aine, sentir l'anneau inguinal, cela se fait à travers le scrotum. Le médecin peut vous demander de vous asseoir et de vous lever, de resserrer les muscles du péritoine. Pour examiner l'enfant, vous devez contacter un chirurgien pédiatrique.
En cas de douleur aiguë, une suspicion d'infraction, une hospitalisation ou une équipe d'ambulance seront très probablement nécessaires.
Retour à l'index
Procédure d'échographie
Souvent, le diagnostic d'une hernie inguinale ne pose aucune difficulté et un examen par un médecin suffit pour poser un diagnostic, qui prescrira immédiatement le traitement et le régime nécessaires. Cependant, certains cas nécessitent des outils de diagnostic supplémentaires, surtout en cas de doute sur le diagnostic. La hernie inguinale est similaire aux types de maladies suivants :

- Hydrocèle ou hydrocèle. Elle diffère d'une hernie en ce que la "poche" supplémentaire ne remplit pas l'organe interne du péritoine, mais le liquide. Il arrive que ce fait soit découvert directement lors de l'opération. Cependant, les deux maladies sont traitées de la même manière, donc même si elles sont confondues, aucun mal ne se produira.
- Ganglion lymphatique inguinal enflammé. Souvent, l'inflammation du ganglion lymphatique se caractérise par une augmentation de la température corporelle, une douleur au site de l'inflammation. Mais il y a des moments où ces symptômes sont absents. Ensuite, vous pouvez déterminer la cause au moment du sondage. Le ganglion lymphatique est plus dense, la poche herniaire est molle.
Afin d'établir définitivement le diagnostic, le plus sûr serait de subir une échographie de la région inguinale. Le processus d'examen échographique lui-même n'est ni difficile ni douloureux. Le médecin qui mène l'étude examine attentivement l'objet du doute lui-même, le canal inguinal, le scrotum. Il enregistrera toutes les observations et les transmettra au patient.
Lors du processus d'échographie de la région inguinale, vous pouvez voir exactement de quoi est remplie la «poche»: intestin ou liquide, et ainsi comprendre s'il s'agit d'une hernie ou d'une hydropisie.
 Sur la base de ces données, le chirurgien pourra déterminer avec précision l'emplacement, la taille, le remplissage de la «poche», les problèmes associés et, bien sûr, établir un diagnostic précis. Sur la base de l'échographie, un traitement sera prescrit, comprenant généralement une intervention chirurgicale.
Sur la base de ces données, le chirurgien pourra déterminer avec précision l'emplacement, la taille, le remplissage de la «poche», les problèmes associés et, bien sûr, établir un diagnostic précis. Sur la base de l'échographie, un traitement sera prescrit, comprenant généralement une intervention chirurgicale.
Parallèlement à l'échographie, il est souvent nécessaire de procéder à un examen radiologique de la région pelvienne. Cela est particulièrement vrai dans les cas. Une hernie peut donner des complications aux articulations pelviennes. Une hernie étranglée aggrave l'état du patient avec des nausées, parfois des vomissements, des difficultés à évacuer les gaz et entraîne des problèmes de selles. Afin de réaliser l'opération qualitativement, ces méthodes d'examen sont utilisées au préalable. De plus, avant l'opération, du sang et de l'urine sont prélevés pour analyse.
Après l'opération, très probablement, l'examen échographique devra être répété. Ceci est fait afin d'examiner le résultat de l'opération et du traitement et de prévenir les complications à temps.
