Wykonaj USG przepukliny pachwinowej. Diagnoza przepukliny pachwinowej
Ze względu na słabość aparatu mięśniowo-szkieletowego może rozwinąć się takie zjawisko jak przepuklina. W praktyce medycznej występują takie rodzaje przepuklin jak udowa, pachwinowa, brzuszna i pępkowa. Ten stan patologiczny może rozwinąć się w każdym wieku, niezależnie od płci. Biorąc pod uwagę niebezpieczeństwo tego stanu patologicznego, można powiedzieć, że w odpowiednim czasie USG przepukliny pozwala uniknąć powikłań, takich jak naruszenie i pęknięcie.
Jeśli podejrzewa się przepuklinę pępkową, przepisuje się osobę procedura ultradźwiękowa ten teren. Sieć większa lub część jelita najczęściej pełni rolę zawartości worka przepuklinowego. Miejscem wyjścia przepukliny jest pierścień pępowinowy. Problem ten dotyczy szczególnie osób zawodowo uprawiających sporty siłowe, a także noworodków.
Powstawanie przepukliny pępkowej u niemowląt wiąże się ze spowolnieniem procesu przerostu pępowiny. Przy częstych łzach dochodzi do napięcia mięśni brzucha, w wyniku czego u dziecka tworzy się przepuklina. Inną częstą przyczyną przepukliny pępkowej są zaparcia.
U dorosłych czynnikiem prowokującym może być zwiększona aktywność fizyczna, a także poród. W trakcie diagnostyki ultrasonograficznej lekarz specjalista może ocenić stopień wystawania treści Jama brzuszna, a także ryzyko naruszenia worka przepuklinowego.
Taktyka USG przepukliny pępkowej u dorosłych jest taka sama dla mężczyzn i kobiet. Przed przepisaniem badania ultrasonograficznego pacjentom z podejrzeniem przepukliny pępowiny przepisuje się metody diagnostyczne, takie jak test na kaszel, określenie stopnia redukowalności i wysunięcia worka przepuklinowego, a także ocenę koloru skóry wokół formacji przepuklinowej .
USG przepukliny pachwinowej
Ten stan patologiczny charakteryzuje się wypadaniem odcinków narządów wewnętrznych przez otwór w osłabionym kanale pachwinowym. W wieku dorosłym zmiękczenie tkanki łącznej przy zwiększonym ciśnieniu wewnątrzgałkowym może wywołać to zjawisko. W dzieciństwie problem ten wywołuje brak zrostu tzw. kieszonki, przez którą u dziewczynek mocuje się więzadło okrągłe macicy, a u chłopców jądra schodzą do moszny. Ta patologia uzyskała największe rozpowszechnienie wśród przedstawicieli męskiej populacji.
Najbardziej wiarygodną metodą diagnozowania tego stanu jest USG okolicy pachwinowej i jej kanału. U mężczyzn wykonuje się nie tylko badanie ultrasonograficzne przepukliny pachwinowej, ale także. Ta technika pozwala wykryć następujące funkcje:
- lokalizacja i stan ścian kanału pachwinowego;
- wielkość i lokalizacja przepukliny;
- charakter zawartości worka przepuklinowego.
W razie potrzeby wykonuje się dodatkowe badanie narządów miednicy, które pozwala określić charakter zawartości worka przepuklinowego.
Diagnostyka ultrasonograficzna przepukliny pachwinowej jest konieczna w przypadku zapalenia pachwinowego węzła chłonnego lub wodniaka. Wodniak to obrzęk jądra charakteryzujący się nagromadzeniem płynu we wspomnianej wcześniej kieszeni. W procesie zapalnym w okolicy pachwinowych węzłów chłonnych powstaje gęsty występ, któremu towarzyszy wzrost temperatury ciała.
Cechy te umożliwiają różnicowanie obu stanów z przepukliną pachwinową. W procesie USG kanału pachwinowego przepuklinę można uwidocznić tylko w przypadku wypadnięcia części jednego z narządów. Przy niewielkich rozmiarach ujścia przepukliny nie ma możliwości uwidocznienia przepukliny kanału pachwinowego.
- Jeśli badanie jest przeprowadzane u mężczyzn, lekarz specjalista ocenia stan powrózka nasiennego, jąder i innych struktur organicznych okolicy pachwinowej.
- Podczas badania kobiet bierze się pod uwagę stan narządów miednicy, ponieważ przedstawiciele kobiet mają ryzyko utworzenia worka przepuklinowego z części jajowodów i jajników.
Aby uzyskać bardziej wiarygodne informacje o obecności przepukliny, wykonuje się badanie ultrasonograficzne okolicy kanału pachwinowego w przekroju podłużnym i poprzecznym. Na etapie tworzenia się worka przepuklinowego tego typu badanie będzie w stanie zwizualizować odpowiedni obraz kliniczny, który wskaże wypełnienie worka przepuklinowego.
Badanie to nie wymaga specjalnego przygotowania, jest bezbolesne, bezpieczne i nie ma przeciwwskazań.
Badanie przepukliny białej linii brzucha
Występ przepukliny w okolicy przejścia białej linii brzucha jest dość niebezpiecznym stanem. Choroba ta charakteryzuje się pojawieniem się pojedynczych lub wielu guzków między mięśniami prostymi brzucha. Najczęściej w okolicy nadbrzusza powstają przepuklinowe wypukłości, znajdujące się nad pępkiem. Wynika to ze słabości aparatu mięśniowo-szkieletowego tego obszaru.
Osoby cierpiące na tę chorobę zauważają dyskomfort wzdłuż białej linii, a także powstawanie charakterystycznych workowatych wypukłości. W zależności od nasilenia procesu patologicznego worki przepuklinowe mogą albo wyjść same, albo powrócić do swojej pierwotnej pozycji. Jeśli przepuklina przestała się zmniejszać, mówimy o jej naruszeniu. Szczegółowe badanie ultrasonograficzne przepukliny okolicy brzusznej pozwala na szybką diagnozę nasilenia procesu patologicznego i ocenę charakteru treści przepukliny.
Niezależnie od umiejscowienia wypukłości przepukliny badanie za pomocą fal ultradźwiękowych ujawni charakter treści patologicznej wypukłości, a także oceni perspektywy jej naruszenia. Ponadto badanie to może być wykorzystywane zarówno jako samodzielna metoda, jak i jako część kompleksowego badania diagnostycznego.
Technika badania ultrasonograficznego kanału pachwinowego u dzieci.
Yusufov A.A., Rumyantseva G.N., Pykov M.I.
Wstęp
Obecnie w medycynie światowej i krajowej aktywnie rozwija się nowy kierunek w diagnostyce ultrasonograficznej - badanie ultrasonograficzne układu mięśniowo-szkieletowego. Ze względu na dużą zawartość i dostępność informacji, metody ultrasonograficzne znajdują szerokie zastosowanie w chirurgii dziecięcej i urologii. Jednak większość autorów poświęciła swoje prace badaniu anatomii i diagnostyce chorób moszny, niesprawiedliwie mało uwagi poświęcając okolicy pachwinowej, podczas gdy prowadzone jest leczenie operacyjne chorób niezarośniętego wyrostka pochwowego u dzieci wychodzić dokładnie z dostępu pachwinowego. Choroby związane z zaburzeniami obliteracji pochwy otrzewnej, wnętrostwo, żylaki powrózka nasiennego najczęściej w praktyce pediatrycznej wymagają planowego leczenia chirurgicznego. Operacje kanału pachwinowego i jądra u dzieci stanowią ponad 67% wszystkich planowanych interwencji chirurgicznych. Badanie anatomii ultrasonograficznej kanału pachwinowego u dzieci może znacznie poprawić diagnostykę chorób okolicy pachwinowej.
cel Nasza praca polegała na opracowaniu techniki badania ultrasonograficznego kanału pachwinowego u dzieci w różnym wieku.
Materiały i metody badań
W celu określenia anatomii echograficznej kanału pachwinowego wykonano badanie ultrasonograficzne u 189 dzieci bez patologii okolicy pachwinowo-mosznowej w wieku od 1 miesiąca do 16 lat (grupa kontrolna), które były badane i leczone w urologii i pierwsze oddziały chirurgiczne Dziecięcego Szpitala Klinicznego w Twerze w latach 2000-2008
Badanie przeprowadzono dla wszystkich dzieci na urządzeniach ultradźwiękowych HD-11XE i iU-22 (Philips, Holandia). Zastosowano szerokopasmowe czujniki liniowe o częstotliwości skanowania 5–12 MHz. Wstępne przygotowanie do badania nie było wymagane. Zgodnie z opracowaną techniką wykonano polipozycyjne badanie ultrasonograficzne okolicy pachwinowej. Pacjentów badano zarówno w pozycji stojącej, jak i leżącej na plecach z lekko ugiętymi nogami.
Dane ilościowe materiału klinicznego, w zależności od charakteru dystrybucji, przedstawiono jako medianę, 5–95 percentyl.
Wyniki badań i dyskusja
Na początku badania czujnik montuje się w projekcji skośnej wzdłuż fałdu pachwinowego, a następnie, powoli przesuwając się równolegle do fałdu pachwinowego w kierunku proksymalnym, na monitorze wyświetlany jest obraz kanału pachwinowego (ryc. 1) .
Rys 1. Lokalizacja czujnika ultradźwiękowego w badaniu kanału pachwinowego
Punktami orientacyjnymi lokalizacji kanału pachwinowego są: kość łonowa, powrózek nasienny, naczynia udowe, biodrowe zewnętrzne i nadbrzuszne dolne, mięśnie przedniej ściany brzucha. Mając wystarczające doświadczenie osobiste, uważamy, że najbardziej dostępnym i wiarygodnym punktem odniesienia do rozpoczęcia badania kanału pachwinowego u dzieci jest część mosznowa powrózka nasiennego. W takim przypadku wskazane jest rozpoczęcie badania od nasady moszny. Czujnik jest zainstalowany u nasady moszny w kierunku wzdłużnym. Jednocześnie na monitorze aparatu wyświetlany jest obraz mosznowej części powrózka nasiennego (ryc. 2).
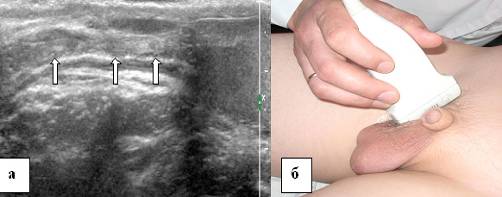
Ryż. 2. Mosznowa część powrózka nasiennego. a - echogram 13-letniego dziecka nasiennego, b - lokalizacja czujnika ultradźwiękowego w badaniu części mosznowej kanału nasiennego. Skan wzdłużny. Przewód nasienny jest oznaczony strzałkami.
Obraz ultrasonograficzny powrózka nasiennego wygląda jak struktura rurkowa o średniej echogeniczności. U starszych dzieci struktura powrózka nasiennego w przekroju podłużnym ma drobną siatkę ze względu na obecność w składzie naczyń żylnych splotu wiciowatego, którego średnica może dochodzić do 2 mm. adolescencja. Mosznową część powrózka nasiennego bada się w przekroju podłużnym i poprzecznym. W celu zobrazowania kanału pachwinowego głowicę obraca się o 90° i umieszcza się prostopadle do przekroju powrózka nasiennego w kierunku poprzecznym u nasady moszny (ryc. 3).
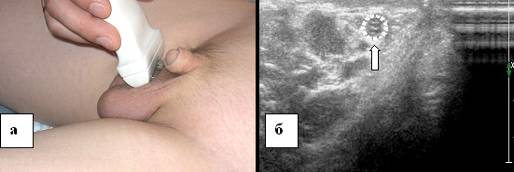
Ryż. 3. Mosznowa część powrózka nasiennego. a - echogram powrózka nasiennego 13-letniego dziecka, b - lokalizacja czujnika ultradźwiękowego w badaniu mosznowej części powrózka nasiennego. Skanowanie krzyżowe. Przewód nasienny jest oznaczony strzałką.
Ponadto, nie odrywając się od powierzchni skóry, czujnik powoli porusza się w kierunku czaszkowym wzdłuż przewodu nasiennego. Jednocześnie należy postarać się, aby obraz przekroju powrózka nasiennego był wizualizowany w środkowej trzeciej części echogramu. W tej pozycji przewód nasienny jest badany aż do lejka brzusznego, następnie czujnik jest obracany o 90° zgodnie z ruchem wskazówek zegara i przewód nasienny jest wyświetlany na monitorze w kierunku wzdłużnym. W takim przypadku czujnik będzie umieszczony równolegle i 1,5-2,0 cm powyżej (proksymalnie) fałdu pachwinowego. Powstały obraz powrózka nasiennego odpowiada tej jego części, która znajduje się wewnątrz kanału pachwinowego (ryc. 4).
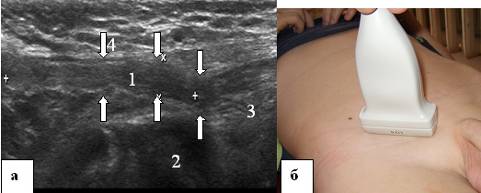
Ryż. 4. Kanał pachwinowy. a - echogram kanału pachwinowego 7-letniego dziecka, b - lokalizacja czujnika ultradźwiękowego podczas badania kanału pachwinowego. Skan wzdłużny. Kanał pachwinowy jest oznaczony strzałkami. 1 - elementy powrózka nasiennego, 2 - kość łonowa, 3 - lejek brzuszny, 4 - rozcięgno mięśnia skośnego zewnętrznego brzucha.
Kanał pachwinowy to wydłużona szczelina, która znajduje się w dolnej części ściany brzucha w grubości mięśni brzucha. Długość kanału wynosi 4,0–4,5 cm, kierunek kanału jest skośny w dół.
U noworodków kanał pachwinowy jest krótki (0,5–2,0 cm), ma prawie prosty kierunek. Takie parametry kanału pachwinowego małych pacjentów pozwalają na jednoczesną wizualizację jądra, mosznowej części powrózka nasiennego i kanału pachwinowego w całym. Powierzchowny pierścień pachwinowy u niemowląt znajduje się wyżej niż u dorosłych (ryc. 5-6).
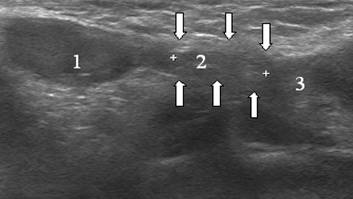
Rycina 5. Echogram kanału pachwinowego noworodka. Skan wzdłużny. Kanał pachwinowy jest oznaczony strzałkami. 1 - jądro, 2 - elementy powrózka nasiennego, 3 - lejek brzuszny.
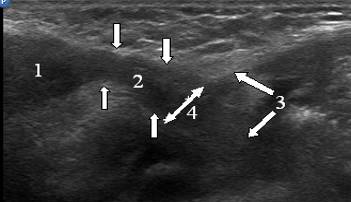
Ryc. 6. Echogram kanału pachwinowego dziecka w wieku 2 miesięcy. Skan wzdłużny. Kanał pachwinowy jest oznaczony pionowymi strzałkami. 1 - jądro, 2 - elementy powrózka nasiennego, 3 - lejek brzuszny, 4 - głęboki pierścień pachwinowy.
Wraz ze wzrostem dziecka kanał pachwinowy wydłuża się, a w okresie dojrzewania nabiera rozmiarów osoby dorosłej (ryc. 7-9).
![]()
Ryż. 7. Echogram kanału pachwinowego 7-letniego chłopca. Skan wzdłużny. Kanał pachwinowy jest oznaczony pionowymi strzałkami. 1 - elementy powrózka nasiennego, 2 - lejek brzuszny.
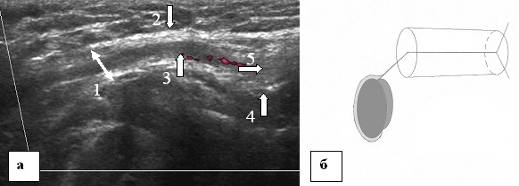
Ryc. 8. Echogram kanału pachwinowego 15-letniego nastolatka. Skan wzdłużny. a - echogram kanału pachwinowego, b - schematyczne przedstawienie echogramu. 1 - powierzchowny pierścień pachwinowy, 2 - rozcięgno mięśnia skośnego zewnętrznego brzucha, 3 - elementy powrózka nasiennego, 4 - powięź poprzeczna, 5 - lejek brzuszny.
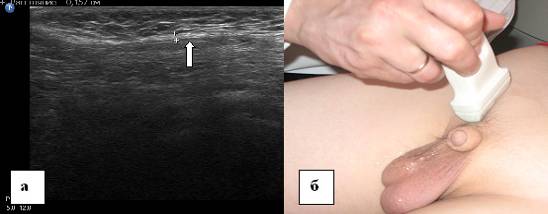
Rycina 9. Rozcięgno mięśnia skośnego zewnętrznego brzucha. a - echogram rozcięgna zewnętrznego mięśnia skośnego brzucha 13-letniego dziecka. Skan wzdłużny. b - lokalizacja czujnika ultradźwiękowego w badaniu kanału pachwinowego. Rozcięgno zewnętrznego mięśnia skośnego brzucha jest oznaczone strzałką.
Przednia ściana kanału pachwinowego jest utworzona przez rozcięgno zewnętrznego mięśnia skośnego brzucha, co odpowiada cienkiej hiperechogenicznej strukturze na echografii (ryc. 10).
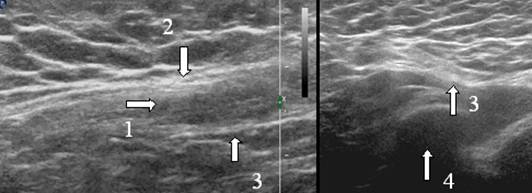
Ryc. 10. Echogram więzadła pachwinowego 12-letniego dziecka. a - skanowanie wzdłuż kanału pachwinowego, b - skanowanie prostopadle do kanału pachwinowego, 1 - kanał pachwinowy, 2 - rozcięgno mięśnia skośnego zewnętrznego brzucha, 3 - więzadło pachwinowe, 4 - kość łonowa.
W chirurgii dziecięcej największe znaczenie ma ocena stanu anatomicznego i topograficznego ściany przedniej kanału pachwinowego, ponieważ w przypadku rozcięgna pocienionego i nitkowatego mięśnia skośnego zewnętrznego brzucha przepukliny z operacją plastyczną odcinka przedniego wskazana jest ściana. Pomiar grubości rozcięgna zewnętrznego mięśnia skośnego brzucha wykonuje się za pomocą podłużnego skanu kanału pachwinowego w rzucie jego środkowej trzeciej części (ryc. 9).
Aby ocenić budowę i grubość rozcięgna zewnętrznego mięśnia skośnego brzucha, konieczne jest zbadanie go w całym kanale pachwinowym. W tym celu głowicę umieszcza się wzdłużnie nad fałdem pachwinowym i powoli przesuwa się równolegle do fałdowania w kierunku czaszkowym, następnie głowicę obraca się o 90° i przesuwa w kierunku ogonowym i czaszkowym nad kanałem pachwinowym. W tym przypadku ocenia się nie tylko grubość rozcięgna, ale także jego strukturę. Zwykle rozcięgno mięśnia skośnego zewnętrznego definiuje się jako liniową, ciągłą, hiperechogeniczną strukturę podkreślającą przednią ścianę kanału pachwinowego. Pęknięcie rozcięgna ma niejednorodna struktura ze względu na jego pojedyncze włókna, a jego grubość jest znacznie mniejsza niż normalnie. Powierzchowny pierścień pachwinowy znajduje się nad kością łonową w rozcięgna zewnętrznego mięśnia skośnego brzucha i ma postać owalnego otworu, ograniczonego od góry przyśrodkową nasadą więzadła pachwinowego (patrz ryc. 7). Z kolei więzadło pachwinowe odpowiada dolnej ścianie kanału pachwinowego. Więzadło pachwinowe definiuje się jako hiperechogeniczną strukturę liniową wzdłuż dolnego konturu powrózka nasiennego, która jest kontynuacją rozcięgna zewnętrznego mięśnia skośnego brzucha (ryc. 10).
Górną ścianę kanału pachwinowego tworzą dolne wiązki wewnętrznych skośnych i poprzecznych mięśni brzucha. Te grupy mięśni są wyraźnie widoczne w badaniu polipozycyjnym z podłużnym kierunkiem czujnika (ryc. 11). Podczas badania rozcięgna zewnętrznego mięśnia skośnego brzucha należy ocenić strukturę i nasilenie tej grupy mięśni przedniej ściany brzucha, ponieważ ich anatomiczny związek tworzy normalną anatomię kanału pachwinowego.
Tylną ścianę kanału pachwinowego tworzy powięź poprzeczna (patrz ryc. 7). Powięź pogłębiająca się w kształcie lejka przechodzi do powrózka nasiennego w postaci błony pochwowej. Na USG powięź poprzeczna jest widoczna jako hiperechogeniczna struktura wzdłuż tylnej powierzchni powrózka nasiennego o grubości do 1 mm. Ocena budowy i integralności tylnej ściany kanału pachwinowego jest najważniejsza u młodzieży i dorosłych pacjentów.
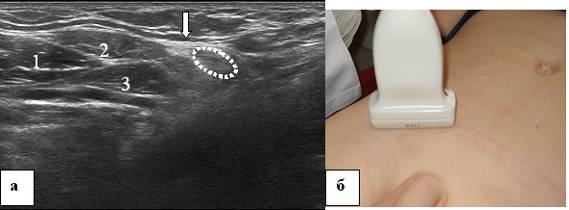
Rycina 11. Kanał pachwinowy 16-letniego chłopca. a - echogram kanału pachwinowego. Skanowanie poprzeczne, b - lokalizacja czujnika ultradźwiękowego. 1 - mięsień skośny wewnętrzny brzucha, 2 - mięsień skośny zewnętrzny brzucha, 3 - mięsień poprzeczny brzucha, elipsa kropkowana - przekrój kanału pachwinowego, strzałka wskazuje rozcięgno mięśnia skośnego zewnętrznego brzucha.
Głęboki otwór kanału pachwinowego jest utworzony przez lejkowate zagłębienie powięzi poprzecznej brzucha i znajduje się 1,5-2,0 cm powyżej środka więzadła pachwinowego. Punktem odniesienia dla badania USG są naczynia biodrowe zewnętrzne, a także naczynia w nadbrzuszu dolnym, przebiegające wzdłuż przyśrodkowej krawędzi pierścienia pachwinowego głębokiego. Od wewnątrz i od dołu głęboki pierścień pachwinowy jest ograniczony łukowatym, pogrubionym brzegiem - tak zwanym więzadłem między dołami (lig. interfoveolare (Hesselbachi)) (ryc. 12). Od strony jamy brzusznej głęboki pierścień pachwinowy odpowiada zewnętrznemu dołkowi pachwinowemu, wyrażonemu na otrzewnej i zakrywającemu tutaj ten otwór.
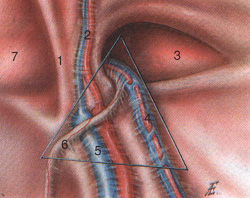
Ryż. 12. Trójkąt Giesselbacha. Prawy obszar pachwinowy. Widok z jamy brzusznej: 1 - więzadło pępkowe przyśrodkowe, 2 - tętnica i żyła nadbrzusza dolna, 3 - lokalizacja przepukliny pachwinowej skośnej, 4 - naczynia powrózka nasiennego, 5 - żyła i tętnica biodrowa zewnętrzna, 6 - nasieniowod, 7 - lokalizacja bezpośredniej przepukliny pachwinowej.
Aby zobrazować pierścień pachwinowy, wystarczy uzyskać obraz całego kanału pachwinowego zgodnie z opisaną powyżej metodą, co jest możliwe u prawie każdego pacjenta w dzieciństwie. W projekcji głębokiego pierścienia pachwinowego kąt nasienny lekko wygina się w kierunku miednicy małej. Pomiar parametrów głębokiego pierścienia pachwinowego odbywa się w projekcji przejścia lejka brzusznego do kanału pachwinowego z głębokim oddechem (ryc. 13). W przekroju podłużnym mierzy się przednio-tylny rozmiar głębokiego pierścienia pachwinowego.
Ryż. 13. Echogram kanału pachwinowego dziecka w wieku 2 miesięcy. Skan wzdłużny. Kanał pachwinowy jest oznaczony pionowymi strzałkami. 1 - jądro, 2 - elementy powrózka nasiennego, 3 - lejek brzuszny, 4 - głęboki pierścień pachwinowy.
Aby zmierzyć jej szerokość, należy obrócić proksymalny koniec sondy o 90 stopni (ryc. 14).
Ryż. 14. Echogram głębokiego pierścienia pachwinowego 13-letniego dziecka. a - echogram kanału pachwinowego. Skanowanie poprzeczne, b - lokalizacja czujnika ultradźwiękowego.
W niektórych sytuacjach, gdy kontakt z dziećmi w celu wykonania testów czynnościowych jest utrudniony lub z dziećmi otyłymi, występują trudności w różnicowaniu pierścienia głębokiego pachwinowego. W takich sytuacjach najdogodniejszym punktem odniesienia dla głębokiego pierścienia pachwinowego są dolne naczynia nadbrzusza, które wychodzą z zewnętrznych naczyń biodrowych i przechodzą bezpośrednio przy przyśrodkowym brzegu głębokiego pierścienia pachwinowego w górę wewnątrz powięzi wzdłuż tylnej powierzchni mięsień prosty brzucha.
W dzieciństwie wizualizacja dolnych naczyń w nadbrzuszu zwykle nie sprawia trudności. Aby uwidocznić dolne naczynia nadbrzusza, konieczne jest zeskanowanie mięśnia prostego brzucha w przekroju. Badanie należy rozpocząć od kości łonowej w kierunku czaszkowym. W trybie mapowania dopplerowskiego kolorem lub mocą dolne naczynia nadbrzusza są wizualizowane wzdłuż tylnej powierzchni dolnej jednej trzeciej mięśnia prostego brzucha. Następnie wykonuje się skan wzdłuż przebiegu tych naczyń do miejsca ich odejścia od naczyń biodrowych zewnętrznych (ryc. 15). Głęboki pierścień pachwinowy znajduje się z boku dolnych naczyń nadbrzusza (ryc. 16).
Ryż. 15. Dolne naczynia w nadbrzuszu, tryb przepływu koloru. a - obraz echograficzny dolnych naczyń nadbrzusza. Skanowanie poprzeczne, b - lokalizacja czujnika ultradźwiękowego. 1 - naczynia biodrowe zewnętrzne, 2 - naczynia w nadbrzuszu dolne, 3 - rectus abdominis.
Ryż. 16. Obraz ultrasonograficzny głębokiego pierścienia pachwinowego. 1 - naczynia biodrowe zewnętrzne, 2 - pierścień głęboki pachwinowy, 3 - naczynia nadbrzusza dolnego, 4 - rectus abdominis.
Jeżeli w rzucie początku dolnych naczyń w nadbrzuszu głowicę obrócimy końcem przyśrodkowym w dół, uzyskamy obraz kanału pachwinowego w przekroju podłużnym (ryc. 7).
Główne parametry kanału pachwinowego, uzyskane przez nas w trakcie badania 189 dzieci bez patologii okolicy pachwinowo-mosznowej, znajdują odzwierciedlenie w tabeli. jeden.
Patka. 1. Główne parametry kanału pachwinowego (mm) u dzieci w różnych grupach wiekowych (n=189)
Parametry statystyczne | Wiek, lata |
|||||
Grubość rozcięgna zewnętrznego mięśnia skośnego brzucha |
||||||
5–95 centyl | ||||||
Grubość powięzi poprzecznej brzucha |
||||||
5–95 centyl | ||||||
Wymiary głębokiego pierścienia pachwinowego |
||||||
5–95 centyl | ||||||
Wymiary powierzchownego pierścienia pachwinowego |
||||||
5–95 centyl | ||||||
wnioski
Badanie prawidłowej anatomii ultrasonograficznej obszaru pachwinowo-mosznowego jest kluczem do udanej pracy radiologa. Nowoczesne technologie ultrasonografii medycznej to najbardziej dostępne, nieszkodliwe, nieinwazyjne i dość szybkie metody uzyskiwania wiarygodnych informacji o topograficznej budowie anatomicznej okolicy pachwinowej.
Anatomia okolicy pachwinowej według Prives
kanał pachwinowy, canalis inguinalis, to szczelina, przez którą przechodzi powrózek nasienny, funiculus spermaticus u mężczyzn, a więzadło okrągłe macicy u kobiet. Umieszcza się go w dolnej części ściany brzucha po obu stronach brzucha, bezpośrednio nad więzadłem pupariowym i przebiega od góry do dołu, od zewnątrz do wewnątrz, od tyłu do przodu. Jego długość wynosi 4,5 cm, tworzy się w następujący sposób: wewnętrzne mięśnie skośne i poprzeczne rosną do zewnętrznych dwóch trzecich rowka więzadła poczwarkowego, podczas gdy nie mają tego połączenia wzdłuż przyśrodkowej trzeciej części więzadła i swobodnie się rozprzestrzeniają przez przewód nasienny lub więzadło okrągłe. W ten sposób między dolną krawędzią wewnętrznych mięśni skośnych i poprzecznych od góry a przyśrodkowym odcinkiem więzadła łonowego od dołu uzyskuje się trójkątną lub owalną szczelinę, w której osadzony jest jeden z wymienionych narządów. Ta szczelina to tak zwany kanał pachwinowy. Od dolnej krawędzi wewnętrznych skośnych i poprzecznych mięśni zwisających nad sznurem nasiennym, wiązka włókien mięśniowych rozciąga się do tego ostatniego, towarzysząc sznurowi w mosznie, m. cremaster (mięsień unoszący jądro).
Szczelina kanału pachwinowego jest zamknięta z przodu przez rozcięgno zewnętrznego mięśnia skośnego brzucha, przechodzącego poniżej w więzadło pachwinowe, a za nim pokrywa powięź poprzeczna. W kanale pachwinowym można więc wyróżnić cztery ściany. przednia ściana utworzony przez rozcięgno zewnętrznego mięśnia skośnego brzucha i pleców - powięź poprzeczna; górna ściana kanał jest reprezentowany przez dolną krawędź wewnętrznych mięśni skośnych i poprzecznych oraz niżej- więzadło pupart. W przedniej i tylnej ścianie kanału pachwinowego znajduje się otwór zwany pierścieniem pachwinowym, powierzchowny i głęboki. Przewód nasienny przechodzi przez kanał pachwinowy do jamy brzusznej. Ponieważ głęboki pierścień pachwinowy znajduje się z boku, z tyłu i nieco wyżej niż powierzchowny, przebieg kanału pachwinowego, jak wskazano, jest skośny: od tyłu do przodu, od góry do dołu i od boku do przyśrodkowego.
Kliknij na zdjęcia, aby powiększyć.
Powierzchowny pierścień pachwinowy, anulus inguinalis superficialis (w ścianie przedniej), powstaje w wyniku dywergencji rozcięgna zewnętrznego mięśnia skośnego na dwie nogi (crura), z których jedna, crus laterale, jest przymocowana do gruźlicy łonowej, a druga, crus mediale, do zespolenia łonowego. Oprócz tych dwóch nóg, trzecia (tylna) noga kanału powierzchownego, lig. odruch, który leży już w kanale pachwinowym za powrózkiem nasiennym. Ta noga jest utworzona przez dolne włókna rozcięgna m. obliquus externus abdominis po przeciwnej stronie, które przekraczając linię środkową, przechodzą za crus mediale i łączą się z włóknami więzadła poczwarkowego. Ograniczony crus mediale i crus laterale, powierzchowny pierścień pachwinowy ma kształt ukośnej trójkątnej szczeliny. Ostry kąt boczny szczeliny jest zaokrąglony łukowatymi włóknami ścięgien, fibrae intercrurales, powstałymi z powodu pokrycia powięzi m. obliquus externus abdominis. Ta sama powięź schodzi w postaci cienkiego filmu od krawędzi powierzchownego pierścienia pachwinowego do powrózka nasiennego, towarzysząc temu ostatniemu w mosznie pod nazwą powięź cremasterica.
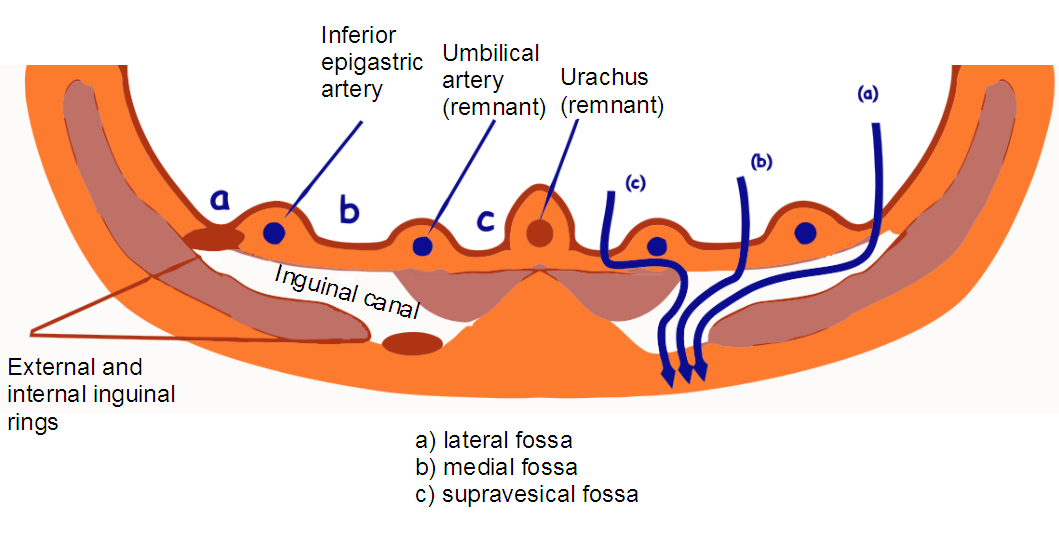
Głęboki pierścień pachwinowy, anulus inguinalis profundus, znajduje się w okolicy tylnej ściany kanału pachwinowego, utworzonej przez powięź poprzeczną, która ciągnie się od brzegów pierścienia do powrózka nasiennego, tworząc otaczającą go błonę wraz z jądrem, powięź spermatica interna . Środkowa krawędź głębokiego pierścienia pachwinowego jest wzmocniona wiązką łukowatych włókien, lig. interfoveolare. Dodatkowo ściana tylna kanału pachwinowego jest wzmocniona w części przyśrodkowej włóknami ścięgien wystającymi z odcinka rozcięgnowego. brzucha poprzecznego i schodząc wzdłuż krawędzi mięśnia prostego w dół do więzadła poczwarkowego. To jest tak zwany falx inguinalis. Pomiędzy tymi dwoma ufortyfikowanymi miejscami znajduje się słabsza część tylnej ściany kanału pachwinowego. Otrzewna pokrywająca tę ścianę tworzy dwa doły pachwinowe, fossa inguinales, oddzielone od siebie zwykłymi fałdami otrzewnej, zwanymi fałdami pępowinowymi. Fałdy te są następujące: najbardziej boczna - plica umbilicalis lateralis - powstaje poprzez podniesienie przechodzącej pod nią otrzewnej a. w nadbrzuszu dolny; medial - plica umbilicalis medialis - zawiera ligamentum umbilicale mediale, czyli zarośnięte a. zarodek pępkowy; median - plica umbilicalis mediana - obejmuje lig. umbilicale medianum, zarośnięty układ moczowy (urachus) zarodka.
| Tylna powierzchnia dolnej części przedniej ściany brzucha: 1 - fałda umbilicalis lateralis; 2 - dołek inguinalis lateralis; 3 - fałda umbilicalis medialis; 4 - dołek inguinalis medialis; 5 - plica umbilicalis mediana; 6 - dołek supravesicalis; 7-a. i in. epigastricae inferiores; 8 - ductus deferens; 9 - pęcherz moczowy. |
 |
Boczny dół pachwinowy, fossa inguinalis lateralis, położony bocznie od plica umbilicalis lateralis, odpowiada tylko głębokiemu pierścieniowi pachwinowemu; środkowy dół, fossa inguinalis medialis, leżąca pomiędzy fałdą umbilicalis lateralis i fałdą umbilicalis medialis, odpowiada najsłabszej części tylnej ściany kanału pachwinowego i jest umieszczona tuż przy powierzchownym pierścieniu pachwinowym. Przez opisane doły przepukliny pachwinowe mogą wystawać do kanału pachwinowego i wyjść, a boczna (zewnętrzna) przepuklina skośna przechodzi przez boczny dołek, a prosta przepuklina przechodzi przez przyśrodkową (wewnętrzną).
| Słabe punkty ściany brzucha: (a)- Na zewnątrz od dolnej tętnicy nadbrzusznej przez głęboki pierścień pachwinowy pojawia się skośna przepuklina pachwinowa. (b)- Wewnętrznie z dolnej tętnicy nadbrzusznej w dolnej części trójkąta Hesselbacha wyłania się bezpośrednia przepuklina pachwinowa. (Z)- W pobliżu zewnętrznej krawędzi pochewki mięśnia prostego przechodzi linia półksiężycowata (linea semilunaris), łącząca pępek z przednim górnym kolcem biodrowym. Tutaj, w rozcięgna mięśnia poprzecznego brzucha, występują szczeliny od 3 do 16 mm, przez które przechodzą gałęzie dolnych naczyń nadbrzusza. Są „słabym punktem” rozcięgna m. miejsce poprzeczne i wyjściowe dla przepuklin linii Spigela. |
 |
USG pachwiny
Ponieważ struktury pachwiny są powierzchowne, stosuje się głowicę liniową o częstotliwości 10 MHz lub wyższą, chociaż u większych pacjentów może być wymagana głowica 7 MHz.
Badanie przeprowadza się z pacjentem leżącym na plecach i stojącym. U wielu pacjentów przepuklina może nie być widoczna w spoczynku, dlatego konieczne jest poproszenie pacjenta o zwiększenie ciśnienia w jamie brzusznej (manewr Valsalvy) w celu wykrycia przejściowych przepuklin. Ultradźwięki wyjaśniają naturę treści przepuklinowej - pętle jelitowe, sieć większą, jajniki.
U zdrowych mężczyzn powrózek nasienny jest widoczny w głębokim pierścieniu kanału pachwinowego, niejednorodnej hiperechogenicznej strukturze z hipoechogenicznymi kanalikami i przepływem krwi. Przewód nasienny należy odróżnić od więzadła pachwinowego, które ma bardziej zwarty wygląd włókienkowy, rozciągający się od kości biodrowej do łonowej.
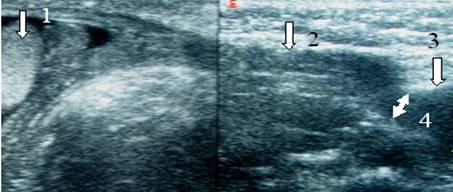
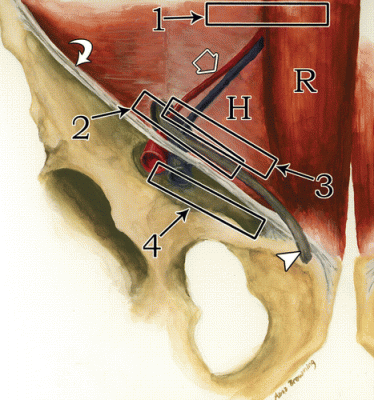
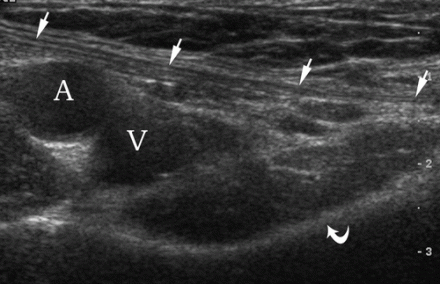
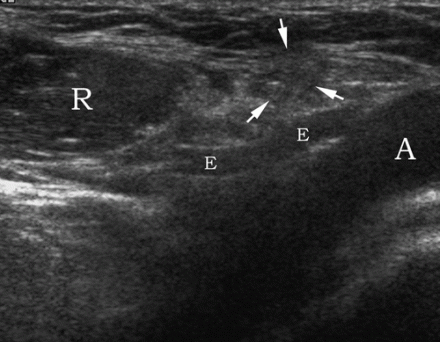
| Zdjęcie. A - Jak prawidłowo ustawić głowicę w celu znalezienia przepukliny linii Spigela brzucha (1), przepukliny pachwinowej skośnej (2), przepukliny pachwinowej bezpośredniej (3) i przepukliny udowej (4): więzadła pachwinowego (strzałka zakrzywiona), mięśnia prostego brzucha (R); boczną granicę trójkąta Hesselbacha (H) wyznacza dolna tętnica nadbrzusza (otwarta strzałka) i powrózek nasienny (trójkąt). B, Aby ocenić prawidłową anatomię USG pachwiny męskiej, głowicę umieszcza się nad więzadłem pachwinowym dystalnie do dolnej tętnicy nadbrzusznej: tętnica udowa (A), żyła udowa (V), więzadło pachwinowe (strzałki), gałęzie łonowe górne ( zakrzywiona strzałka). | ||
 |
 |
|
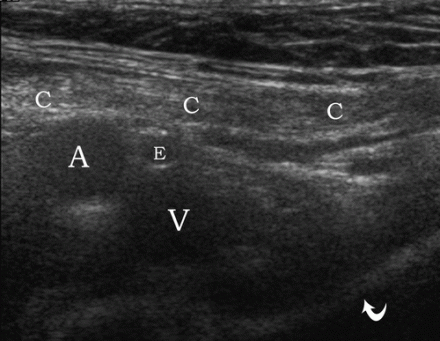
| Zdjęcie. Prawidłowa anatomia męskiej pachwiny. A - Czujnik znajduje się nad więzadłem pachwinowym górnym (pozycja 2): powrózka nasiennego (C), tętnica biodrowa zewnętrzna (A), tętnica nadbrzuszna dolna (E), żyła udowa (V), kość łonowa górna (strzałka zakrzywiona). B - Przetwornik znajduje się równolegle do tętnicy nadbrzusznej dolnej (E): przekrój poprzeczny powrózka nasiennego (strzałki), tętnica biodrowa zewnętrzna (A), mięsień prosty brzucha (R). | ||
 |
 |
|
Ważny!!! W badaniu ultrasonograficznym dolna tętnica nadbrzusza jest głównym anatomicznym punktem orientacyjnym, który pozwala odróżnić przepuklinę pachwinową. Na zewnątrz od dolnej tętnicy nadbrzusznej pojawia się skośna przepuklina pachwinowa, a przyśrodkowo - linia prosta. W miejscach, w których gałęzie tętnicy nadbrzusznej dolnej przebijają się do mięśnia prostego, powstają przepukliny Spigela. Przepukliny udowe zlokalizowane są poniżej więzadła pachwinowego, często przyśrodkowo od żyły udowej.
Ukośna przepuklina pachwinowa w USG
Aby zobaczyć przepuklinę pachwinową skośną, głowicę umieszcza się równolegle do więzadła pachwinowego, gdzie tętnica nadbrzusza dolna wychodzi z tętnicy biodrowej zewnętrznej (pozycja 2). Na zewnątrz od dolnej tętnicy nadbrzusznej z głębokiego pierścienia pachwinowego wyłania się skośna przepuklina pachwinowa, która porusza się w kierunku przednio-przyśrodkowym i może wejść do moszny przez powierzchowny pierścień pachwinowy.
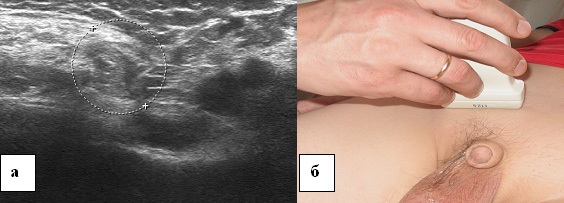
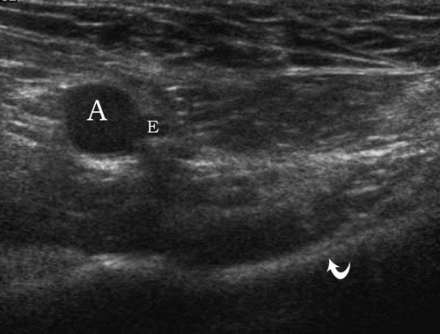
| Zdjęcie. 30-letni mężczyzna z prawostronną skośną przepukliną pachwinową. A - W spoczynku przepuklina nie jest widoczna: tętnica biodrowa zewnętrzna (A), tętnica nadbrzusza dolna (E), gałąź łonowa górna (strzałka zakrzywiona). B - Po teście Valsalvy przez głęboki pierścień pachwinowy (trójkąt) wyłania się przepuklina: tętnica biodrowa zewnętrzna (A), tętnica nadbrzuszna dolna (E), żyła biodrowa zewnętrzna (V), łuk górny kości łonowej ( zakrzywiona strzałka). | ||
 |
 |
|
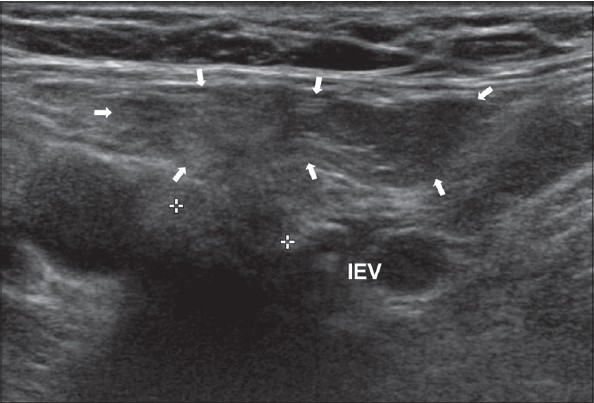
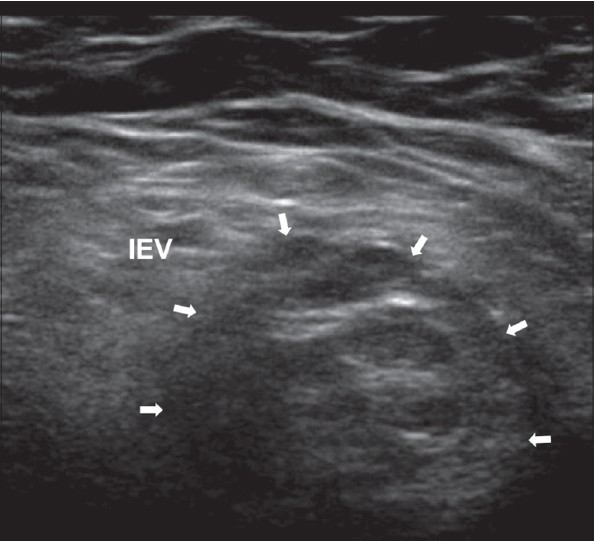
| Zdjęcie. Przepuklina pachwinowa skośna prawostronna na odcinkach podłużnym (A) i poprzecznym (B): na zewnątrz od tętnicy nadbrzusznej dolnej (IEV) przez pierścień pachwinowy głęboki (krzyżyki) wchodzi i schodzi w kierunku pierścienia powierzchownego. | ||
 |
 |
|
Bezpośrednia przepuklina pachwinowa na USG
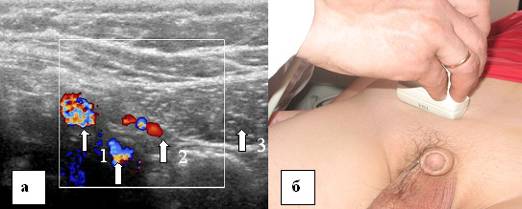
Aby zobaczyć bezpośrednią przepuklinę pachwinową, głowicę umieszcza się równolegle do kanału pachwinowego (pozycja 3). W trójkącie Hesselbacha prosta przepuklina pachwinowa wyłania się przyśrodkowo z tętnicy nadbrzusznej dolnej.
| Zdjęcie. 39-letni mężczyzna z prawostronną bezpośrednią przepukliną pachwinową. A - W spoczynku przyśrodkowo od dolnej tętnicy nadbrzusznej (strzałka zakrzywiona) określa się tłuszcz hiperechogeniczny (strzałki). B - Po teście Valsalvy bezpośrednia przepuklina pachwinowa wyłania się przyśrodkowo z tętnicy nadbrzusznej dolnej (strzałka zakrzywiona) (strzałki). | ||
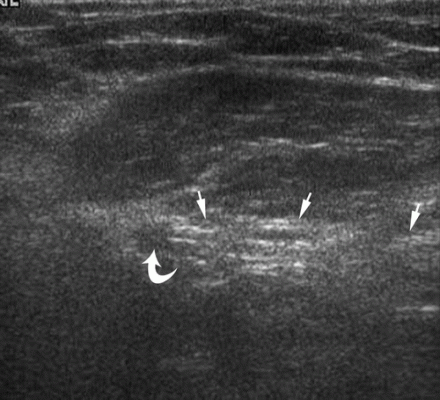 |
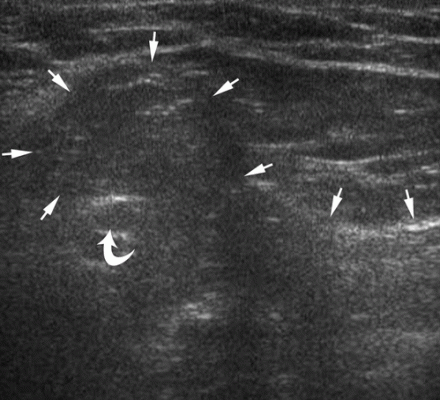 |
|
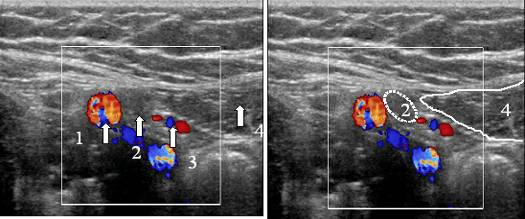
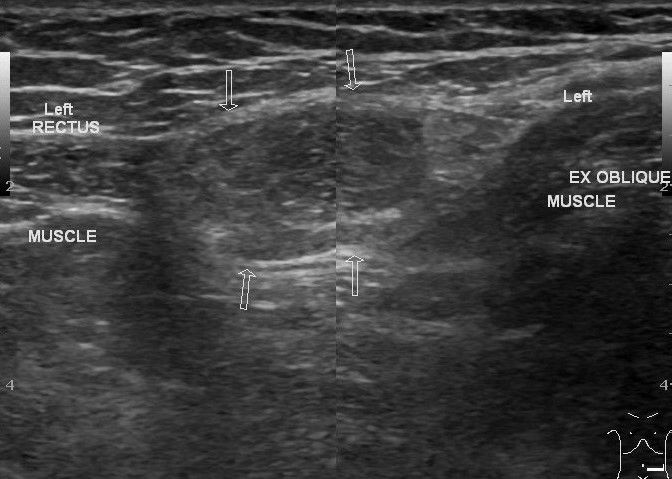
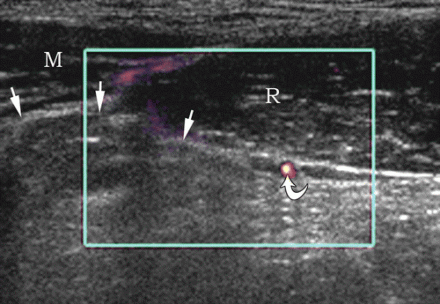
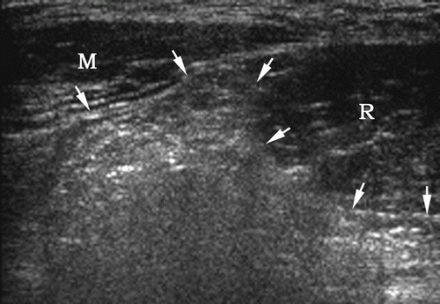
Przepuklina Spigeliana na USG
Aby zobaczyć przepuklinę Spigela, głowicę umieszcza się poprzecznie na krawędzi mięśnia prostego brzucha na poziomie pępka (pozycja 1). Przetwornik przesuwa się w pobliżu zewnętrznej krawędzi mięśnia prostego w kierunku przedniego górnego kręgosłupa biodrowego. Tutaj, w rozcięgna mięśnia poprzecznego brzucha, znajdują się szczeliny, przez które przechodzą gałęzie dolnych naczyń nadbrzusza. Są „słabym punktem” rozcięgna m. miejsce poprzeczne i wyjściowe dla przepuklin linii Spigela.
| Zdjęcie. Przepuklina linii Spigelian: 1 - worek przepuklinowy; 2 - m. prostaty brzucha; 3 - otrzewna; 4 - m. brzuch poprzeczny; 5 - m. skośny abdominis internus; 6 - m. skośny abdominis zewnętrzny. | ||
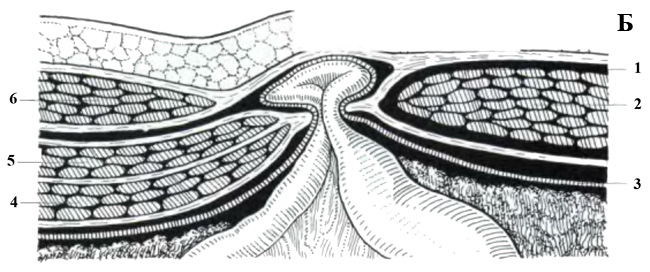 |
 |
|
| Zdjęcie. 25-letni mężczyzna z prawostronną przepukliną spigelową. A - W spoczynku przepuklina nie jest zdefiniowana: mięśnie proste brzucha (R), mięśnie boczne brzucha (M), tętnica nadbrzusza dolna (strzałka zakrzywiona), tłuszcz hiperechogeniczny (strzałki). B - Po teście Valsalvy na linii półksiężycowej (strzałki) określa się przepuklinę Spigela. | ||
 |
 |
|
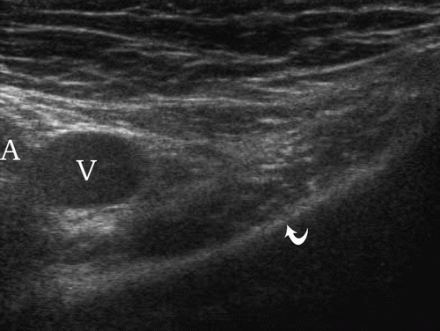
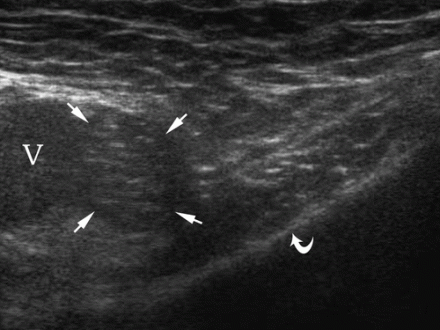
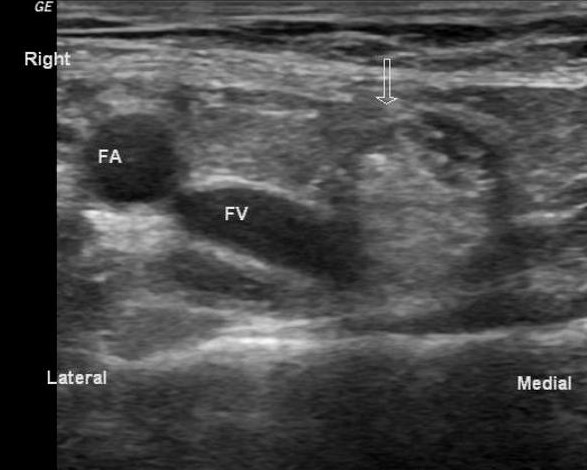
Przepuklina udowa w USG
Aby zobaczyć przepuklinę udową, głowicę umieszcza się poniżej więzadła pachwinowego (pozycja 4). Przepuklina udowa wyłania się przyśrodkowo z żyły udowej. Zauważ, że podczas manewru Valsalvy żyła udowa rozszerza się.
Ważny!!! Powiększony węzeł chłonny Pirogova-Rosenmullera, który znajduje się pod więzadłem pachwinowym, jest czasami mylony z przepukliną pachwinową. Pojawia się jako jednorodna struktura o średniej echogeniczności o równych konturach.
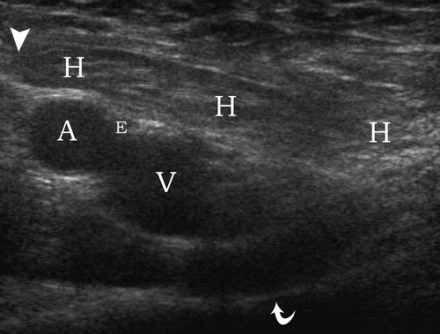
| Zdjęcie. 30-letnia kobieta z prawostronną przepukliną udową. A - W spoczynku przepuklina nie jest określona: tętnica udowa (A), żyła udowa (V), górna gałąź kości łonowej (strzałka zakrzywiona). B - Po teście Valsalvy określa się przepuklinę udową wewnątrz żyły udowej (V) (strzałki). | ||
 |
 |
|
| Zdjęcie. Na przekroju poprzecznym (A) i podłużnym (B) przyśrodkowo od żyły udowej (FV) określa się tłuszcz hiperechogeniczny (strzałka) - jest to przepuklina udowa. | ||
 |
 |
|
Przepuklina pachwinowa u dzieci na USG
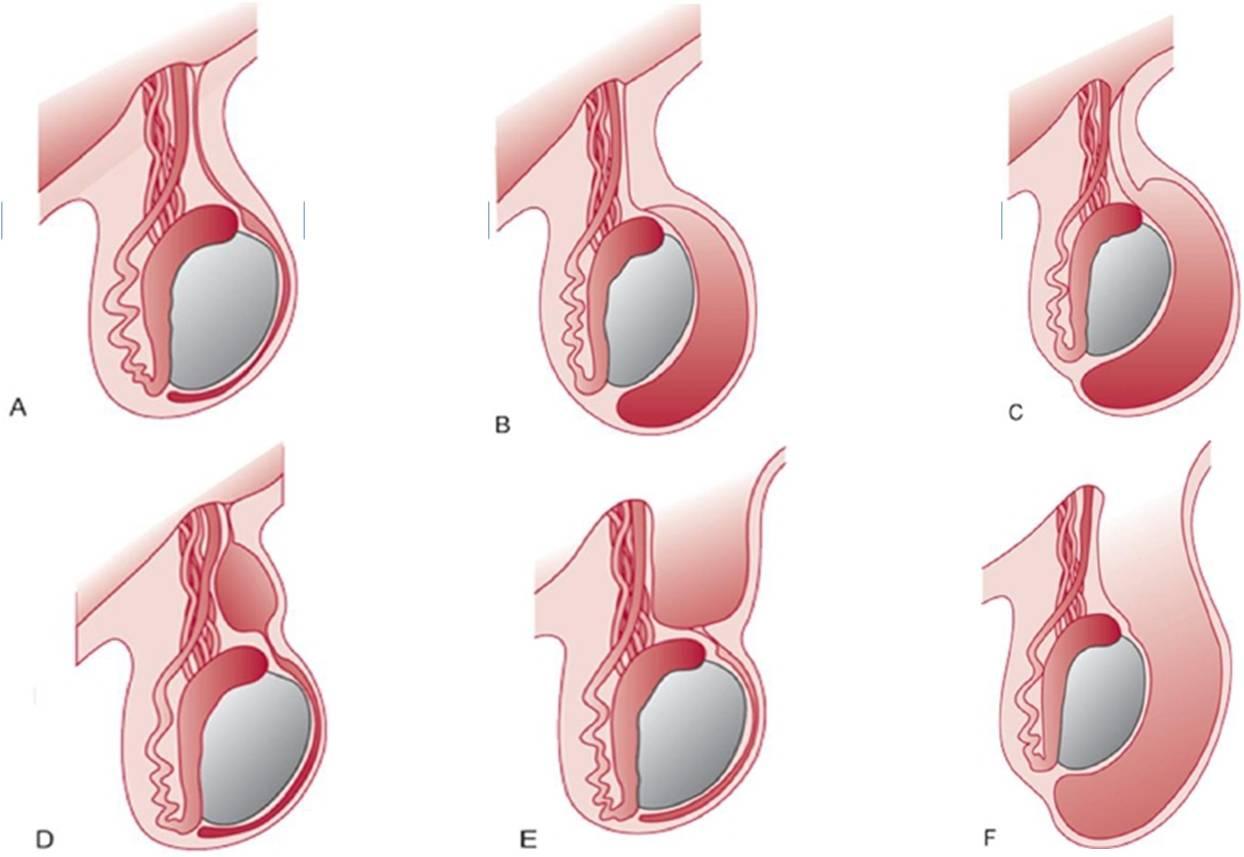
Powstanie kanału pachwinowego jest związane z tzw. zapadnięciem się jądra, zstąpieniem jądra i powstaniem wyrostka pochwowego otrzewnej w życiu embrionalnym (więcej szczegółów). Przepukliny pachwinowe, tak częste w dzieciństwie, zwłaszcza u chłopców, głównie po stronie prawej, są prawie bez wyjątku wrodzonymi przepuklinami pośrednimi. Worek przepuklinowy powstaje w wyniku pochwowego procesu otrzewnej, który do czasu porodu w około 90% przypadków nie został jeszcze zamknięty. Analogiem wyrostka pochwowego otrzewnej u dziewcząt jest uchyłek Nukke. Uchyłek Nukkego jest zwykle całkowicie zatarty przed porodem, więc przepukliny u dziewcząt są znacznie rzadsze.
Zawartość worka pachwinowego tworzy głównie wypadająca sieć lub jelita (pętla jelita cienkiego, kątnica z wyrostkiem robaczkowym). U dziewcząt jajnik czasami dostaje się do worka przepuklinowego; niekoniecznie towarzyszą temu objawy naruszenia, nawet jeśli zawiedzie redukcja przez kanał pachwinowy. W większości przypadków zawartość worka przepuklinowego można łatwo zmniejszyć. Przy wiotczeniu powłok brzusznych pojawia się samoistnie.
Naruszenia zdarzają się prawie tylko w okresie niemowlęcym i do drugiego roku życia. W tym przypadku w większości powstaje tylko zastój żylny unieruchomionych narządów. Zgorzel ściany jelita występuje niezwykle rzadko.
U niemowlęcia uwięźnięcie przepukliny objawia się najpierw niepokojem, na pierwszy rzut oka płaczem bez motywacji, czasem bladością, poceniem się i wymiotami. Guz przepukliny staje się twardy i wrażliwy na ucisk i nie cofa się jak zwykle. Rzadziej dochodzi do pojawienia się objawów niedrożności jelit z wzdęciami, wymiotami kałowymi i zmianami zapalnymi w guzie przepukliny. Diagnoza jest zwykle łatwa do postawienia, jednak przepuklina uduszona może być pomylona z ropnym zapaleniem węzłów chłonnych lub obrzękiem powrózka nasiennego.
Jeśli wyrostek pochwowy nie ma tendencji do zanikania, głównym sposobem leczenia przepuklin pachwinowych jest operacja. [Przewodnik po chorobach wieku dziecięcego Fanconi G., Valgren A., 1960]
| Zdjęcie. A - Normalne jądro. B - Obrzęk napięcia jądra niekomunikujący się. C - Komunikowanie nienapiętego opuchlizny jądra. D - Torbiel powrózka nasiennego. E - Niezamknięcie tylko proksymalnego wyrostka pochwowego prowadzi do powstania przepukliny pępowinowej. F - Przy całkowitym niezamknięciu procesu pochwowego narządy jamy brzusznej mogą zostać przemieszczone do moszny i pojawia się przepuklina jąder. | ||
 |
||
Ultradźwięki mają szczególne znaczenie w utajonych postaciach choroby, gdy w jamie wyrostka pochwowego otrzewnej nie ma treści przepukliny. W kanale pachwinowym w takich przypadkach stwierdza się pasmo ujemne, które nasila się wraz z aktywnym napięciem mięśni brzucha, niepokojem i płaczem dziecka. Ten pusty worek przepuklinowy komunikuje się z wolną jamą brzuszną przez lejek otrzewnowy i kończy się ślepo w mosznie lub wzdłuż kanału pachwinowego.
Naruszenie powrózka nasiennego w USG
Jako powikłanie przepukliny pachwinowej może wystąpić uduszenie powrózka nasiennego. Ucisk nasady naczyniowej w pierścieniu rozcięgna ujścia przepukliny prowadzi do niedokrwienia i zawału. Choroba występuje ostro, towarzyszy jej silny zespół bólowy. Jądro powiększa się, staje się czerwone, obrzękłe, gęste w dotyku. W badaniu ultrasonograficznym albuginea jest pogrubiona i obrzęknięta, jądro jest hipoechogeniczne, niejednorodne. W przypadku CDI w unieruchomionych narządach przepływ krwi jest znacznie zmniejszony, a wraz z martwicą pojawiają się strefy beznaczyniowe.
Dbaj o siebie, Twój diagnosta!
Przepuklina pachwinowa - guzowate wysunięcie jelita, sieci, jajnika, jajowodu przez otwarty pierścień przepuklinowy do osłabionego kanału pachwinowego. U dorosłych choroba występuje ze zwiększonym ciśnieniem w jamie brzusznej i zmiękczeniem tkanki łącznej. Mężczyźni mają skłonność do przepukliny nawet dziesięciokrotnie częściej, ze względu na to, że kanał krótki i szeroki jest słabiej wzmacniany przez mięśnie. Przepuklina pachwinowa noworodków występuje, gdy kieszeń nie jest zamknięta. USG przepukliny pachwinowej u dziecka jest niezbędnym postępowaniem diagnostycznym w przypadku wady wrodzonej spowodowanej patologią tkanki łącznej. Nabyta przepuklina występuje u nastolatków na tle zwiększonej aktywności fizycznej. USG przepukliny pachwinowej należy wykonać, jeśli występują następujące objawy:
- ociężałość w podbrzuszu, rzadki ból podczas wysiłku;
- występ, który po naciśnięciu wraca do kieszeni;
- dyskomfort podczas ruchu i obciążenia;
- bolesne miesiączki z wypadaniem jajowodu, jajnika;
- ból podczas oddawania moczu z przesuwną postacią choroby;
- wzdęcia i zaparcia, gdy część jelita wchodzi do worka;
- asymetryczne powiększenie moszny (przepuklina mosznowa);
- penis odchylony na przeciwną stronę;
- powiększone wargi sromowe po stronie przepukliny u kobiet.
Jeśli ta symptomatologia wystąpi, w celu diagnostyki różnicowej choroby i rozsądnego wyboru metod leczenia, zaleca się wykonanie USG przepukliny pachwinowej w Moskwie i regionie moskiewskim, średni koszt badania wynosi 1500 rubli.
Cechy procedury
Doświadczony chirurg może łatwo zidentyfikować przepuklinę podczas badania, ale aby wykluczyć szereg innych patologii o podobnych objawach (żylaki powrózka nasiennego, wodniak, zapalenie węzłów chłonnych pachwinowych, przepuklina udowa, onkologia), potrzebne są dodatkowe badania:
- Wykonaj USG moszny i USG kanałów pachwinowych - procedura jest zalecana dla mężczyzn, jeśli trudno jest określić charakter zidentyfikowanej formacji podczas badania palpacyjnego. Kobietom zaleca się umówienie wizyty na USG miednicy.
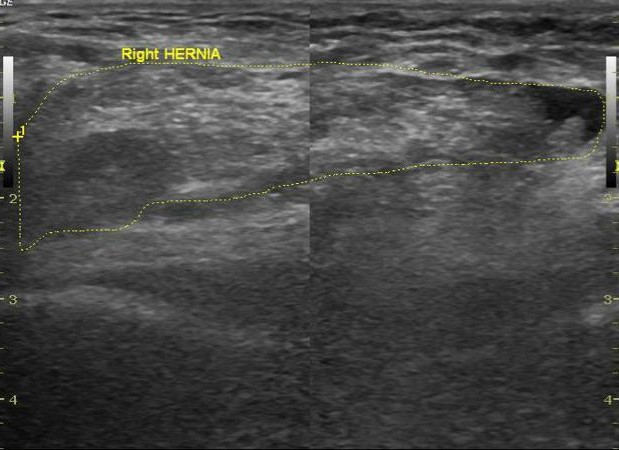
- Przeprowadź herniografię - badanie z użyciem środka kontrastowego. W pozycji leżącej kontrast wchodzi do torby i świeci na powstałym zdjęciu rentgenowskim.
- Wykonaj laparoskopię - wykonaj operację w znieczuleniu ogólnym. Ten rodzaj badania pozwala na pobranie materiału do histologii.
USG pachwiny nie jest obowiązkowe do rozpoznania przepukliny w klasycznym przebiegu choroby. W przypadku, gdy chirurg przeprowadza diagnostykę różnicową z wodniakiem lub w przypadku obecności niewielkiego wypukłości, metodą z wyboru w podstawowej diagnostyce sprzętowej jest ultrasonografia pachwiny.
Ważną cechą procedury ultrasonograficznej w diagnostyce przepukliny pachwinowej jest możliwość określenia zawartości kieszeni. Tak więc w przypadku wodniaka (opadnięcia jądra) jama jest wypełniona płynem, a przepuklina - pętlami jelitowymi. Przygotowanie do USG okolicy pachwinowej nie jest wymagane.
Jak wygląda USG przepukliny pachwinowej u mężczyzn, kobiet i dziecka?
Ultradźwięki są bezbolesne i nie wymagają przygotowania. USG przepukliny pachwinowej u dziecka z reguły nie powoduje obaw i łez. Pacjent kładzie się na kanapie, sonolog nakłada żel, który zapobiega tworzeniu się pęcherzyków powietrza między czujnikiem a skórą i rozpoczyna badanie. Wyniki badania USG wyświetlane są na ekranie. USG przepukliny pachwinowej u mężczyzn dostarcza wiarygodnych informacji o chorobie, ale dla wiarygodnej diagnozy mężczyźni muszą również zarejestrować USG kanału pachwinowego i moszny. Kobietom przepisuje się dodatkowe badania miednicy małej.
Niebezpiecznym powikłaniem choroby jest naruszenie przepukliny, co negatywnie wpływa na stawy znajdujące się w okolicy miednicy. U kobiet uduszenie może prowadzić do usunięcia jajnika lub części jelita, powikłanie choroby u mężczyzn prowadzi do utraty jądra. Przepuklina pachwinowa stanowi do 95% przepuklin noworodków. Bez wykonania zabiegu USG pachwiny, towarzyszącego terminowej diagnozie zgodnie ze wskazaniami i leczeniem u małych dzieci, choroba może prowadzić do śmierci.
Cena za USG przepukliny pachwinowej w Moskwie i regionie moskiewskim waha się od 900 do 4000 rubli. Aby umówić się na USG przepukliny pachwinowej, wybierz Centrum Medyczne w dziale Kliniki przeczytaj opinie o lekarzach i zostaw swoje dane kontaktowe w specjalnym formularzu.
- Przyczyny choroby
- Konieczna jest wizyta u lekarza
- Procedura USG
- Alternatywne metody diagnostyczne
- Czy możliwy jest nawrót?
W celu szybkiej i niezawodnej diagnozy wystającej formacji w pachwinie należy wykonać USG przepukliny pachwinowej.
Przepuklina pachwinowa to jedna z chorób, która dotyka głównie mężczyzn. Bardzo często występuje u dzieci, ale na podobną chorobę mogą cierpieć także dorośli. Istnieją różne przyczyny i sposoby radzenia sobie z chorobą, ale objawy i rozpoznanie przepukliny pachwinowej we wszystkich przypadkach są podobne.
Najczęściej zjawisko to obserwuje się u chłopców w pierwszych latach życia. Wynika to ze specyfiki budowy anatomicznej kanału pachwinowego. Wszystko zaczyna się podczas wewnątrzmacicznego rozwoju płodu. Jądra, które powinny znajdować się w mosznie, gdy płód znajduje się w macicy, znajdują się w jamie brzusznej. W procesie rozwoju jądra schodzą do moszny, w tym momencie może wystąpić anomalia, gdy jądra opadające zabiera ze sobą kawałek otrzewnej. W ten sposób uzyskuje się rodzaj kieszeni, w której narządy wewnętrzne mogą wypaść, az czasem odkładają się złogi tłuszczu, które uciskają i wybrzuszają.
Przyczyny choroby
 Przyczyny lub czynniki, które wywołują przepuklinę pachwinową:
Przyczyny lub czynniki, które wywołują przepuklinę pachwinową:
- Słaby pierścień pachwinowy i sama tkanka łączna. Z reguły ten czynnik jest wrodzony.
- Nadmierna aktywność fizyczna. Podnosząc ciężary, „odpoczywamy” o otrzewną, to tam podczas wysiłku wchodzi ciśnienie.
Każdy ładunek charakteryzujący się wzrostem ciśnienia w jamie brzusznej może stać się katalizatorem formacji. Może to spowodować nawet silny kaszel, wymioty lub przewlekłe zaparcia.
Aby zdiagnozować i potwierdzić obecność przepukliny pachwinowej u pacjenta konieczne jest odbycie szeregu różnych konsultacji.
Powrót do indeksu
Konieczna jest wizyta u lekarza
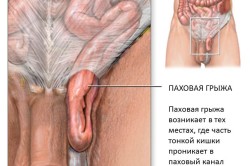 Jeśli istnieje podejrzenie obecności lub początku rozwoju przepukliny pachwinowej, przede wszystkim należy skonsultować się z lekarzem. Tego typu badanie wykonuje chirurg. Diagnozę dorosłych przeprowadza dodatkowo urolog. Chirurg musi zbadać okolice pachwiny, wyczuć pierścień pachwinowy, odbywa się to przez mosznę. Lekarz może poprosić o usiąść i wstać, napiąć mięśnie otrzewnej. Aby zbadać dziecko, musisz skontaktować się z chirurgiem dziecięcym.
Jeśli istnieje podejrzenie obecności lub początku rozwoju przepukliny pachwinowej, przede wszystkim należy skonsultować się z lekarzem. Tego typu badanie wykonuje chirurg. Diagnozę dorosłych przeprowadza dodatkowo urolog. Chirurg musi zbadać okolice pachwiny, wyczuć pierścień pachwinowy, odbywa się to przez mosznę. Lekarz może poprosić o usiąść i wstać, napiąć mięśnie otrzewnej. Aby zbadać dziecko, musisz skontaktować się z chirurgiem dziecięcym.
W przypadku ostrego bólu najprawdopodobniej wymagana będzie hospitalizacja lub zespół karetki pogotowia.
Powrót do indeksu
Procedura USG
Często diagnoza przepukliny pachwinowej nie powoduje żadnych trudności, a do postawienia diagnozy wystarczy badanie przez lekarza, który natychmiast zaleci niezbędne leczenie i schemat. Jednak niektóre przypadki wymagają dodatkowych narzędzi diagnostycznych, zwłaszcza jeśli istnieją wątpliwości co do diagnozy. Przepuklina pachwinowa jest podobna do następujących rodzajów chorób:

- Wodniak lub wodniak. Różni się od przepukliny tym, że dodatkowa „kieszeń” nie wypełnia narządu wewnętrznego z otrzewnej, ale płyn. Zdarza się, że fakt ten odkrywa się bezpośrednio podczas operacji. Jednak obie choroby są leczone jednakowo, więc nawet jeśli są zdezorientowane, nic się nie stanie.
- Zapalenie pachwinowego węzła chłonnego. Często zapalenie węzła chłonnego charakteryzuje się wzrostem temperatury ciała, bólem w miejscu zapalenia. Ale są chwile, kiedy te objawy są nieobecne. Następnie możesz ustalić przyczynę w momencie sondowania. Węzeł chłonny jest gęstszy, kieszonka przepuklinowa jest miękka.
W celu ostatecznego ustalenia diagnozy najpewniejszym sposobem byłoby wykonanie USG okolicy pachwinowej. Sam proces badania USG nie jest trudny ani bolesny. Lekarz prowadzący badanie dokładnie bada sam obiekt wątpliwości, kanał pachwinowy, mosznę. Zanotuje wszystkie obserwacje i przekaże je pacjentowi.
W procesie USG okolicy pachwinowej można dokładnie zobaczyć, czym jest wypełniona „kieszeń”: jelito lub płyn, a tym samym zrozumieć, czy jest to przepuklina, czy opuchlizna.
 Na podstawie tych danych chirurg będzie w stanie dokładnie określić lokalizację, rozmiar, wypełnienie „kieszeni”, powiązane problemy i, oczywiście, postawić dokładną diagnozę. Na podstawie USG zostanie przepisany przebieg leczenia, zwykle obejmujący operację.
Na podstawie tych danych chirurg będzie w stanie dokładnie określić lokalizację, rozmiar, wypełnienie „kieszeni”, powiązane problemy i, oczywiście, postawić dokładną diagnozę. Na podstawie USG zostanie przepisany przebieg leczenia, zwykle obejmujący operację.
Wraz z USG często konieczne jest przeprowadzenie badania rentgenowskiego okolicy miednicy. Dotyczy to zwłaszcza przypadków. Przepuklina może powodować komplikacje w stawach miednicy. Przepuklina uduszona pogarsza stan pacjenta z nudnościami, czasem wymiotami, trudnościami w oddawaniu gazów, prowadzi do problemów ze stolcem. W celu jakościowego przeprowadzenia operacji stosuje się te metody badawcze. Ponadto przed operacją pobiera się krew i mocz do analizy.
Po operacji najprawdopodobniej badanie ultrasonograficzne będzie musiało zostać powtórzone. Odbywa się to w celu przyjrzenia się wynikom operacji i leczenia oraz zapobiegania powikłaniom w czasie.
