वंक्षण हर्निया का अल्ट्रासाउंड करें। वंक्षण हर्निया का निदान
मस्कुलोस्केलेटल तंत्र की कमजोरी के कारण हर्निया जैसी घटना विकसित हो सकती है। चिकित्सा पद्धति में, ऊरु, वंक्षण, उदर और गर्भनाल जैसे प्रकार के हर्निया होते हैं। लिंग की परवाह किए बिना, यह रोग संबंधी स्थिति किसी भी उम्र में विकसित हो सकती है। इस रोग की स्थिति के खतरे को ध्यान में रखते हुए, यह कहा जा सकता है कि हर्निया का समय पर अल्ट्रासाउंड उल्लंघन और टूटने जैसी जटिलताओं से बचा जाता है।
यदि गर्भनाल हर्निया का संदेह है, तो एक व्यक्ति को निर्धारित किया जाता है अल्ट्रासाउंड प्रक्रियायह क्षेत्र। अधिक से अधिक ओमेंटम या आंत का हिस्सा अक्सर हर्नियल थैली की सामग्री के रूप में कार्य करता है। हर्निया का निकास स्थल गर्भनाल वलय है। यह समस्या विशेष रूप से पावर स्पोर्ट्स में पेशेवर रूप से शामिल लोगों के साथ-साथ नवजात शिशुओं के लिए भी प्रासंगिक है।
शिशुओं में गर्भनाल हर्निया का निर्माण गर्भनाल के अतिवृद्धि की प्रक्रिया में मंदी के साथ जुड़ा हुआ है। बार-बार फटने के साथ, पेट की मांसपेशियों में तनाव होता है, जिसके परिणामस्वरूप बच्चे में एक हर्नियल फलाव बन जाता है। गर्भनाल हर्निया का एक अन्य सामान्य कारण कब्ज है।
वयस्कों में, शारीरिक गतिविधि में वृद्धि, साथ ही बच्चे का जन्म, एक उत्तेजक कारक हो सकता है। अल्ट्रासाउंड निदान की प्रक्रिया में, एक चिकित्सा विशेषज्ञ सामग्री के फलाव की डिग्री का आकलन कर सकता है पेट की गुहा, साथ ही हर्नियल थैली के उल्लंघन का जोखिम।
वयस्कों में गर्भनाल हर्निया के अल्ट्रासाउंड की रणनीति पुरुषों और महिलाओं दोनों के लिए समान है। एक अल्ट्रासाउंड परीक्षा निर्धारित करने से पहले, गर्भनाल के एक संदिग्ध हर्निया वाले रोगियों को निदान के तरीके निर्धारित किए जाते हैं जैसे कि खांसी का परीक्षण, हर्नियल थैली की कमी और फलाव की डिग्री का निर्धारण, साथ ही साथ हर्नियल गठन के आसपास की त्वचा के रंग का आकलन करना। .
वंक्षण हर्निया का अल्ट्रासाउंड
इस रोग संबंधी स्थिति को कमजोर वंक्षण नहर में एक उद्घाटन के माध्यम से आंतरिक अंगों के वर्गों के आगे बढ़ने की विशेषता है। वयस्कता में, बढ़े हुए अंतःस्रावी दबाव के साथ संयोजी ऊतक का नरम होना इस घटना को भड़का सकता है। बचपन में, यह समस्या तथाकथित पॉकेट के न मिलन से उत्पन्न होती है, जिसके माध्यम से लड़कियों में गर्भाशय का गोल लिगामेंट तय होता है और लड़कों में वृषण अंडकोश में उतर जाते हैं। इस विकृति को पुरुष आबादी के प्रतिनिधियों के बीच सबसे बड़ा प्रचलन मिला है।
इस स्थिति के निदान के लिए सबसे विश्वसनीय तरीका वंक्षण क्षेत्र और इसकी नहर का अल्ट्रासाउंड है। पुरुषों में, न केवल एक वंक्षण हर्निया की अल्ट्रासाउंड परीक्षा की जाती है, बल्कि यह भी किया जाता है। यह तकनीक आपको निम्नलिखित विशेषताओं का पता लगाने की अनुमति देती है:
- वंक्षण नहर की दीवारों का स्थान और स्थिति;
- हर्नियल फलाव का आकार और स्थानीयकरण;
- हर्नियल थैली की सामग्री की प्रकृति।
यदि आवश्यक हो, तो श्रोणि अंगों का एक अतिरिक्त अध्ययन किया जाता है, जो आपको हर्नियल थैली की सामग्री की प्रकृति को निर्धारित करने की अनुमति देता है।
अगर वंक्षण लिम्फ नोड या हाइड्रोसील की सूजन हो तो वंक्षण हर्निया का अल्ट्रासाउंड निदान आवश्यक है। हाइड्रोसील वृषण का एक शोफ है जो पहले उल्लिखित जेब में द्रव के संचय द्वारा विशेषता है। वंक्षण लिम्फ नोड्स के क्षेत्र में भड़काऊ प्रक्रिया में, शरीर के तापमान में वृद्धि के साथ, एक घने फलाव का निर्माण होता है।
ये विशेषताएं वंक्षण हर्निया के साथ दोनों स्थितियों में अंतर करना संभव बनाती हैं। वंक्षण नहर के अल्ट्रासाउंड की प्रक्रिया में, एक हर्निया की कल्पना तभी की जा सकती है जब अंगों में से किसी एक के हिस्से का आगे बढ़ना हो। हर्नियल छिद्र के छोटे आकार के साथ, वंक्षण नहर के हर्निया की कल्पना करने की कोई संभावना नहीं है।
- यदि अध्ययन पुरुषों में किया जाता है, तो चिकित्सा विशेषज्ञ वंक्षण क्षेत्र के शुक्राणु डोरियों, वृषण और अन्य कार्बनिक संरचनाओं की स्थिति का मूल्यांकन करता है।
- महिलाओं की जांच करते समय, श्रोणि अंगों की स्थिति को ध्यान में रखा जाता है, क्योंकि महिला प्रतिनिधियों को फैलोपियन ट्यूब और अंडाशय के कुछ हिस्सों से एक हर्नियल थैली बनाने का जोखिम होता है।
हर्निया की उपस्थिति के बारे में अधिक विश्वसनीय जानकारी प्राप्त करने के लिए, वंक्षण नहर क्षेत्र की एक अल्ट्रासाउंड परीक्षा एक अनुदैर्ध्य और अनुप्रस्थ खंड में की जाती है। हर्नियल थैली के गठन के चरण में, इस प्रकार का अध्ययन उपयुक्त नैदानिक तस्वीर की कल्पना करने में सक्षम होगा, जो हर्नियल थैली के भरने का संकेत देगा।
इस अध्ययन के लिए विशेष तैयारी की आवश्यकता नहीं है, यह दर्द रहित, सुरक्षित है और इसमें कोई मतभेद नहीं है।
पेट की सफेद रेखा के हर्निया की जांच
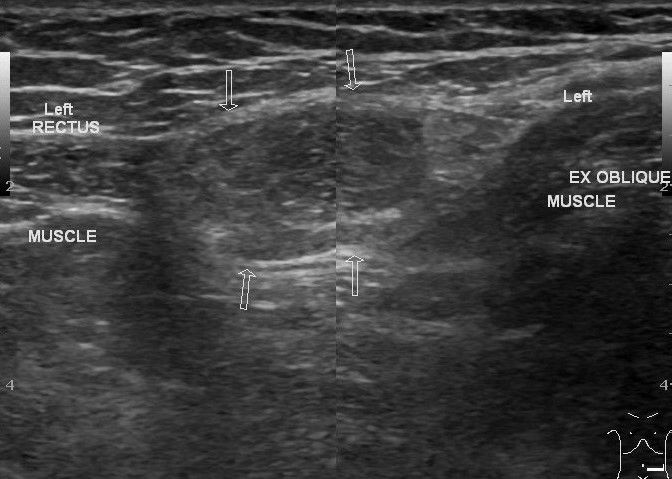
पेट की सफेद रेखा के पारित होने के क्षेत्र में हर्नियल फलाव एक खतरनाक स्थिति है। यह रोग रेक्टस एब्डोमिनिस मांसपेशियों के बीच एकल या एकाधिक गांठों की उपस्थिति की विशेषता है। सबसे अधिक बार, नाभि के ऊपर स्थित अधिजठर क्षेत्र में हर्नियल प्रोट्रूशियंस बनते हैं। यह इस क्षेत्र के मस्कुलोस्केलेटल तंत्र की कमजोरी के कारण है।
इस बीमारी से पीड़ित लोग सफेद रेखा के साथ-साथ विशेषता बैगी प्रोट्रूशियंस के गठन के साथ असुविधा पर ध्यान देते हैं। रोग प्रक्रिया की गंभीरता के आधार पर, हर्नियल थैली या तो अपने आप बाहर जा सकती है या अपनी मूल स्थिति में वापस आ सकती है। यदि हर्निया कम होना बंद हो गया है, तो हम इसके उल्लंघन के बारे में बात कर रहे हैं। उदर क्षेत्र में एक हर्निया की एक विस्तृत अल्ट्रासाउंड परीक्षा रोग प्रक्रिया की गंभीरता का समय पर निदान और हर्नियल सामग्री की प्रकृति का आकलन करने की अनुमति देती है।
हर्नियल फलाव के स्थान के बावजूद, अल्ट्रासोनिक तरंगों के माध्यम से अध्ययन पैथोलॉजिकल फलाव की सामग्री की प्रकृति को प्रकट करेगा, साथ ही इसके उल्लंघन की संभावनाओं का आकलन करेगा। इसके अलावा, इस अध्ययन का उपयोग एक स्वतंत्र विधि के रूप में और एक व्यापक नैदानिक परीक्षा के भाग के रूप में किया जा सकता है।
बच्चों में वंक्षण नहर की अल्ट्रासाउंड परीक्षा की तकनीक।
युसुफोव ए.ए., रुम्यंतसेवा जी.एन., पाइकोव एम.आई.
परिचय
वर्तमान में, अल्ट्रासाउंड डायग्नोस्टिक्स में एक नई दिशा दुनिया और घरेलू चिकित्सा में सक्रिय रूप से विकसित हो रही है - मस्कुलोस्केलेटल सिस्टम की अल्ट्रासाउंड परीक्षा। उच्च सूचना सामग्री और पहुंच के कारण, बाल चिकित्सा सर्जरी और मूत्रविज्ञान में अल्ट्रासाउंड विधियों का व्यापक रूप से उपयोग किया जाता है। हालांकि, अधिकांश लेखकों ने वंक्षण क्षेत्र पर गलत तरीके से कम ध्यान देते हुए, शरीर रचना विज्ञान के अध्ययन और अंडकोश की बीमारियों के निदान के लिए अपने कार्यों को समर्पित किया, जबकि बच्चों में गैर-विहीन योनि प्रक्रिया के रोगों का शल्य चिकित्सा उपचार किया जाता है। वंक्षण पहुंच से ठीक बाहर। पेरिटोनियम, क्रिप्टोर्चिडिज्म, वैरिकोसेले की योनि प्रक्रिया के बिगड़ा हुआ विस्मरण से जुड़े रोगों में अक्सर बाल चिकित्सा अभ्यास में नियोजित सर्जिकल उपचार की आवश्यकता होती है। बच्चों में वंक्षण नहर और अंडकोष पर ऑपरेशन सभी नियोजित सर्जिकल हस्तक्षेपों का 67% से अधिक है। बच्चों में वंक्षण नहर के अल्ट्रासाउंड शरीर रचना का अध्ययन वंक्षण क्षेत्र के रोगों के निदान में काफी सुधार कर सकता है।
उद्देश्यहमारा काम विभिन्न आयु वर्ग के बच्चों में वंक्षण नहर की अल्ट्रासाउंड परीक्षा के लिए एक तकनीक का विकास करना था।
सामग्री और अनुसंधान के तरीके
वंक्षण नहर के इकोोग्राफिक शरीर रचना को निर्धारित करने के लिए, वंक्षण-अंडकोश की थैली के विकृति के बिना 189 बच्चों में एक अल्ट्रासाउंड परीक्षा की गई थी, जिनकी आयु 1 महीने से 16 वर्ष (नियंत्रण समूह) थी, जिनकी जांच और मूत्र संबंधी और उपचार किया गया था। 2000 से 2008 की अवधि के लिए Tver में चिल्ड्रन क्लिनिकल अस्पताल का पहला सर्जिकल विभाग
अध्ययन HD-11XE और iU-22 अल्ट्रासोनिक उपकरणों (फिलिप्स, नीदरलैंड) पर सभी बच्चों के लिए आयोजित किया गया था। 5-12 मेगाहर्ट्ज की स्कैनिंग आवृत्ति वाले ब्रॉडबैंड रैखिक सेंसर का उपयोग किया गया था। अध्ययन के लिए कोई प्रारंभिक तैयारी की आवश्यकता नहीं थी। विकसित तकनीक के अनुसार, वंक्षण क्षेत्र की एक पॉलीपोज़िशनल अल्ट्रासाउंड परीक्षा की गई। मरीजों की जांच एक खड़े होने की स्थिति में और उनकी पीठ के बल लेटे हुए पैरों को थोड़ा अलग करके की गई।
वितरण की प्रकृति के आधार पर नैदानिक सामग्री का मात्रात्मक डेटा, माध्यिका के रूप में प्रस्तुत किया जाता है, 5-95वें प्रतिशतक।
शोध के परिणाम और चर्चा
अध्ययन की शुरुआत में, सेंसर को वंक्षण तह के साथ एक तिरछे प्रक्षेपण में स्थापित किया जाता है, फिर, समीपस्थ दिशा में वंक्षण तह के समानांतर धीरे-धीरे बढ़ते हुए, वंक्षण नहर की एक छवि मॉनिटर पर प्रदर्शित होती है (चित्र 1) .
अंजीर 1. वंक्षण नहर के अध्ययन में अल्ट्रासोनिक सेंसर का स्थानीयकरण
वंक्षण नहर के स्थान के लिए लैंडमार्क हैं: जघन हड्डी, शुक्राणु कॉर्ड, ऊरु, बाहरी इलियाक और निचले अधिजठर वाहिकाएं, पूर्वकाल पेट की दीवार की मांसपेशियां। पर्याप्त व्यक्तिगत अनुभव होने के कारण, हम मानते हैं कि बच्चों में वंक्षण नहर की जांच शुरू करने के लिए सबसे सुलभ और विश्वसनीय संदर्भ बिंदु शुक्राणु कॉर्ड का अंडकोश का हिस्सा है। इस मामले में, अंडकोश की जड़ से अध्ययन शुरू करने की सलाह दी जाती है। सेंसर को अंडकोश की जड़ में अनुदैर्ध्य दिशा में स्थापित किया गया है। उसी समय, शुक्राणु कॉर्ड के अंडकोश की थैली की एक छवि तंत्र के मॉनिटर पर प्रदर्शित होती है (चित्र 2)।
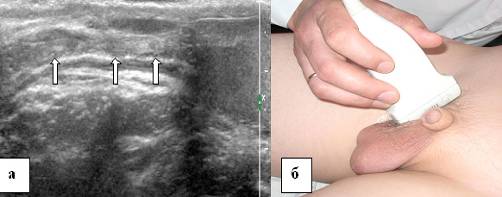
चावल। 2. शुक्राणु कॉर्ड का अंडकोशीय भाग। ए - एक 13 वर्षीय सेमिनल बच्चे का इकोग्राम, बी - सेमिनल कैनाल के अंडकोश के हिस्से के अध्ययन में अल्ट्रासोनिक सेंसर का स्थानीयकरण। अनुदैर्ध्य स्कैन। शुक्राणु कॉर्ड तीरों द्वारा इंगित किया गया है।
शुक्राणु कॉर्ड की अल्ट्रासाउंड तस्वीर मध्यम इकोोजेनेसिटी की ट्यूबलर संरचना की तरह दिखती है। बड़े बच्चों में, शिरापरक वाहिकाओं की संरचना में पैम्पिनीफॉर्म प्लेक्सस की उपस्थिति के कारण अनुदैर्ध्य खंड में शुक्राणु कॉर्ड की संरचना में एक महीन-जालीदार पैटर्न होता है, जिसका व्यास 2 मिमी व्यास तक पहुंच सकता है। किशोरावस्था. शुक्राणु कॉर्ड के अंडकोश की जांच अनुदैर्ध्य और अनुप्रस्थ वर्गों में की जाती है। वंक्षण नहर की कल्पना करने के लिए, ट्रांसड्यूसर को 90 ° घुमाया जाता है और अंडकोश की जड़ में अनुप्रस्थ दिशा में शुक्राणु कॉर्ड के क्रॉस सेक्शन के लंबवत रखा जाता है (चित्र 3)।
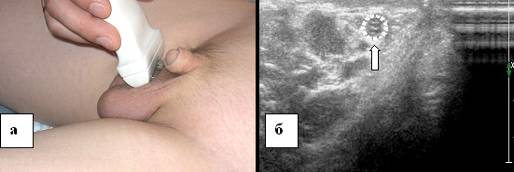
चावल। 3. शुक्राणु कॉर्ड का अंडकोशीय भाग। ए - एक 13 वर्षीय बच्चे के शुक्राणु कॉर्ड का इकोग्राम, बी - शुक्राणु कॉर्ड के अंडकोशीय भाग के अध्ययन में अल्ट्रासाउंड सेंसर का स्थानीयकरण। क्रॉस स्कैन। शुक्राणु कॉर्ड एक तीर द्वारा इंगित किया गया है।
इसके अलावा, त्वचा की सतह से दूर किए बिना, संवेदक धीरे-धीरे शुक्राणु कॉर्ड के साथ कपाल दिशा में चलता है। उसी समय, यह प्रयास करना आवश्यक है कि शुक्राणु कॉर्ड के क्रॉस सेक्शन की छवि इकोग्राम के मध्य तीसरे में दिखाई दे। इस स्थिति में, शुक्राणु कॉर्ड की जांच उदर कीप तक की जाती है, फिर सेंसर को 90° दक्षिणावर्त घुमाया जाता है और बीज कॉर्ड को मॉनिटर पर अनुदैर्ध्य दिशा में प्रदर्शित किया जाता है। इस मामले में, सेंसर समानांतर में और 1.5-2.0 सेमी ऊपर (लगभग) वंक्षण तह में स्थित होगा। शुक्राणु कॉर्ड की परिणामी छवि इसके उस हिस्से से मेल खाती है, जो वंक्षण नहर के अंदर स्थित है (चित्र 4)।
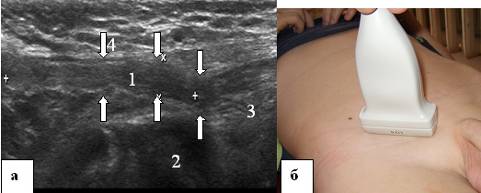
चावल। 4. वंक्षण नहर। ए - 7 साल के बच्चे की वंक्षण नहर का इकोग्राम, बी - वंक्षण नहर की परीक्षा के दौरान अल्ट्रासाउंड सेंसर का स्थानीयकरण। अनुदैर्ध्य स्कैन। वंक्षण नहर को तीरों द्वारा इंगित किया गया है। 1 - शुक्राणु कॉर्ड के तत्व, 2 - जघन हड्डी, 3 - उदर कीप, 4 - पेट की बाहरी तिरछी पेशी का एपोन्यूरोसिस।
वंक्षण नहर एक लम्बी खाई है जो पेट की दीवार के निचले हिस्से में पेट की मांसपेशियों की मोटाई में स्थित होती है। नहर की लंबाई 4.0-4.5 सेमी है। नहर की दिशा नीचे की ओर तिरछी है।
नवजात शिशुओं में, वंक्षण नहर छोटी (0.5-2.0 सेमी) होती है, इसकी लगभग सीधी दिशा होती है। छोटे रोगियों के वंक्षण नहर के ऐसे पैरामीटर वृषण, शुक्राणु कॉर्ड के अंडकोशीय भाग और वंक्षण नहर के एक साथ दृश्य की अनुमति देते हैं। शिशुओं में सतही वंक्षण वलय वयस्कों की तुलना में अधिक स्थित होता है (चित्र। 5-6)।
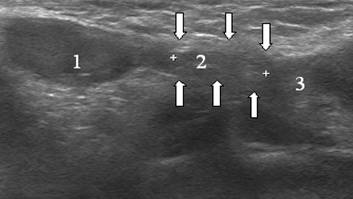
चित्रा 5. एक नवजात शिशु की वंक्षण नहर का इकोग्राम। अनुदैर्ध्य स्कैन। वंक्षण नहर को तीरों द्वारा इंगित किया गया है। 1 - अंडकोष, 2 - शुक्राणु कॉर्ड के तत्व, 3 - उदर कीप।
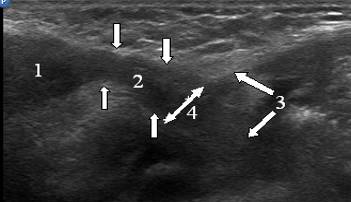
अंजीर। 6. 2 महीने के बच्चे की वंक्षण नहर का इकोग्राम। अनुदैर्ध्य स्कैन। वंक्षण नहर को ऊर्ध्वाधर तीरों द्वारा इंगित किया गया है। 1 - अंडकोष, 2 - शुक्राणु कॉर्ड के तत्व, 3 - उदर कीप, 4 - गहरी वंक्षण वलय।
बच्चे की वृद्धि के साथ, वंक्षण नहर लंबी हो जाती है और किशोरावस्था में एक वयस्क के आकार का हो जाता है (चित्र 7-9)।
![]()
चावल। 7. 7 साल के लड़के की वंक्षण नहर का इकोग्राम। अनुदैर्ध्य स्कैन। वंक्षण नहर को ऊर्ध्वाधर तीरों द्वारा इंगित किया गया है। 1 - शुक्राणु कॉर्ड के तत्व, 2 - उदर कीप।
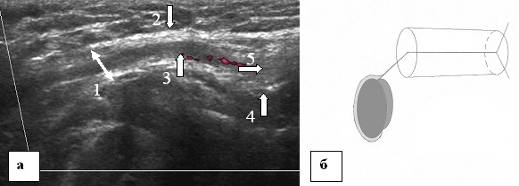
अंजीर। 8. एक 15 वर्षीय किशोरी की वंक्षण नहर का इकोग्राम। अनुदैर्ध्य स्कैन। ए - वंक्षण नहर का इकोग्राम, बी - इकोग्राम का योजनाबद्ध प्रतिनिधित्व। 1 - सतही वंक्षण वलय, 2 - पेट की बाहरी तिरछी पेशी का एपोन्यूरोसिस, 3 - शुक्राणु कॉर्ड के तत्व, 4 - अनुप्रस्थ प्रावरणी, 5 - उदर कीप।
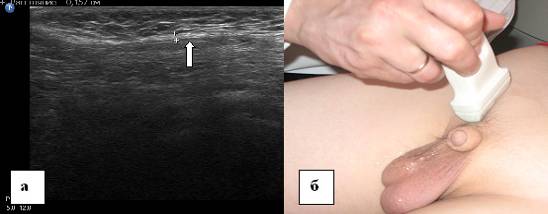
चित्रा 9. पेट की बाहरी तिरछी पेशी के एपोन्यूरोसिस। ए - 13 साल के बच्चे के पेट की बाहरी तिरछी मांसपेशियों के एपोन्यूरोसिस का इकोग्राम। अनुदैर्ध्य स्कैन। बी - वंक्षण नहर के अध्ययन में अल्ट्रासोनिक सेंसर का स्थानीयकरण। बाहरी तिरछी पेट की मांसपेशी के एपोन्यूरोसिस को एक तीर द्वारा इंगित किया जाता है।
वंक्षण नहर की पूर्वकाल की दीवार पेट की बाहरी तिरछी पेशी के एपोन्यूरोसिस द्वारा बनाई जाती है, जो इकोोग्राफी (चित्र। 10) पर एक पतली हाइपरेचोइक संरचना से मेल खाती है।
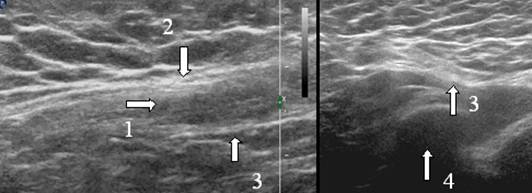
अंजीर। 10. 12 साल के बच्चे के वंक्षण लिगामेंट का इकोग्राम। ए - वंक्षण नहर के साथ स्कैनिंग, बी - वंक्षण नहर के लंबवत स्कैनिंग। 1 - वंक्षण नहर, 2 - पेट की बाहरी तिरछी मांसपेशी का एपोन्यूरोसिस, 3 - वंक्षण लिगामेंट, 4 - जघन हड्डी।
बाल चिकित्सा सर्जरी में, वंक्षण नहर की पूर्वकाल की दीवार की शारीरिक और स्थलाकृतिक स्थिति का आकलन सबसे बड़ा महत्व है, क्योंकि पेट की बाहरी तिरछी पेशी के पतले और फिलामेंटस एपोन्यूरोसिस के साथ, पूर्वकाल की प्लास्टिक सर्जरी के साथ एक हर्नियोटॉमी दीवार का संकेत दिया गया है। पेट की बाहरी तिरछी पेशी के एपोन्यूरोसिस की मोटाई का मापन इसके मध्य तीसरे (चित्र 9) के प्रक्षेपण में वंक्षण नहर के अनुदैर्ध्य स्कैन के साथ किया जाता है।
पेट की बाहरी तिरछी पेशी के एपोन्यूरोसिस की संरचना और मोटाई का आकलन करने के लिए, इसे पूरे वंक्षण नहर में जांचना आवश्यक है। ऐसा करने के लिए, ट्रांसड्यूसर को वंक्षण तह के ऊपर अनुदैर्ध्य रूप से रखा जाता है और धीरे-धीरे कपाल दिशा में क्रीज के समानांतर ले जाया जाता है, फिर ट्रांसड्यूसर को 90 ° घुमाया जाता है और वंक्षण नहर के ऊपर दुम और कपाल से स्थानांतरित किया जाता है। इस मामले में, न केवल एपोन्यूरोसिस की मोटाई का मूल्यांकन किया जाता है, बल्कि इसकी संरचना भी होती है। आम तौर पर, बाहरी तिरछी पेशी के एपोन्यूरोसिस को एक रैखिक, निरंतर, हाइपरेचोइक संरचना के रूप में परिभाषित किया जाता है जो वंक्षण नहर की पूर्वकाल की दीवार पर जोर देती है। टूटा हुआ एपोन्यूरोसिस है विषम संरचनाइसके अलग-अलग रेशों के कारण और इसकी मोटाई सामान्य से काफी कम है। सतही वंक्षण वलय पेट की बाहरी तिरछी पेशी के एपोन्यूरोसिस में जघन की हड्डी के ऊपर स्थित होता है और इसमें एक अंडाकार उद्घाटन का रूप होता है, जो ऊपर से वंक्षण लिगामेंट के औसत दर्जे का पेडल से घिरा होता है (चित्र 7 देखें)। बदले में, वंक्षण लिगामेंट वंक्षण नहर की निचली दीवार से मेल खाता है। वंक्षण लिगामेंट को शुक्राणु कॉर्ड के निचले समोच्च के साथ एक हाइपरेचोइक रैखिक संरचना के रूप में परिभाषित किया गया है, जो पेट की बाहरी तिरछी मांसपेशियों के एपोन्यूरोसिस की निरंतरता है (चित्र। 10)।
वंक्षण नहर की ऊपरी दीवार आंतरिक तिरछी और अनुप्रस्थ पेट की मांसपेशियों के निचले बंडलों द्वारा बनाई गई है। ये मांसपेशी समूह सेंसर की अनुदैर्ध्य दिशा (चित्र 11) के साथ एक बहुपद अध्ययन में स्पष्ट रूप से दिखाई देते हैं। पेट की बाहरी तिरछी पेशी के एपोन्यूरोसिस की जांच करते समय, पूर्वकाल पेट की दीवार की मांसपेशियों के इस समूह की संरचना और गंभीरता का आकलन करना आवश्यक है, क्योंकि उनके शारीरिक संबंध वंक्षण नहर की सामान्य शारीरिक रचना बनाते हैं।
वंक्षण नहर की पिछली दीवार अनुप्रस्थ प्रावरणी द्वारा बनाई गई है (चित्र 7 देखें)। फ़नल के आकार का गहरा प्रावरणी अपनी योनि झिल्ली के रूप में शुक्राणु कॉर्ड तक जाता है। अल्ट्रासाउंड पर, अनुप्रस्थ प्रावरणी 1 मिमी मोटी तक शुक्राणु कॉर्ड की पिछली सतह के साथ एक हाइपरेचोइक संरचना के रूप में दिखाई देती है। वंक्षण नहर की पिछली दीवार की संरचना और अखंडता का आकलन किशोरों और वयस्क रोगियों में सबसे अधिक प्रासंगिक है।
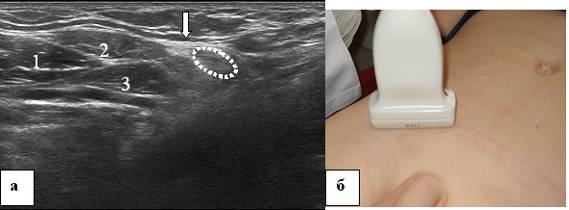
चित्र 11. 16 वर्षीय लड़के की वंक्षण नहर। ए - वंक्षण नहर का इकोग्राम। अनुप्रस्थ स्कैनिंग, बी - अल्ट्रासोनिक सेंसर का स्थानीयकरण। 1 - पेट की आंतरिक तिरछी पेशी, 2 - पेट की बाहरी तिरछी पेशी, 3 - अनुप्रस्थ उदर पेशी, बिंदीदार दीर्घवृत्त - वंक्षण नहर का क्रॉस सेक्शन, तीर पेट की बाहरी तिरछी पेशी के एपोन्यूरोसिस को इंगित करता है।
वंक्षण नहर का गहरा उद्घाटन पेट के अनुप्रस्थ प्रावरणी के फ़नल के आकार के अवसाद द्वारा बनता है और वंक्षण लिगामेंट के मध्य से 1.5-2.0 सेमी ऊपर स्थित होता है। अल्ट्रासाउंड परीक्षा के लिए संदर्भ बिंदु बाहरी इलियाक वाहिकाओं के साथ-साथ निचले अधिजठर वाहिकाओं हैं, जो गहरी वंक्षण वलय के औसत दर्जे के किनारे से गुजरते हैं। अंदर से और नीचे से, गहरी वंक्षण वलय एक धनुषाकार मोटी धार द्वारा सीमित है - फोसा (लिग। इंटरफोवेलेयर (हेसलबाची)) (चित्र। 12) के बीच तथाकथित लिगामेंट। उदर गुहा की ओर से, गहरी वंक्षण वलय बाहरी वंक्षण फोसा से मेल खाती है, जो पेरिटोनियम पर व्यक्त की जाती है और इस उद्घाटन को यहां कवर करती है।
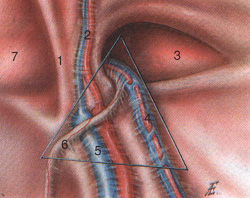
चावल। 12. गिसेलबैक त्रिकोण। सही वंक्षण क्षेत्र। उदर गुहा से देखें: 1 - औसत दर्जे का गर्भनाल लिगामेंट, 2 - अवर अधिजठर धमनी और शिरा, 3 - तिरछी वंक्षण हर्निया का स्थानीयकरण, 4 - शुक्राणु कॉर्ड के बर्तन, 5 - बाहरी इलियाक शिरा और धमनी, 6 - वास डेफेरेंस, 7 - प्रत्यक्ष वंक्षण हर्निया का स्थानीयकरण।
वंक्षण वलय की कल्पना करने के लिए, ऊपर वर्णित विधि के अनुसार वंक्षण नहर की एक छवि प्राप्त करना पर्याप्त है, जो बचपन में लगभग हर रोगी में संभव है। गहरी वंक्षण वलय के प्रक्षेपण में, सेमिनल कैन्थस छोटे श्रोणि की ओर थोड़ा सा झुकता है। गहरी वंक्षण वलय के मापदंडों का मापन एक गहरी सांस (छवि 13) के साथ वंक्षण नहर में उदर कीप के संक्रमण के प्रक्षेपण में किया जाता है। अनुदैर्ध्य खंड में, गहरी वंक्षण वलय के अपरोपोस्टीरियर आकार को मापा जाता है।
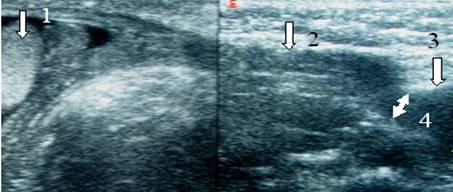
चावल। 13. 2 महीने के बच्चे की वंक्षण नहर का इकोग्राम। अनुदैर्ध्य स्कैन। वंक्षण नहर को ऊर्ध्वाधर तीरों द्वारा इंगित किया गया है। 1 - अंडकोष, 2 - शुक्राणु कॉर्ड के तत्व, 3 - उदर कीप, 4 - गहरी वंक्षण वलय।
इसकी चौड़ाई को मापने के लिए, जांच के समीपस्थ छोर को 90 डिग्री (चित्र 14) से घुमाना आवश्यक है।
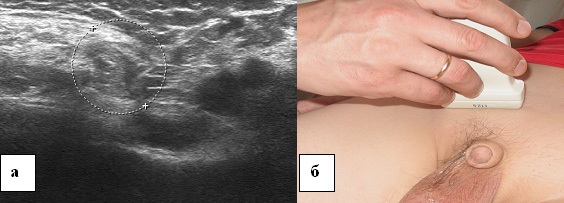
चावल। 14. 13 साल के बच्चे की गहरी वंक्षण वलय का इकोग्राम। ए - वंक्षण नहर का इकोग्राम। अनुप्रस्थ स्कैनिंग, बी - अल्ट्रासोनिक सेंसर का स्थानीयकरण।
कुछ स्थितियों में, जब कार्यात्मक परीक्षणों के लिए या मोटे बच्चों में बच्चों से संपर्क करना मुश्किल होता है, तो गहरी वंक्षण वलय में अंतर करने में कठिनाइयाँ होती हैं। इन स्थितियों में, गहरी वंक्षण वलय के लिए सबसे सुविधाजनक संदर्भ बिंदु निचले अधिजठर वाहिकाएं हैं, जो बाहरी इलियाक वाहिकाओं से फैली हुई हैं और गहरी वंक्षण वलय के औसत दर्जे के किनारे पर तुरंत पीछे की सतह के साथ प्रावरणी म्यान के अंदर से गुजरती हैं। रेक्टस एब्डोमिनिस मांसपेशी।
बचपन में, निचले अधिजठर वाहिकाओं के दृश्य में आमतौर पर कोई कठिनाई नहीं होती है। निचले अधिजठर वाहिकाओं की कल्पना करने के लिए, क्रॉस सेक्शन में रेक्टस एब्डोमिनिस मांसपेशी को स्कैन करना आवश्यक है। अध्ययन कपाल दिशा में जघन हड्डी से शुरू होना चाहिए। रंग या शक्ति डॉपलर मैपिंग के मोड में, अवर अधिजठर वाहिकाओं को रेक्टस एब्डोमिनिस पेशी के निचले तीसरे भाग की पिछली सतह के साथ देखा जाता है। अगला, इन जहाजों के दौरान बाहरी इलियाक वाहिकाओं (छवि 15) से उनके प्रस्थान के स्थान पर एक स्कैन किया जाता है। गहरी वंक्षण वलय अवर अधिजठर वाहिकाओं (चित्र। 16) के पार्श्व में स्थित है।
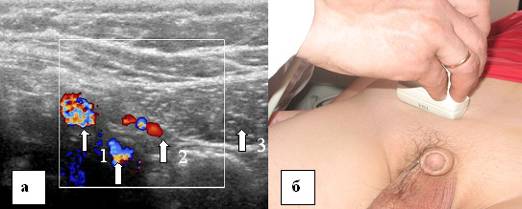
चावल। 15. निचले अधिजठर वाहिकाओं, रंग प्रवाह मोड। ए - निचले अधिजठर वाहिकाओं की इकोग्राफिक तस्वीर। अनुप्रस्थ स्कैनिंग, बी - अल्ट्रासोनिक सेंसर का स्थानीयकरण। 1 - बाहरी इलियाक वाहिकाएँ, 2 - निचले अधिजठर वाहिकाएँ, 3 - रेक्टस एब्डोमिनिस।
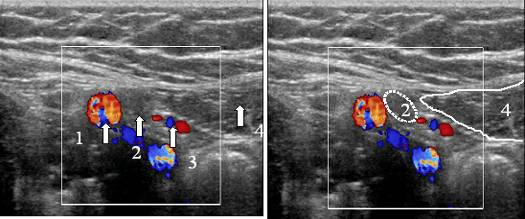
चावल। 16. गहरी वंक्षण वलय की सोनोग्राफिक तस्वीर। 1 - बाहरी इलियाक वाहिकाएँ, 2 - गहरी वंक्षण वलय, 3 - निचले अधिजठर वाहिकाएँ, 4 - रेक्टस एब्डोमिनिस।
यदि, अवर अधिजठर वाहिकाओं की उत्पत्ति के प्रक्षेपण में, ट्रांसड्यूसर को औसत दर्जे का अंत नीचे कर दिया जाता है, तो हम एक अनुदैर्ध्य खंड (छवि 7) में वंक्षण नहर की एक छवि प्राप्त करेंगे।
वंक्षण-अंडकोशीय क्षेत्र के विकृति विज्ञान के बिना 189 बच्चों के अध्ययन के दौरान हमारे द्वारा प्राप्त वंक्षण नहर के मुख्य पैरामीटर तालिका में परिलक्षित होते हैं। एक।
टैब। 1. विभिन्न आयु वर्ग के बच्चों में वंक्षण नहर (मिमी) के मुख्य पैरामीटर (एन = 189)
सांख्यिकीय पैरामीटर | उम्र साल |
|||||
पेट की बाहरी तिरछी पेशी के एपोन्यूरोसिस की मोटाई |
||||||
5वां-95वां शतमक | ||||||
पेट के अनुप्रस्थ प्रावरणी की मोटाई |
||||||
5वां-95वां शतमक | ||||||
गहरी वंक्षण वलय आयाम |
||||||
5वां-95वां शतमक | ||||||
सतही वंक्षण वलय के आयाम |
||||||
5वां-95वां शतमक | ||||||
निष्कर्ष
वंक्षण-अंडकोशीय क्षेत्र के सामान्य अल्ट्रासाउंड शरीर रचना का अध्ययन रेडियोलॉजिस्ट के सफल काम की कुंजी है। वंक्षण क्षेत्र की स्थलाकृतिक संरचनात्मक संरचना के बारे में विश्वसनीय जानकारी प्राप्त करने के लिए आधुनिक चिकित्सा अल्ट्रासाउंड प्रौद्योगिकियां सबसे सुलभ, हानिरहित, गैर-आक्रामक और काफी तेज़ तरीके हैं।
Prives . के अनुसार वंक्षण क्षेत्र की शारीरिक रचना
वंक्षण नहर, कैनालिस इंगुइनालिस, एक गैप है जिसके माध्यम से शुक्राणु कॉर्ड, फ्यूनिकुलस स्पर्मेटिकस, पुरुषों में और महिलाओं में गर्भाशय के गोल स्नायुबंधन से गुजरता है। इसे पेट की दीवार के निचले हिस्से में पेट के दोनों किनारों पर, प्यूपार्ट लिगामेंट के ठीक ऊपर रखा जाता है, और ऊपर से नीचे, बाहर से अंदर, पीछे से सामने की ओर जाता है। इसकी लंबाई 4.5 सेमी है। यह इस प्रकार बनता है: आंतरिक तिरछी और अनुप्रस्थ मांसपेशियां प्यूपार्ट लिगामेंट के खांचे के बाहरी दो-तिहाई हिस्से तक बढ़ती हैं, जबकि उनके पास लिगामेंट के औसत दर्जे के तीसरे के साथ यह संलयन नहीं होता है और स्वतंत्र रूप से फैलता है शुक्राणु कॉर्ड या गोल स्नायुबंधन के माध्यम से। इस प्रकार, ऊपर से आंतरिक तिरछी और अनुप्रस्थ मांसपेशियों के निचले किनारे और नीचे से प्यूपार्टाइट लिगामेंट के मध्य भाग के बीच, एक त्रिकोणीय या अंडाकार अंतराल प्राप्त होता है, जिसमें उल्लिखित अंगों में से एक अंतर्निहित होता है। यह अंतर तथाकथित वंक्षण नहर है। आंतरिक तिरछी और अनुप्रस्थ मांसपेशियों के निचले किनारे से शुक्राणु कॉर्ड पर लटकते हुए, मांसपेशियों के तंतुओं का एक बंडल बाद तक फैलता है, कॉर्ड के साथ अंडकोश में, मी। श्मशान (पेशी जो अंडकोष को उठाती है)।
वंक्षण नहर का अंतराल पेट की बाहरी तिरछी पेशी के एपोन्यूरोसिस द्वारा बंद कर दिया जाता है, नीचे से प्यूपार्ट लिगामेंट में गुजरता है, और इसके पीछे प्रावरणी ट्रांसवर्सेलिस द्वारा कवर किया जाता है। इस प्रकार, वंक्षण नहर में चार दीवारों को प्रतिष्ठित किया जा सकता है। सामने वाली दीवारपेट की बाहरी तिरछी पेशी के एपोन्यूरोसिस द्वारा गठित, और पीठ - प्रावरणी ट्रांसवर्सेलिस; ऊपरी दीवारनहर को आंतरिक तिरछी और अनुप्रस्थ मांसपेशियों के निचले किनारे द्वारा दर्शाया जाता है, और निचला- प्यूपार्ट लिगामेंट। वंक्षण नहर की पूर्वकाल और पीछे की दीवारों में, एक छेद होता है जिसे वंक्षण वलय कहा जाता है, सतही और गहरा। शुक्राणु कॉर्ड वंक्षण नहर से उदर गुहा में गुजरता है। चूंकि गहरी वंक्षण वलय पार्श्व में स्थित है, पीछे की ओर और सतही एक की तुलना में थोड़ा अधिक है, वंक्षण नहर का मार्ग, जैसा कि संकेत दिया गया है, तिरछा है: पीछे से सामने, ऊपर से नीचे और पार्श्व की ओर से औसत दर्जे तक।
बड़ा करने के लिए तस्वीरों पर क्लिक करें।
सतही वंक्षण वलय, एनलस इंगुइनालिस सुपरफिशियलिस (पूर्वकाल की दीवार में), बाहरी तिरछी पेशी के एपोन्यूरोसिस के दो पैरों (क्रूरा) में विचलन से बनता है, जिनमें से एक, क्रस लेटरल, ट्यूबरकुलम प्यूबिकम से जुड़ा होता है, और दूसरा, क्रस औसत दर्जे का, जघन संलयन के लिए। इन दो पैरों के अलावा, सतही नहर का एक तीसरा (पीछे) पैर, लिग। रिफ्लेक्सम, जो पहले से ही शुक्राणु कॉर्ड के पीछे वंक्षण नहर में स्थित है। यह पैर एपोन्यूरोसिस एम के निचले तंतुओं द्वारा बनता है। विपरीत पक्ष के ओब्लिकस एक्सटर्नस एब्डोमिनिस, जो मध्य रेखा को पार करते हुए, क्रस मेडियल के पीछे से गुजरते हैं और प्यूपार्ट लिगामेंट के तंतुओं के साथ विलीन हो जाते हैं। सीमित क्रस मेडियल और क्रस लेटरल, सतही वंक्षण वलय में एक तिरछी त्रिकोणीय भट्ठा का आकार होता है। गैप के तीव्र पार्श्व कोण को चापाकार कण्डरा तंतुओं द्वारा गोल किया जाता है, तंतु अंतःस्रावी, प्रावरणी कवर मी के कारण होता है। ओब्लिकस एक्सटर्नस एब्डोमिनिस। वही प्रावरणी सतही वंक्षण वलय के किनारों से शुक्राणु कॉर्ड तक एक पतली फिल्म के रूप में उतरती है, बाद में प्रावरणी cremasterica नाम के तहत अंडकोश में जाती है।
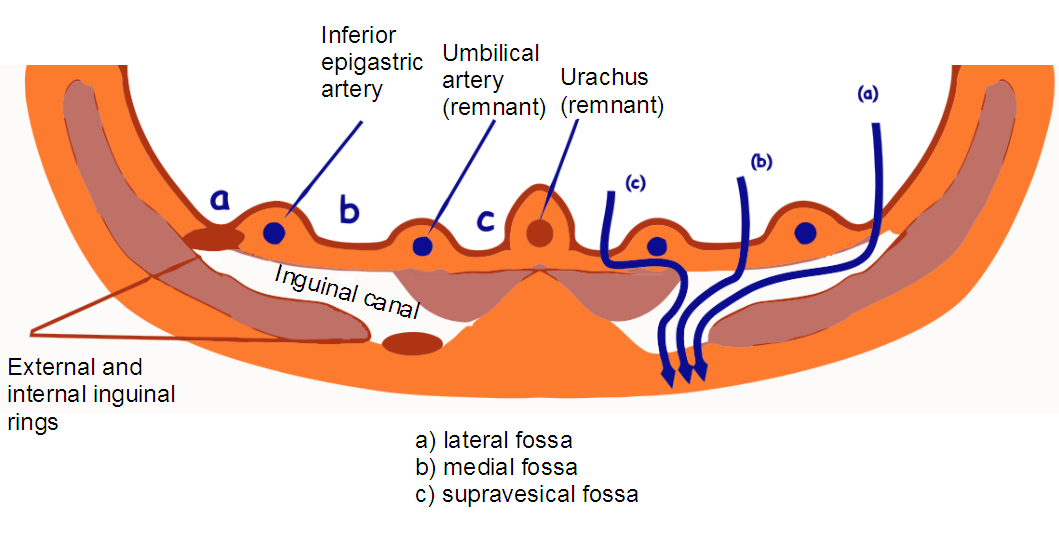
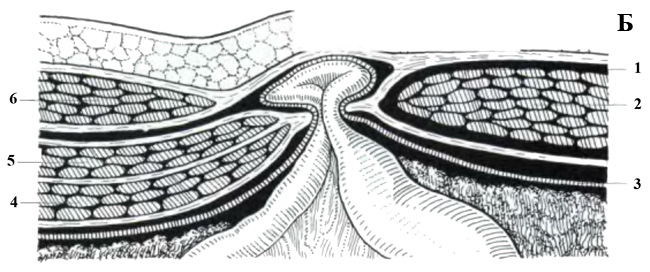
गहरी वंक्षण वलय, एनलस इंगुइनालिस प्रोफंडस, वंक्षण नहर के पीछे की दीवार के क्षेत्र में स्थित है, जो प्रावरणी ट्रांसवर्सलिस द्वारा बनाई गई है, जो अंगूठी के किनारों से शुक्राणु कॉर्ड तक जारी रहती है, इसके चारों ओर अंडकोष के साथ एक झिल्ली का निर्माण होता है, प्रावरणी शुक्राणु इंटर्ना . गहरी वंक्षण वलय के औसत दर्जे का किनारा आर्क्यूट फाइबर, लिग के एक बंडल के साथ प्रबलित होता है। इंटरफोवेलेयर। इसके अलावा, वंक्षण नहर की पिछली दीवार को इसके मध्य भाग में एपोन्यूरोटिक खिंचाव मी से फैले हुए कण्डरा तंतुओं द्वारा प्रबलित किया जाता है। ट्रांसवर्सस एब्डोमिनिस और रेक्टस पेशी के किनारे से नीचे प्यूपार्ट लिगामेंट तक उतरना। यह तथाकथित फाल्क्स वंक्षण है। इन दो गढ़वाले स्थानों के बीच वंक्षण नहर की पिछली दीवार का कमजोर हिस्सा है। इस दीवार को ढकने वाला पेरिटोनियम दो वंक्षण फोसा बनाता है, फोसा वंक्षण, पेरिटोनियम के सरासर सिलवटों द्वारा एक दूसरे से अलग होता है, जिसे गर्भनाल सिलवटों कहा जाता है। ये सिलवटें इस प्रकार हैं: सबसे पार्श्व - प्लिका नाभि लेटरलिस - इसके नीचे से गुजरने वाले पेरिटोनियम को ऊपर उठाकर बनाई जाती है। अधिजठर अवर; औसत दर्जे का - प्लिका गर्भनाल मेडियलिस - में लिगामेंटम गर्भनाल मेडियल होता है, जो कि ऊंचा हो जाता है। गर्भनाल भ्रूण; माध्यिका - प्लिका गर्भनाल मेडियाना - लिग को कवर करती है। गर्भनाल मेडियनम, भ्रूण का अतिवृद्धि मूत्र पथ (यूरैचस)।
| पूर्वकाल पेट की दीवार के निचले हिस्से की पिछली सतह: 1 - प्लिका नाभि लेटरलिस; 2 - फोविया वंक्षण पार्श्व पार्श्व; 3 - प्लिका गर्भनाल मेडियालिस; 4 - फोविया वंक्षण मेडियालिस; 5 - प्लिका गर्भनाल मेडियाना; 6 - फोविया सुप्रावेसिकलिस; 7 - ए। एट वी. अधिजठर अवर; 8 - डक्टस डिफेरेंस; 9 - वेसिका यूरिनेरिया। |
 |
पार्श्व वंक्षण फोसा, फोसा वंक्षण लेटरलिस, प्लिका नाभि से पार्श्व में स्थित है, बस गहरी वंक्षण वलय से मेल खाती है; औसत दर्जे का फोसा, फोसा वंक्षण मेडियालिस, प्लिका गर्भनाल लेटरलिस और प्लिका गर्भनाल मेडियालिस के बीच स्थित है, वंक्षण नहर की पिछली दीवार के सबसे कमजोर खंड से मेल खाती है और इसे सतही वंक्षण वलय के ठीक सामने रखा गया है। वर्णित गड्ढों के माध्यम से, वंक्षण हर्निया वंक्षण नहर में फैल सकता है और बाहर जा सकता है, और एक पार्श्व (बाहरी) तिरछा हर्निया पार्श्व फोसा से गुजरता है, और एक सीधा हर्निया औसत दर्जे (आंतरिक) से गुजरता है।
| पेट की दीवार के कमजोर धब्बे: (ए)- गहरी वंक्षण वलय के माध्यम से अवर अधिजठर धमनी से बाहर की ओर, एक तिरछी वंक्षण हर्निया निकलती है। (बी)- आंतरिक रूप से हेसलबैक के त्रिभुज के निचले हिस्से में अवर अधिजठर धमनी से, एक सीधा वंक्षण हर्निया निकलता है। (साथ)- रेक्टस पेशी के म्यान के बाहरी किनारे के पास, एक अर्धचंद्र रेखा (लाइनिया सेमिलुनरिस) गुजरती है, जो नाभि को पूर्वकाल बेहतर इलियाक रीढ़ से जोड़ती है। यहां, अनुप्रस्थ पेट की मांसपेशियों के एपोन्यूरोसिस में, 3 से 16 मिमी के अंतराल होते हैं, जिसके माध्यम से निचले अधिजठर वाहिकाओं की शाखाएं गुजरती हैं। वे एपोन्यूरोसिस एम के "कमजोर बिंदु" हैं। स्पिगेलियन लाइन के हर्नियास के लिए ट्रांसवर्सस और निकास स्थल। |
 |
कमर का अल्ट्रासाउंड
क्योंकि ग्रोइन की संरचना सतही होती है, 10 मेगाहर्ट्ज या उससे अधिक की आवृत्ति के साथ एक रैखिक ट्रांसड्यूसर का उपयोग किया जाता है, हालांकि बड़े रोगियों में 7 मेगाहर्ट्ज ट्रांसड्यूसर की आवश्यकता हो सकती है।
रोगी की पीठ के बल लेटकर और खड़े होकर अध्ययन किया जाता है। कई रोगियों में हर्निया आराम से दिखाई नहीं दे सकता है, क्षणिक हर्निया का पता लगाने के लिए रोगी को पेट के दबाव (वलसाल्वा पैंतरेबाज़ी) को बढ़ाने के लिए कहना आवश्यक है। अल्ट्रासाउंड हर्नियल सामग्री की प्रकृति को स्पष्ट करता है - आंतों के लूप, अधिक से अधिक ओमेंटम, अंडाशय।
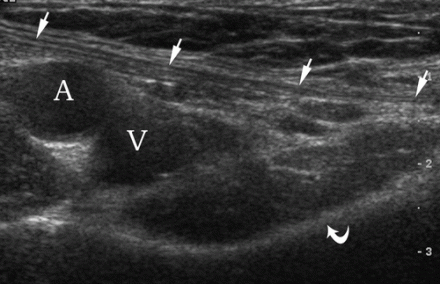
स्वस्थ पुरुषों में, शुक्राणु कॉर्ड को वंक्षण नहर के गहरे वलय में देखा जा सकता है, हाइपोचोइक नलिकाओं और रक्त प्रवाह के साथ एक विषम हाइपरेचोइक संरचना। शुक्राणु कॉर्ड को वंक्षण लिगामेंट से अलग किया जाना चाहिए, जिसमें एक अधिक कॉम्पैक्ट फाइब्रिलर उपस्थिति होती है, जो इलियम से प्यूबिस तक फैली होती है।
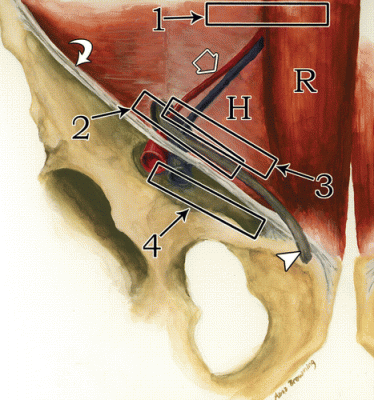
| एक छवि।ए - पेट की स्पिगेलियन लाइन (1), तिरछी वंक्षण हर्निया (2), प्रत्यक्ष वंक्षण हर्निया (3) और ऊरु हर्निया (4): वंक्षण लिगामेंट (घुमावदार तीर) के हर्निया को खोजने के लिए ट्रांसड्यूसर को सही तरीके से कैसे स्थापित करें। रेक्टस एब्डोमिनिस (आर); हेसलबैक के त्रिभुज (H) की पार्श्व सीमा को अवर अधिजठर धमनी (खुला तीर) और शुक्राणु कॉर्ड (त्रिकोण) द्वारा परिभाषित किया गया है। बी, पुरुष कमर के सामान्य अमेरिकी शरीर रचना का मूल्यांकन करने के लिए, ट्रांसड्यूसर को वंक्षण लिगामेंट डिस्टल से अवर अधिजठर धमनी के ऊपर स्थित किया जाता है: ऊरु धमनी (ए), ऊरु शिरा (वी), वंक्षण लिगामेंट (तीर), बेहतर जघन रेमस ( घुमावदार तीर)। | ||
 |
 |
|
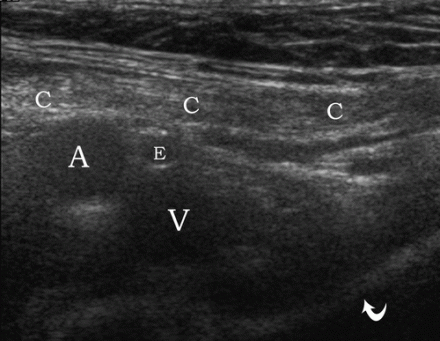
| एक छवि।पुरुष कमर की सामान्य शारीरिक रचना। ए - सेंसर ऊपरी वंक्षण लिगामेंट (स्थिति 2) के ऊपर स्थित है: शुक्राणु कॉर्ड (सी), बाहरी इलियाक धमनी (ए), अवर अधिजठर धमनी (ई), ऊरु शिरा (वी), बेहतर जघन हड्डी (घुमावदार तीर)। बी - ट्रांसड्यूसर अवर अधिजठर धमनी (ई) के समानांतर स्थित है: शुक्राणु कॉर्ड (तीर), बाहरी इलियाक धमनी (ए), रेक्टस एब्डोमिनिस मांसपेशी (आर) का अनुप्रस्थ खंड। | ||
 |
 |
|
महत्वपूर्ण!!!अल्ट्रासाउंड पर, अवर अधिजठर धमनी मुख्य संरचनात्मक मील का पत्थर है जो आपको वंक्षण हर्निया के बीच अंतर करने की अनुमति देता है। अवर अधिजठर धमनी से बाहर की ओर, एक तिरछी वंक्षण हर्निया निकलती है, और औसत दर्जे का - एक सीधी रेखा। उन जगहों पर जहां अवर अधिजठर धमनी की शाखाएं रेक्टस पेशी में पंचर करती हैं, स्पिगेलियन हर्नियास होते हैं। फेमोरल हर्निया वंक्षण लिगामेंट के नीचे स्थित होते हैं, जो अक्सर ऊरु शिरा से औसत दर्जे का होता है।
अल्ट्रासाउंड पर तिरछी वंक्षण हर्निया
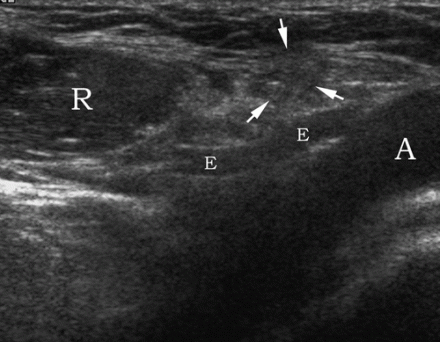
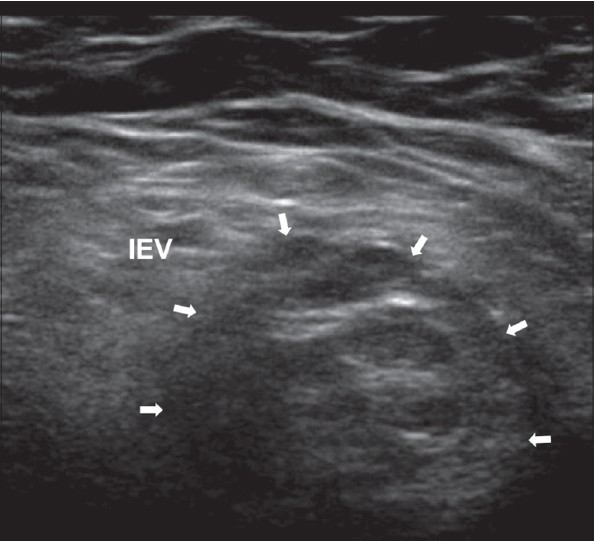
एक तिरछी वंक्षण हर्निया को देखने के लिए, ट्रांसड्यूसर को वंक्षण लिगामेंट के समानांतर रखा जाता है, जहां अवर अधिजठर धमनी बाहरी इलियाक धमनी (स्थिति 2) से निकलती है। अवर अधिजठर धमनी से बाहर की ओर, एक तिरछी वंक्षण हर्निया गहरी वंक्षण वलय से निकलती है, एटरो-मेडियल दिशा में चलती है और सतही वंक्षण वलय के माध्यम से अंडकोश में प्रवेश कर सकती है।
| एक छवि।एक 30 वर्षीय व्यक्ति को दाएं तरफा तिरछी वंक्षण हर्निया है। ए - आराम से, हर्निया दिखाई नहीं दे रहा है: बाहरी इलियाक धमनी (ए), अवर अधिजठर धमनी (ई), बेहतर जघन रेमस (घुमावदार तीर)। बी - वलसाल्वा परीक्षण के बाद, एक हर्निया (एच) गहरी वंक्षण वलय (त्रिकोण) के माध्यम से निकलता है: बाहरी इलियाक धमनी (ए), अवर अधिजठर धमनी (ई), बाहरी इलियाक नस (वी), जघन हड्डी का बेहतर आर्च ( घुमावदार तीर)। | ||
 |
 |
|
| एक छवि।अनुदैर्ध्य (ए) और अनुप्रस्थ (बी) वर्गों पर तिरछी दाएं तरफा वंक्षण हर्निया: गहरी वंक्षण वलय (क्रॉस) के माध्यम से अवर अधिजठर धमनी (आईईवी) से बाहर की ओर हर्नियल थैली प्रवेश करती है और सतही रिंग की ओर उतरती है। | ||
 |
 |
|
अल्ट्रासाउंड पर प्रत्यक्ष वंक्षण हर्निया
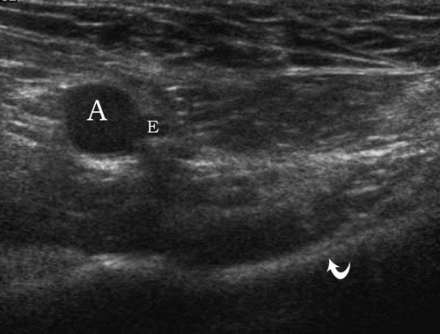
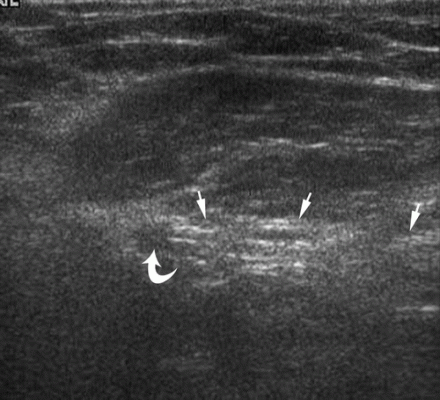
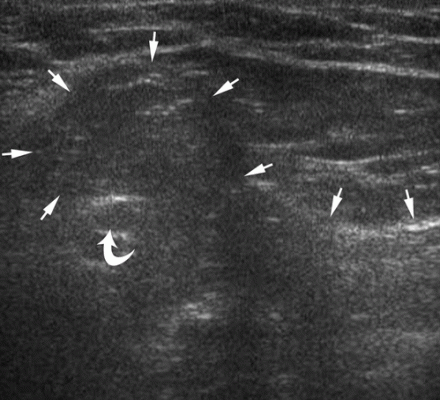
एक सीधा वंक्षण हर्निया देखने के लिए, ट्रांसड्यूसर को वंक्षण नहर (स्थिति 3) के समानांतर रखा जाता है। हेसलबैक के त्रिकोण में, एक सीधा वंक्षण हर्निया अवर अधिजठर धमनी से औसत दर्जे का निकलता है।
| एक छवि।एक 39 वर्षीय व्यक्ति को दाएं तरफा सीधे वंक्षण हर्निया है। ए - अवर अधिजठर धमनी (घुमावदार तीर) से औसत दर्जे का आराम पर, हाइपरेचोइक वसा (तीर) निर्धारित किया जाता है। बी - वलसाल्वा परीक्षण के बाद, एक सीधा वंक्षण हर्निया अवर अधिजठर धमनी (घुमावदार तीर) (तीर) से औसत दर्जे का निकलता है। | ||
 |
 |
|
अल्ट्रासाउंड पर स्पिगेलियन हर्निया
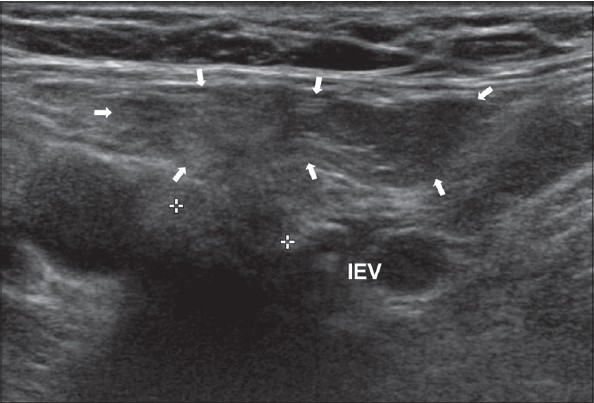
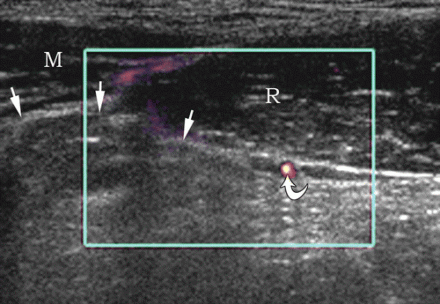
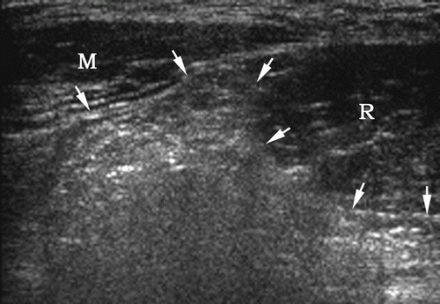
स्पिगेलियन हर्निया को देखने के लिए, ट्रांसड्यूसर को नाभि के स्तर पर रेक्टस एब्डोमिनिस पेशी के किनारे पर अनुप्रस्थ रूप से रखा जाता है (स्थिति 1)। ट्रांसड्यूसर को रेक्टस पेशी के बाहरी किनारे के पास पूर्वकाल बेहतर इलियाक रीढ़ की दिशा में ले जाया जाता है। यहां, अनुप्रस्थ पेट की मांसपेशियों के एपोन्यूरोसिस में, अंतराल होते हैं जिसके माध्यम से निचले अधिजठर वाहिकाओं की शाखाएं गुजरती हैं। वे एपोन्यूरोसिस एम के "कमजोर बिंदु" हैं। स्पिगेलियन लाइन के हर्नियास के लिए ट्रांसवर्सस और निकास स्थल।
| एक छवि।स्पिगेलियन लाइन का हर्निया: 1 - हर्नियल थैली; 2 - एम। रेक्टस एब्डोमिनिस; 3 - पेरिटोनियम; 4 - एम। अनुप्रस्थ उदर; 5 - एम। ओब्लिकुस एब्डोमिनिस इंटर्नस; 6 - एम। ओब्लिकस एब्डोमिनिस एक्सटर्नस। | ||
 |
 |
|
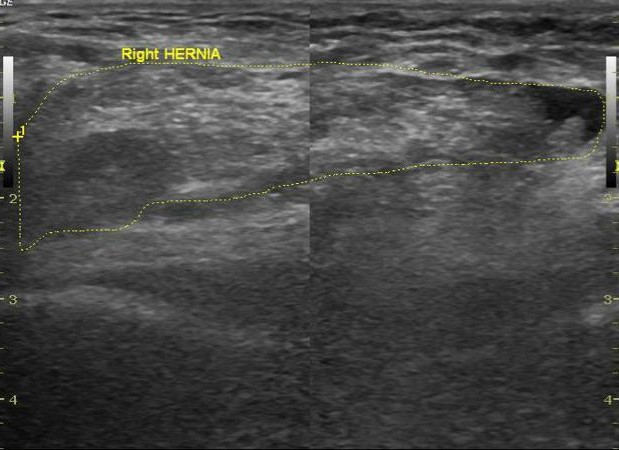
| एक छवि।एक 25 वर्षीय व्यक्ति को दाएं तरफा स्पिगेलियन हर्निया है। ए - आराम से, हर्निया परिभाषित नहीं है: रेक्टस एब्डोमिनिस (आर), पार्श्व पेट की मांसपेशियां (एम), अवर अधिजठर धमनी (घुमावदार तीर), हाइपरेचोइक वसा (तीर)। बी - वलसाल्वा परीक्षण के बाद, अर्धचंद्र रेखा (तीर) पर एक स्पिगेलियन हर्निया निर्धारित किया जाता है। | ||
 |
 |
|
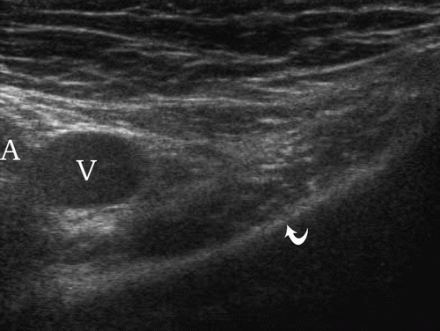
अल्ट्रासाउंड पर फेमोरल हर्निया
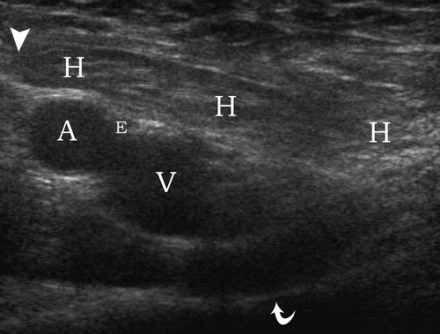
ऊरु हर्निया को देखने के लिए, ट्रांसड्यूसर को वंक्षण लिगामेंट (स्थिति 4) के नीचे रखा जाता है। एक ऊरु हर्निया ऊरु शिरा से औसत दर्जे का निकलता है। ध्यान दें कि वलसाल्वा पैंतरेबाज़ी के दौरान, ऊरु शिरा का विस्तार होता है।
महत्वपूर्ण!!!एक बढ़े हुए पिरोगोव-रोसेनमुलर लिम्फ नोड, जो वंक्षण लिगामेंट के नीचे स्थित होता है, को कभी-कभी वंक्षण हर्निया के लिए गलत माना जाता है। यह स्पष्ट आकृति के साथ मध्यम इकोोजेनेसिटी की एक सजातीय संरचना के रूप में प्रकट होता है।
| एक छवि।दायीं ओर के ऊरु हर्निया से पीड़ित 30 वर्षीय महिला। ए - आराम से, हर्निया निर्धारित नहीं होता है: ऊरु धमनी (ए), ऊरु शिरा (वी), जघन हड्डी की बेहतर शाखा (घुमावदार तीर)। बी - वलसाल्वा परीक्षण के बाद, ऊरु शिरा (वी) (तीर) के अंदर एक ऊरु हर्निया निर्धारित किया जाता है। | ||
 |
 |
|
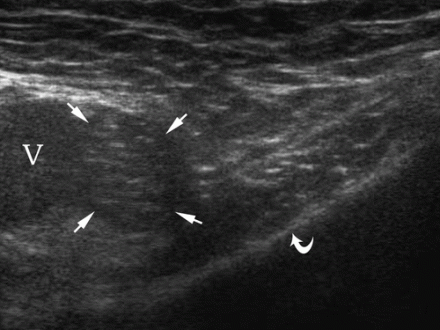
| एक छवि।अनुप्रस्थ (ए) और अनुदैर्ध्य वर्गों (बी) पर ऊरु शिरा (एफवी) से औसत दर्जे का, हाइपरेचोइक वसा (तीर) निर्धारित किया जाता है - यह एक ऊरु हर्निया है। | ||
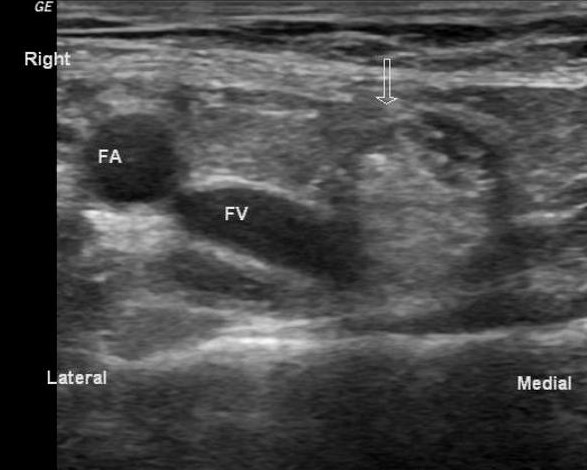 |
 |
|
अल्ट्रासाउंड पर बच्चों में वंक्षण हर्निया
वंक्षण नहर की उत्पत्ति अंडकोष के तथाकथित वंश, वंशानुक्रम वृषण और भ्रूण के जीवन में पेरिटोनियम प्रोसस वेजिनेलिस के गठन के संबंध में है (अधिक विवरण के लिए देखें)। वंक्षण हर्निया, जो बचपन में बहुत आम हैं, विशेष रूप से लड़कों में, मुख्य रूप से दाईं ओर, लगभग बिना किसी अपवाद के जन्मजात अप्रत्यक्ष हर्निया हैं। पेरिटोनियम की योनि प्रक्रिया के कारण हर्नियल थैली का निर्माण होता है, जो जन्म के समय तक लगभग 90% मामलों में बंद नहीं होता है। लड़कियों में पेरिटोनियम की योनि प्रक्रिया का एक एनालॉग नुक्के डायवर्टीकुलम है। नुक्के डायवर्टीकुलम आमतौर पर जन्म के समय तक पूरी तरह से समाप्त हो जाता है, इसलिए लड़कियों में हर्निया बहुत कम आम हैं।
वंक्षण थैली की सामग्री ज्यादातर प्रोलैप्सड ओमेंटम या आंतों (छोटी आंतों का लूप, अपेंडिक्स के साथ सीकुम) द्वारा बनाई जाती है। लड़कियों में, अंडाशय कभी-कभी हर्नियल थैली में चला जाता है; यह जरूरी नहीं कि उल्लंघन के लक्षणों के साथ हो, भले ही वंक्षण नहर के माध्यम से कमी विफल हो। ज्यादातर मामलों में हर्नियल थैली की सामग्री को आसानी से कम किया जा सकता है। उदर पूर्णांक के फड़कने के साथ, यह अनायास होता है।
उल्लंघन लगभग केवल शैशवावस्था में और जीवन के दूसरे वर्ष तक होते हैं। इस मामले में, अधिकांश भाग के लिए, संयमित अंगों का केवल शिरापरक ठहराव बनता है। आंतों की दीवार का गैंग्रीन बहुत कम होता है।
एक शिशु में, हर्निया की कैद सबसे पहले चिंता से प्रकट होती है, पहली नज़र में, एक अप्रचलित रोना, कभी-कभी पीलापन, पसीना और उल्टी से। हर्नियल ट्यूमर दबाव के प्रति दृढ़ और संवेदनशील हो जाता है और हमेशा की तरह पीछे नहीं हटता। कम सामान्यतः, यह हर्नियल ट्यूमर में सूजन, फेकल उल्टी और सूजन संबंधी परिवर्तनों के साथ आंतों में रुकावट के लक्षणों की उपस्थिति के लिए आता है। निदान आमतौर पर करना आसान होता है, हालांकि, एक गला घोंटने वाली हर्निया को प्युलुलेंट लिम्फैडेनाइटिस या शुक्राणु कॉर्ड की ड्रॉप्सी के लिए गलत किया जा सकता है।
यदि योनि प्रक्रिया समाप्त नहीं होती है, तो वंक्षण हर्निया का मुख्य उपचार सर्जरी है। [बचपन की बीमारियों के लिए गाइड फैनकोनी जी।, वेलग्रेन ए।, 1960]
| एक छवि।ए - सामान्य अंडकोष। बी - अंडकोष की गैर-संचारी तनाव ड्रॉप्सी। सी - अंडकोष की गैर-तनावग्रस्त ड्रॉप्सी का संचार करना। डी - शुक्राणु कॉर्ड का पुटी। ई - केवल समीपस्थ योनि प्रक्रिया के बंद न होने से कॉर्ड हर्निया का निर्माण होता है। एफ - योनि प्रक्रिया के पूर्ण रूप से बंद न होने पर, पेट के अंगों को अंडकोश में विस्थापित किया जा सकता है, और एक वृषण हर्निया होता है। | ||
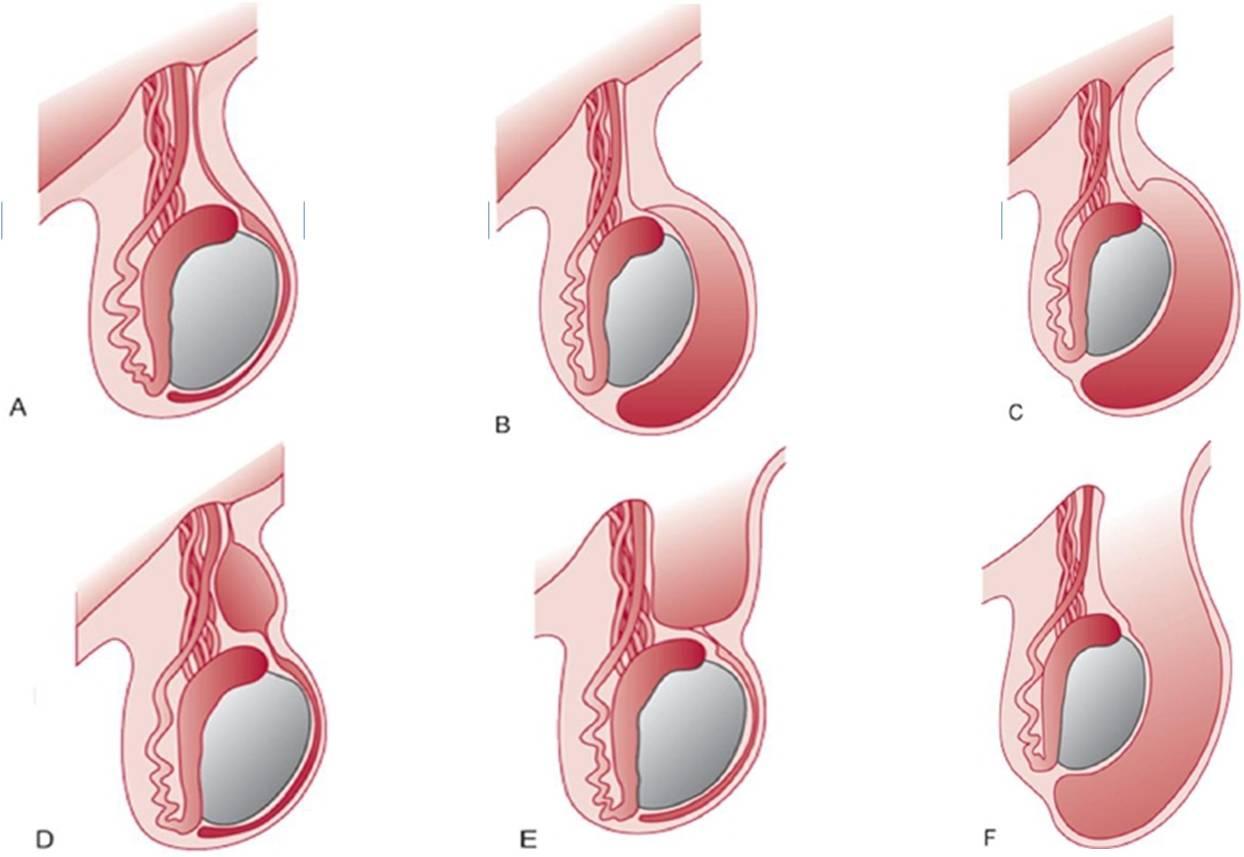 |
||
रोग के अव्यक्त रूपों में अल्ट्रासाउंड का विशेष महत्व है, जब पेरिटोनियम की योनि प्रक्रिया की गुहा में कोई हर्नियल सामग्री नहीं होती है। ऐसे मामलों में वंक्षण नहर में, एक प्रतिध्वनि-नकारात्मक पट्टी पाई जाती है, जो पेट की मांसपेशियों के सक्रिय तनाव, चिंता और बच्चे के रोने से बढ़ जाती है। यह खाली हर्नियल थैली पेरिटोनियल फ़नल के माध्यम से मुक्त उदर गुहा के साथ संचार करती है और अंडकोश में या वंक्षण नहर के साथ आँख बंद करके समाप्त होती है।
अल्ट्रासाउंड पर शुक्राणु कॉर्ड का उल्लंघन
वंक्षण हर्निया की जटिलता के रूप में, शुक्राणु कॉर्ड का गला घोंटना हो सकता है। हर्नियल छिद्र के एपोन्यूरोटिक रिंग में संवहनी पेडिकल का संपीड़न इस्किमिया और रोधगलन की ओर जाता है। गंभीर दर्द सिंड्रोम के साथ रोग तीव्रता से होता है। अंडकोष आकार में बढ़ जाता है, लाल हो जाता है, सूज जाता है, स्पर्श से घना हो जाता है। अल्ट्रासाउंड पर, अल्ब्यूजिना गाढ़ा और सूज जाता है, अंडकोष हाइपोचोइक, विषम होता है। संयमित अंगों में सीडीआई के साथ, रक्त प्रवाह तेजी से कम हो जाता है, और परिगलन के साथ, संवहनी क्षेत्र दिखाई देते हैं।
अपना ख्याल, आपका निदानकर्ता!
वंक्षण हर्निया - एक कमजोर वंक्षण नहर में खुले हर्नियल रिंग के माध्यम से आंत, ओमेंटम, अंडाशय, फैलोपियन ट्यूब का एक ट्यूमर जैसा फलाव। वयस्कों में, रोग इंट्रा-पेट के दबाव में वृद्धि और संयोजी ऊतक के नरम होने के साथ होता है। पुरुषों को इस तथ्य के कारण दस गुना अधिक बार हर्नियेशन होने का खतरा होता है कि छोटा और चौड़ा चैनल मांसपेशियों द्वारा कम मजबूत होता है। नवजात शिशुओं की वंक्षण हर्निया तब होती है जब जेब बंद नहीं होती है। एक बच्चे में एक वंक्षण हर्निया का अल्ट्रासाउंड संयोजी ऊतक विकृति के कारण होने वाली जन्मजात बीमारी के लिए एक आवश्यक नैदानिक प्रक्रिया है। बढ़ी हुई शारीरिक गतिविधि की पृष्ठभूमि के खिलाफ किशोरों में एक्वायर्ड हर्निया होता है। निम्नलिखित लक्षण मौजूद होने पर वंक्षण हर्निया का अल्ट्रासाउंड दर्ज किया जाना चाहिए:
- पेट के निचले हिस्से में भारीपन, व्यायाम के दौरान दुर्लभ दर्द;
- एक फलाव जिसे दबाया जाता है, जेब में वापस आ जाता है;
- आंदोलन और भार के दौरान असुविधा;
- फैलोपियन ट्यूब, अंडाशय के आगे को बढ़ाव के साथ दर्दनाक माहवारी;
- रोग के फिसलने वाले रूप के साथ पेशाब करते समय दर्द;
- पेट फूलना और कब्ज जब आंत का हिस्सा बैग में प्रवेश करता है;
- अंडकोश (अंडकोश की थैली हर्निया) की असममित वृद्धि;
- लिंग विपरीत दिशा में भटक गया;
- महिलाओं में हर्निया की तरफ बढ़े हुए लेबिया।
यदि यह रोगसूचकता होती है, तो रोग के विभेदक निदान और उपचार विधियों के उचित विकल्प के लिए, वंक्षण हर्निया का अल्ट्रासाउंड स्कैन करने की सिफारिश की जाती है, मॉस्को और मॉस्को क्षेत्र में, अध्ययन की औसत लागत 1,500 रूबल है।
प्रक्रिया की विशेषताएं
एक अनुभवी सर्जन परीक्षा के दौरान आसानी से एक हर्निया की पहचान कर सकता है, लेकिन समान लक्षणों (वैरिकोसेले, हाइड्रोसील, वंक्षण लिम्फैडेनाइटिस, ऊरु हर्निया, ऑन्कोलॉजी) के साथ कई अन्य विकृति को बाहर करने के लिए, अतिरिक्त अध्ययन की आवश्यकता है:
- वंक्षण नहरों के अंडकोश और अल्ट्रासाउंड का अल्ट्रासाउंड करें - प्रक्रिया पुरुषों के लिए निर्धारित है, अगर पैल्पेशन के दौरान पहचाने गए गठन की प्रकृति को निर्धारित करना मुश्किल है। महिलाओं को पेल्विक अल्ट्रासाउंड के लिए अपॉइंटमेंट लेने की सलाह दी जाती है।
- हर्नियोग्राफी करें - एक कंट्रास्ट एजेंट का उपयोग करके एक अध्ययन। लापरवाह स्थिति में, कंट्रास्ट बैग में प्रवेश करता है और परिणामी एक्स-रे पर चमकता है।
- लैप्रोस्कोपी करें - सामान्य संज्ञाहरण के तहत सर्जरी करें। इस प्रकार का अध्ययन आपको ऊतक विज्ञान के लिए सामग्री लेने की अनुमति देता है।
रोग के शास्त्रीय पाठ्यक्रम में हर्निया के निदान के लिए कमर का अल्ट्रासाउंड अनिवार्य नहीं है। इस घटना में कि सर्जन हाइड्रोसील के साथ या एक छोटे से फलाव की उपस्थिति में एक विभेदक निदान करता है, प्राथमिक हार्डवेयर निदान के लिए ग्रोइन अल्ट्रासाउंड पसंद का तरीका है।
वंक्षण हर्निया के निदान के लिए अल्ट्रासाउंड प्रक्रिया की एक महत्वपूर्ण विशेषता जेब की सामग्री को निर्धारित करने की क्षमता है। तो, एक हाइड्रोसेले (अंडकोष की ड्रॉप्सी) के साथ, गुहा तरल से भर जाता है, और हर्नियेशन के साथ - आंतों के छोरों के साथ। वंक्षण क्षेत्र के अल्ट्रासाउंड की तैयारी की आवश्यकता नहीं है।
पुरुषों, महिलाओं और एक बच्चे में वंक्षण हर्निया का अल्ट्रासाउंड कैसे होता है
अल्ट्रासाउंड दर्द रहित है और इसके लिए किसी तैयारी की आवश्यकता नहीं होती है। एक बच्चे में एक वंक्षण हर्निया का अल्ट्रासाउंड, एक नियम के रूप में, भय और आँसू का कारण नहीं बनता है। रोगी सोफे पर लेट जाता है, सोनोलॉजिस्ट एक जेल लगाता है जो सेंसर और त्वचा के बीच हवा के बुलबुले के गठन को रोकता है, और अध्ययन शुरू करता है। अल्ट्रासाउंड परीक्षा के परिणाम स्क्रीन पर प्रदर्शित होते हैं। पुरुषों में एक वंक्षण हर्निया का अल्ट्रासाउंड रोग के बारे में विश्वसनीय जानकारी प्रदान करता है, लेकिन एक विश्वसनीय निदान के लिए, पुरुषों को वंक्षण नहर और अंडकोश का अल्ट्रासाउंड रिकॉर्ड करने की भी आवश्यकता होती है। महिलाओं को छोटे श्रोणि के अतिरिक्त अध्ययन निर्धारित किए जाते हैं।
रोग की एक खतरनाक जटिलता हर्निया का उल्लंघन है, जो श्रोणि क्षेत्र में स्थित जोड़ों को नकारात्मक रूप से प्रभावित करती है। महिलाओं में, गला घोंटने से अंडाशय या आंत का हिस्सा निकल सकता है, पुरुषों में रोग की जटिलता से अंडकोष का नुकसान होता है। वंक्षण हर्निया नवजात हर्निया के 95% तक होता है। ग्रोइन अल्ट्रासाउंड प्रक्रिया किए बिना, छोटे बच्चों में संकेत और उपचार के अनुसार समय पर निदान के साथ, रोग मृत्यु का कारण बन सकता है।
मॉस्को और मॉस्को क्षेत्र में वंक्षण हर्निया के अल्ट्रासाउंड की कीमत 900 से 4000 रूबल तक है। वंक्षण हर्निया के अल्ट्रासाउंड के लिए अपॉइंटमेंट लेने के लिए, चुनें मेडिकल सेंटरक्लीनिक अनुभाग में, डॉक्टरों के बारे में समीक्षाएँ पढ़ें और अपनी संपर्क जानकारी को एक विशेष रूप में छोड़ दें।
- रोग के कारण
- डॉक्टर के पास जाना आवश्यक है
- अल्ट्रासाउंड प्रक्रिया
- वैकल्पिक निदान के तरीके
- क्या एक रिलैप्स संभव है?
कमर में एक उभरे हुए गठन के त्वरित और विश्वसनीय निदान के लिए, वंक्षण हर्निया का एक अल्ट्रासाउंड किया जाना चाहिए।
वंक्षण हर्निया उन बीमारियों में से एक है जो मुख्य रूप से पुरुषों को प्रभावित करती है। बहुत बार यह बच्चों में होता है, लेकिन वयस्क भी इसी तरह की बीमारी से पीड़ित हो सकते हैं। रोग से निपटने के विभिन्न कारण और तरीके हैं, लेकिन वंक्षण हर्निया के लक्षण और निदान सभी मामलों में समान हैं।
ज्यादातर यह घटना जीवन के पहले वर्षों के लड़कों में देखी जाती है। यह वंक्षण नहर की शारीरिक संरचना की ख़ासियत के कारण है। यह सब भ्रूण के अंतर्गर्भाशयी विकास के दौरान शुरू होता है। अंडकोष, जो अंडकोश में होना चाहिए जबकि भ्रूण गर्भ के अंदर होता है, उदर गुहा में स्थित होते हैं। विकास की प्रक्रिया में, अंडकोष अंडकोश में उतरते हैं, इस समय एक विसंगति हो सकती है जब अंडकोष, उतरते हुए, पेरिटोनियम का एक टुकड़ा अपने साथ ले जाता है। इस प्रकार, एक प्रकार की जेब प्राप्त होती है, जहां आंतरिक अंग बाहर गिर सकते हैं, और समय के साथ, वसायुक्त जमा जमा हो जाता है, जो दबाते और उभारते हैं।
रोग के कारण
 वंक्षण हर्निया की घटना को भड़काने वाले कारण या कारक:
वंक्षण हर्निया की घटना को भड़काने वाले कारण या कारक:
- कमजोर वंक्षण वलय और स्वयं संयोजी ऊतक। एक नियम के रूप में, यह कारक जन्मजात है।
- अत्यधिक शारीरिक गतिविधि। वजन उठाते हुए, हम पेरिटोनियम के खिलाफ "आराम" करते हैं, यह वहां है कि तनाव के दौरान दबाव प्रवेश करता है।
उदर गुहा में दबाव में वृद्धि की विशेषता वाला कोई भी भार गठन के लिए उत्प्रेरक बन सकता है। यहां तक कि तेज खांसी, उल्टी या पुरानी कब्ज भी इसका कारण बन सकती है।
एक रोगी में वंक्षण हर्निया की उपस्थिति का निदान और पुष्टि करने के लिए, कई अलग-अलग परामर्शों से गुजरना आवश्यक है।
अनुक्रमणिका पर वापस जाएं
डॉक्टर के पास जाना आवश्यक है
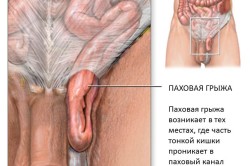 यदि वंक्षण हर्निया की उपस्थिति या विकास की शुरुआत का संदेह है, तो सबसे पहले आपको डॉक्टर से परामर्श करना चाहिए। इस प्रकार की परीक्षा एक सर्जन द्वारा की जाती है। वयस्कों का निदान अतिरिक्त रूप से एक मूत्र रोग विशेषज्ञ द्वारा किया जाता है। सर्जन को कमर क्षेत्र की जांच करनी चाहिए, वंक्षण वलय को महसूस करना चाहिए, यह अंडकोश के माध्यम से किया जाता है। डॉक्टर आपको बैठने और खड़े होने, पेरिटोनियम की मांसपेशियों को कसने के लिए कह सकते हैं। बच्चे की जांच करने के लिए, आपको बाल रोग विशेषज्ञ से संपर्क करना चाहिए।
यदि वंक्षण हर्निया की उपस्थिति या विकास की शुरुआत का संदेह है, तो सबसे पहले आपको डॉक्टर से परामर्श करना चाहिए। इस प्रकार की परीक्षा एक सर्जन द्वारा की जाती है। वयस्कों का निदान अतिरिक्त रूप से एक मूत्र रोग विशेषज्ञ द्वारा किया जाता है। सर्जन को कमर क्षेत्र की जांच करनी चाहिए, वंक्षण वलय को महसूस करना चाहिए, यह अंडकोश के माध्यम से किया जाता है। डॉक्टर आपको बैठने और खड़े होने, पेरिटोनियम की मांसपेशियों को कसने के लिए कह सकते हैं। बच्चे की जांच करने के लिए, आपको बाल रोग विशेषज्ञ से संपर्क करना चाहिए।
तीव्र दर्द के मामले में, उल्लंघन का संदेह, अस्पताल में भर्ती होने या एम्बुलेंस टीम की सबसे अधिक आवश्यकता होगी।
अनुक्रमणिका पर वापस जाएं
अल्ट्रासाउंड प्रक्रिया
अक्सर, एक वंक्षण हर्निया के निदान से कोई कठिनाई नहीं होती है, और एक डॉक्टर द्वारा एक परीक्षा निदान करने के लिए पर्याप्त है, जो तुरंत आवश्यक उपचार और आहार निर्धारित करेगा। हालांकि, कुछ मामलों में अतिरिक्त नैदानिक उपकरणों की आवश्यकता होती है, खासकर अगर निदान के बारे में संदेह है। वंक्षण हर्निया निम्न प्रकार के रोगों के समान है:

- हाइड्रोसील, या हाइड्रोसील। यह एक हर्निया से अलग है जिसमें अतिरिक्त "जेब" पेरिटोनियम से आंतरिक अंग नहीं भरता है, लेकिन द्रव। ऐसा होता है कि इस तथ्य को सीधे ऑपरेशन के दौरान खोजा जाता है। हालांकि, दोनों बीमारियों का इलाज समान रूप से किया जाता है, इसलिए भ्रमित होने पर भी कोई नुकसान नहीं होगा।
- सूजन वंक्षण लिम्फ नोड। अक्सर, लिम्फ नोड की सूजन को शरीर के तापमान में वृद्धि, सूजन के स्थल पर दर्द की विशेषता होती है। लेकिन ऐसे समय होते हैं जब ये लक्षण अनुपस्थित होते हैं। तब आप जांच के समय कारण निर्धारित कर सकते हैं। लिम्फ नोड अधिक घना होता है, हर्नियल पॉकेट नरम होता है।
अंत में निदान स्थापित करने के लिए, सबसे सुरक्षित तरीका वंक्षण क्षेत्र के अल्ट्रासाउंड से गुजरना होगा। अल्ट्रासाउंड परीक्षा की प्रक्रिया ही कठिन या दर्दनाक नहीं है। अध्ययन करने वाला डॉक्टर स्वयं संदेह की वस्तु, वंक्षण नहर, अंडकोश की जांच करता है। वह सभी टिप्पणियों को रिकॉर्ड करेगा और उन्हें रोगी को देगा।
वंक्षण क्षेत्र के अल्ट्रासाउंड की प्रक्रिया में, आप देख सकते हैं कि वास्तव में "जेब" किससे भरा है: आंत या तरल, और इस तरह यह समझें कि यह हर्निया है या ड्रॉप्सी।
 इन आंकड़ों के आधार पर, सर्जन "जेब" के स्थान, आकार, भराव, संबंधित समस्याओं को सटीक रूप से निर्धारित करने में सक्षम होगा और निश्चित रूप से, एक सटीक निदान स्थापित करेगा। अल्ट्रासाउंड के आधार पर, उपचार का एक कोर्स निर्धारित किया जाएगा, आमतौर पर इसमें सर्जरी शामिल होती है।
इन आंकड़ों के आधार पर, सर्जन "जेब" के स्थान, आकार, भराव, संबंधित समस्याओं को सटीक रूप से निर्धारित करने में सक्षम होगा और निश्चित रूप से, एक सटीक निदान स्थापित करेगा। अल्ट्रासाउंड के आधार पर, उपचार का एक कोर्स निर्धारित किया जाएगा, आमतौर पर इसमें सर्जरी शामिल होती है।
अल्ट्रासाउंड के साथ, अक्सर श्रोणि क्षेत्र की एक्स-रे जांच करना आवश्यक होता है। यह मामलों में विशेष रूप से सच है। एक हर्निया पैल्विक जोड़ों को जटिलताएं दे सकता है। एक गला घोंटने वाली हर्निया रोगी की स्थिति को मतली, कभी-कभी उल्टी, गैसों को पारित करने में कठिनाई, और मल के साथ समस्याओं की ओर ले जाती है। संचालन को गुणात्मक रूप से करने के लिए, इन परीक्षा विधियों का प्रारंभिक रूप से उपयोग किया जाता है। इसके अलावा, ऑपरेशन से पहले, रक्त और मूत्र को विश्लेषण के लिए लिया जाता है।
ऑपरेशन के बाद, सबसे अधिक संभावना है, अल्ट्रासाउंड परीक्षा को दोहराने की आवश्यकता होगी। यह ऑपरेशन और उपचार के परिणाम को देखने और समय पर जटिलताओं को रोकने के लिए किया जाता है।
